Запоры у ребенка при рахите
Наша справка
Рахит — это нарушение формирования костей у ребенка в младенчестве из-за нехватки витамина D и кальция. Это временное состояние. При сбалансированном питании и правильном лечении через несколько месяцев ребенок выздоравливает.
К рискам появления рахита относят:
- рождение осенью, когда мало солнечных дней. Дети, рожденные весной или в начале лета, реже заболевают рахитом;
- недостаточное пребывание на свежем воздухе с открытым личиком;
- несбалансированность питания мамы во время беременности и лактации;
- отсутствие грудного вскармливания, раннее смешанное и искусственное вскармливание, особенно неадаптированными молочными смесями.
- недостаточная двигательная активность ребенка (тугое пеленание);
- заболевания желудочно-кишечного тракта;
- частые ОРВИ и другие инфекционные заболевания;
- быстрая прибавка массы тела у ребенка, так как при этом повышается потребность в кальции.
- Особенно предрасположены к развитию рахита недоношенные дети.
Симптомы
Факторы риска1-й симптом — у младенца потеют голова и лоб во время еды. Появляется этот симптом в первый-второй месяцы жизни.
2-й симптом — пот ребенка становится кислым. Мама целует малыша и чувствует это. Нарушается кислотно-щелочной баланс в организме, возникает потница.

3-й симптом — запоры. Они возникают из-за сниженного тонуса всех мышц, в том числе и мышц кишечника. В это же время можно заметить «красный дермографизм» — дотронулся до кожи ребенка, а на ней остается красный след, который через минуту-другую тает.
Позже ребенок становится беспокойным, все время вертит головой, волосики на затылке вытираются. А уж такие симптомы, как плоский затылок, «лягушачий живот» и искривленные ноги говорят о запущенном случае.
Смотрите также: Почему ребенок потеет →
Маме на заметку
Главная защита от рахита — правильное кормление ребенка. Идеальным для малыша является грудное молоко, где есть и витамины, и кальций, и специальные белки, регулирующие усвоение кальция. Правда, для этого женщине следует позаботиться о качестве своего питания. Необходимо съедать не менее 100 г творога в день, выпивать 750 мл молока или кисломолочных продуктов, принимать поливитамины…
Но и искусственники не обречены на рахит, если выбрать ту смесь, в состав которой включена профилактическая доза витамина D.
Другое важное условие профилактики — движение. Малыш должен иметь возможность махать ручками и сучить ножками. Ему надо делать массаж. В Африке много солнца, так что у младенцев вырабатывается достаточно витамина D. Но детей, страдающих рахитом, там немало. Причина в том, что африканские женщины своих младенцев до 4 месяцев традиционно пеленают «столбиком». К заболеванию приводит дефицит движения.
Ну и, конечно, необходимо принимать витамин D в дозе, рекомендованной педиатром.
Важно
Отсутствие лечения при рахите может привести не только к искривлению костей ног, но и к искривлению позвоночника, плоскостопию, слабости связочного аппарата (суставы его будут разболтаны), частым бронхитам.
Невылеченный рахит портит молочные и постоянные зубы.
Лечение
Рахит лечат препаратами витамина D. Важное значение имеют хорошее питание, лечебная гимнастика, солнечные ванны, витаминотерапия.
Возможно назначение препаратов кальция и лекарств, улучшающих всасывание кальция в кишечнике. Прогноз для детей, перенесших классический рахит, благоприятный.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте ls@aif.ru с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Источник
Запор у младенцев — явление довольно частое, и многие мамы, особенно неопытные, совершенно теряются, не зная, как помочь своему малышу и что предпринять. В ход идут все средства: от клизм и слабительных до бабушкиных рекомендаций или советов соседки. Но организм ребенка настолько хрупок, что радикальные меры могут не просто оказаться бесполезными, но и вовсе нанести значительный вред здоровью. Особенно это касается лекарств, применяемых без рекомендации педиатра. Как же правильно и безопасно бороться с запором и в каких случаях мама может помочь ребенку сама?
Причины и признаки запора у малыша
С точки зрения врача-педиатра, запор у ребенка — это отсутствие дефекации в течение последних нескольких дней либо затруднения при опорожнении кишечника. Причинами запора у совсем маленьких детей могут стать самые разные факторы — от генетических заболеваний до погрешностей в питании.
- Аномалии пищеварительной системы. Встречаются крайне редко, тем не менее именно из-за них у ребенка периодически могут возникать запоры. К таким заболеваниям относятся долихосигма и болезнь Гиршпрунга. Долихосигма — это врожденный дефект, выражающийся в удлинении сигмовидной кишки, в которой должны скапливаться каловые массы перед дефекацией. Опорожнение кишечника при долихосигме замедляется из-за возникновения в сигмовидной кишке избыточного давления, а также из-за ее перегибов. Болезнь Гиршпрунга вызывается нарушением иннервации кишечника: некоторые его участки из-за такого сбоя постоянно пребывают в состоянии спазма и практически не работают. Лечение этих заболеваний чаще всего хирургическое.
- Рахит и гипотериоз. При рахите нехватка витамина D ведет к ослаблению иммунной защиты организма, падению общего мышечного тонуса и, как следствие, к запорам. Ребенок с врожденными патологиями щитовидной железы также может страдать запорами с первых дней жизни.
- Психогенные причины: частые стрессы или слишком большое количество отвлекающих факторов для совсем маленького ребенка — серьезная причина возникновения запоров.
- Недостаточная двигательная активность. Сбой в функционировании желудочно-кишечного тракта также может быть вызван недостатком движения. Малыш еще не способен самостоятельно ходить или играть, большую часть времени он лежит, а значит, именно мама обязана обеспечить ему необходимый уровень активности.
- Дисбиоз — одна из самых распространенных причин возникновения запоров у детей. Дисбиоз может развиваться у малышей из-за позднего прикладывания к груди, у детей на искусственном вскармливании, из-за неправильного или неполноценного питания или непереносимости лактозы. Также появление дисбиоза возможно на фоне хронических заболеваний кишечника и желудка, язвенной болезни, аллергических или острых инфекционных заболеваний. Часто он является следствием активного приема антибиотиков и других лекарств.
Однако без помощи педиатра довольно сложно выяснить, на самом ли деле ребенок страдает от запора. Ведь вполне вероятно, что уменьшение или отсутствие регулярного стула — только физиологическая особенность малыша. Более того, без помощи педиатра пытаться ставить диагноз попросту опасно, ведь необдуманные действия мамы нередко приводят к негативным последствиям.
У малышей частота стула тесно связана с возрастом, при этом у тех, кто питается материнским молоком, она может быть выше, чем у искусственников (см. табл. 1). К четырем месяцам у большинства детей дефекация происходит в среднем около двух раз в день независимо от вида пищи.
Таблица 1. Частота дефекаций у здоровых детей в зависимости от типа питания[1]
Возраст в месяцах | Число дефекаций в сутки | |
|---|---|---|
Дети на грудном вскармливании | Дети на искусственном вскармливании | |
0–3 | 2,9 | 2 |
6–12 | 1,8 | 1,8 |
12–36 | 1,4 | 1,4 |
На что еще, кроме количества дефекаций, нужно обратить внимание бдительной маме? Самое главное — это, конечно, общее состояние ребенка. Важна и консистенция каловых масс: маме необходимо следить за плотностью, цветом, составом и запахом кала ребенка, а также за поведение малыша в процессе опорожнения кишечника.
Нормальный кал у грудного ребенка желтого цвета, без неприятного запаха, отличается полужидкой консистенцией, иногда содержит частички непереваренного материнского молока. У малышей-искусственников кал бывает более плотным, иногда с характерным запахом.
Симптомы, которые указывают на возникновение запора, как правило, легко выявить:
- животик малыша постоянно вздут, но газы при этом отсутствуют;
- ребенок становится беспокойным, плохо спит, часто кричит, плачет, у него пропадает аппетит;
- при попытке дефекации малыш тужится, но это не приводит к результату, при этом у ребенка на лице возникает выражение напряжения или боли, он начинает плакать, совершает беспокойные движения;
- малыш часто подтягивает колени к груди и краснеет;
- иногда появляется рвота;
- при гигиенических процедурах ребенок проявляет явное беспокойство — это может быть вызвано трещинами в прямой кишке из-за запора;
- стул при дефекации плотный и сухой в виде мелких катышков, имеет запах гнили.
При подозрении на запор родителям следует немедленно обратиться к педиатру. Проблема в том, что длительный запор не просто вызывает у малыша дискомфорт, он опасен для здоровья. Хронический запор способен вызвать грыжу, повреждения прямой кишки, сопровождающиеся инфекциями и кровотечениями, а также общую интоксикацию организма.
Как лечить запор у ребенка: методы опытных мам
Самое главное в лечении запора — установить его причину и по возможности устранить ее. Но каждая мама должна знать, что самостоятельное лечение запора может быть очень опасным для малыша, поскольку неизвестно, чем именно вызвана проблема. Если запор длится уже несколько дней, то обязательно нужно показать ребенка врачу — отравление и обезвоживание организма также чревато серьезными осложнениями. При необходимости врач назначит нужное медикаментозное лечение.
Клизмы и слабительные следует применять только в качестве особой меры! Они способны вымывать из детского организма необходимые ему витамины, белки, микроэлементы и отрицательно воздействовать на полезную микрофлору. Кроме того, эти средства снижают мышечный тонус кишечника, нарушают его естественный рефлекс дефекации. Не стоит использовать и народные средства — маленьким детям они чаще всего противопоказаны, к тому же далеко не все из этих средств имеют реальный терапевтический эффект. Однако еще до визита к педиатру мама может использовать безвредные и мягкие способы, чтобы облегчить состояние малыша.
- Массаж животика. Он проводится для снятия спазма, активизации перистальтики кишечника и повышения его тонуса. Выполняется массаж живота мягкими круговыми движениями по часовой стрелке — поглаживать следует с легким нажимом. Для дополнительного эффекта можно положить малышу на животик теплое полотенце или пеленку. Хороший эффект иногда дает упражнение, которое большинству мам знакомо под названием «велосипед»: оно представляет собой поочередное подгибание ножек малыша к животу.
- Тепло материнского тела или ванна с теплой водой. Если речь идет о втором способе, то маме рекомендуется принимать ванну вместе с ребенком для дополнительного тактильного контакта. Некоторые мамы просто кладут себе на живот малыша и слегка прижимают его — это очень хорошо снимает стресс у младенца.
- Механическая стимуляция кишечника через раздражение заднего прохода. Делать ее нужно очень осторожно, можно использовать ватную палочку, густо смазанную детским гипоаллергенным кремом, или специальную газоотводную трубочку. Палочку осторожно вводят в анальное отверстие малыша (но не слишком глубоко) и несколько раз аккуратно проворачивают. Злоупотреблять этим методом не рекомендуется, поскольку есть риск повредить слизистую.
- Глицериновые свечи. Они должны быть специально предназначены для новорожденных или для детей первых месяцев жизни. Свечи эффективно размягчают кал и способствует быстрой дефекации, но использовать их желательно только по назначению врача.
- Диета. Ребенку на грудном вскармливании рекомендуется давать материнское молоко. При этом мама должна изменить свой рацион, добавив в него большое количество жидкости, а также фрукты и овощи, которые обладают слабительным эффектом и содержат повышенное количество клетчатки. Чрезвычайно полезны нежирные кисломолочные продукты, в том числе натуральные йогурты. Следует исключить некоторые крупы, кофе, чай, выпечку, жирные рыбу и мясо. Дети на искусственном питании должны получать много жидкости между приемами пищи. При необходимости можно сменить смесь на питание, содержащее большее количество лактобактерий. Если ребенок уже получает прикорм, то желательно давать натуральные пюре или соки: помочь при запоре может пюре или компот из чернослива.
- Прием комплексных препаратов, содержащих бифидо- и лактопробиотики для нормализации работы кишечника.
Но, как и во всех других случаях, предупредить запор легче, чем его лечить. Тем более профилактику можно без ограничений порекомендовать всем без исключения мамам.
Профилактика запоров
Родителям не стоит ждать первых проявлений запора, профилактические меры следует сделать регулярными. Очень полезно перед кормлением укладывать малыша на некоторое время на живот, а после еды пару минут подержать его вертикально, «столбиком».
Массаж живота и гимнастика тоже должны стать постоянными, ведь, как мы уже говорили, недостаток физической активности — одна из причин возникновения запоров. Как правило, комплекс упражнений могут подсказать в детской поликлинике у педиатра или патронажной сестры.
На заметку
Одной из причин запоров может быть перегрев, поэтому рекомендуется не укутывать малыша, чем российские мамы часто грешат даже в теплую погоду.
Очень важно правильно кормить ребенка и обеспечивать его оптимальным количеством жидкости. Особенно это касается малышей на искусственном вскармливании, которые не получают необходимого им материнского молока, способствующего правильному функционированию и защите желудочно-кишечного тракта. Кормящая мама также должна питаться правильно, ведь все, что она съела, опосредованно, через молоко, попадет и в желудок ребенка.
При обнаружении у своего малыша признаков запора, не стоит сразу же паниковать. Тем не менее знать о том, как эффективно и безопасно помочь ребенку и облегчить его состояние, а также уметь применять эти знания на практике должна каждая мама. Именно от родителей зависит, насколько быстро ребенок придет в норму и не возникнет ли рецидив в будущем. Изменение образа жизни: повышение двигательной активности, коррекция питания ребенка, проведение поддерживающей терапии — может стать хорошим подспорьем для профилактики запоров у малышей.
Источник

Состояние здоровья маленького ребенка во многом зависит от того, чем родители его кормят, как долго с ним гуляют на улице и как точно выполняют рекомендации педиатра. Если малыш постоянно находится дома, не получает маминого молока, если в его рацион своевременно не вводятся прикормы, а все питание ограничивается коровьим молоком или несбалансированными по составу молочными смесями, у него может развиться рахит.
Рахит – это болезнь, связанная с дефицитом витамина Д и нарушением минерального обмена в организме. Страдают от рахита дети первого года жизни, причем среди заболевших больше всего недоношенных малышей и «искусственников» (деток, питающихся молочными смесями).
Для жизни ребенка рахит опасности не представляет, но в случае отсутствия адекватного лечения данное заболевание может оставить после себя след на всю жизнь – заметные деформации скелета, неправильный прикус, плоскостопие и прочие подобные нарушения.
Оглавление:
Причины и механизмы развития рахита
Факторы риска рахита
Симптомы рахита
Диагностика
Лечение рахита
— Питание и режим дня
— Медикаментозное лечение рахита
6. Профилактика рахита у детей
Причины и механизмы развития рахита
Известно, что для формирования полноценной костной ткани необходим кальций, фосфор и витамин Д, обеспечивающий всасывание двух первых веществ в кишечнике. В организм ребенка все эти соединения поступают с продуктами питания (грудным молоком, желтком, растительным маслом, рыбой, овощами и пр.), а витамин Д еще и синтезируется в коже под действием солнечных лучей.
Новорожденные малыши появляются на свет уже с запасом кальция, фосфора, витамина Д (эти вещества особенно активно скапливаются в организме плода в последние недели внутриутробной жизни, но только при условии, что мама правильно питается и регулярно гуляет на улице), поэтому до 1-2 месяцев их костная ткань развивается нормально. В последующем же и из-за исчерпывания запасов, и из-за активного роста детский организм начинает нуждаться во все большем и большем количестве «строительного» материала. Если эта потребность не удовлетворяется, кальций и фосфор вымываются из костей. Из-за этого костная ткань становится менее плотной и легко деформируется. Отсюда и все неприятные проявления рахита со стороны скелета.
Помимо влияния на костную ткань, нарушение фосфорно-кальциевого обмена негативно отражается на состоянии мышц и нервной системы ребенка. У больных отмечается задержка психомоторного развития, гипотония мышц и прочие патологические симптомы.
Таким образом, основная причина рахита – это дефицит витамина Д, определенную роль в развитии заболевания играет также нехватка кальция и фосфора. Возникает такое дефицитное состояние в следующих случаях:
- Если ребенок не получает все необходимые ему вещества с пищей. Например, когда грудное молоко родители заменяют несбалансированными смесями либо коровьем молоком, когда поздно вводятся прикормы (после 6-8 мес.), когда в рационе малыша доминируют каши, особенно манная.
- Если кожа ребенка не облучается солнечными лучами долгое время.
- Если в кишечнике нарушены процессы переваривания пищи и всасывания полезных веществ (если у ребенка есть заболевания желудочно-кишечного тракта, даже самое полноценное питание не уменьшит риск развития рахита).

Факторы риска рахита
Помимо явных причин для рахита можно выделить и ряд факторов риска:
- Недоношенность (детки, родившиеся раньше срока, не успевают сделать «запасы» полезных веществ – это, во-первых, во-вторых, у них намного чаще бывают проблемы с кишечником да и вообще с системой пищеварения в целом).
- Большой вес новорожденного (чем малыш крупнее, тем больше питательных веществ и витаминов ему необходимо).
- Многоплодная беременность. Детки, рожденные от такой беременности, как правило, начинают ощущать нехватку в кальции и фосфоре еще внутриутробно. Кроме того, такие малыши чаще рождаются преждевременно.
- Врожденные нарушения со стороны органов пищеварения.
- Смуглый цвет кожи (у смуглых деток в коже вырабатывается меньше витамина Д).
Симптомы рахита
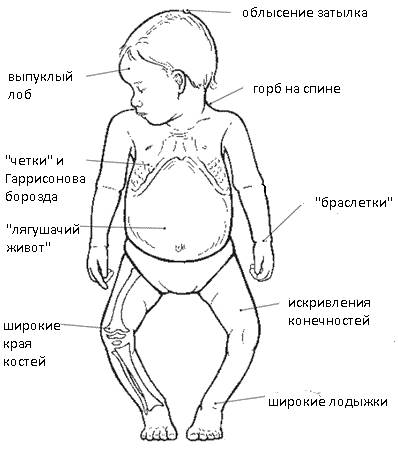
Первые признаки рахита, на которые родителям необходимо обязательно обратить внимание:
- Повышенная потливость малыша (маму должно насторожить, что даже когда прохладно у ребенка во время кормления выступает пот на лобике и носике, что у него сильно потеют ручки и ножки и т.д.).
- Плохой сон, беспричинное беспокойство, вздрагивание.
- Облысение затылка.
- Запоры (при рахите развивается гипотония мышц, в том числе и стенки кишечника, поэтому перистальтика ослабевает, что приводит к задержке каловых масс).
Эти симптомы, могут появляться уже на 3-4 месяцах жизни ребенка. Если заболевание будет выявлено на этой стадии (ее называют начальной) и пролечено, никаких негативных последствий для здоровья малыша не останется. Если этот момент пропустить, заболевание будет прогрессировать (перейдет в стадию разгара), и у ребенка появятся уже более серьезные симптомы патологии:
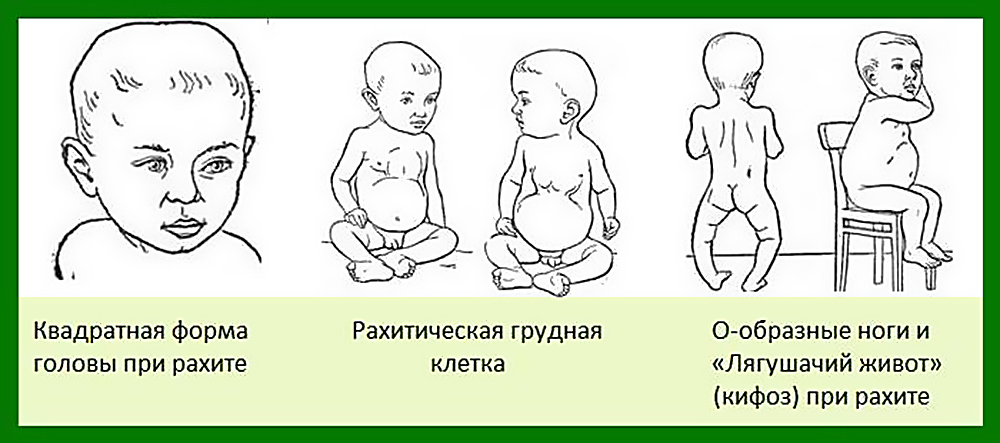
- Деформации черепа, конечностей и туловища. Показательный признак – уплощенный затылок, большой лоб, О- или Х-образное изменение ног и т.д.
- Сильная мышечная слабость, из-за которой появляется еще один показательный симптом – «лягушачий живот».
- Отставание в моторном развитии (ребенок не начинает держать голову, переворачиваться, сидеть, хотя его сверстники уже все это делают и т.д.).
- Позднее прорезывание зубов.
- Различные нарушения со стороны внутренних органов (в первую очередь желудочно-кишечного тракта).
Постепенно состояние ребенка, конечно же, улучшается (этап выздоровления начинается где-то через 6-7 месяцев после начала болезни), но сформировавшиеся костные деформации исчезают не полностью, со многими из них детки остаются на всю жизнь. Это и узкий таз, и большие лобные бугры, и неправильный прикус, и деформированная грудная клетка (сдавленная с боков и выпяченная вперед), и плоскостопие.
Диагностика
Поставить диагноз «Рахит» опытный врач может, как говориться, на глаз, но для подтверждения диагноза все-таки необходимо пройти одно простое исследование – анализ мочи по Сулковичу. Это качественная проба на кальций в моче, взятой у малыша перед первым утренним кормлением. Для проведения анализа следует подготовиться (приобрести мочеприемник, чтобы было удобнее собирать мочу ребенка, сделать некоторые ограничения в питании и т.д.).
В тяжелых случаях, когда врачам необходимо выяснить степень нарушения фосфорно-кальциевого обмена и глубину поражения костной ткани, больному проводится более обширное обследование, включающее:
- Анализы крови на электролиты (кальций и фосфор), активность щелочной фосфатазы (показатель разрушения костной ткани), а также метаболиты витамина Д.
- Определение содержания кальция и фосфора в суточной моче.
- УЗИ костей предплечья.
- Рентгенографию (в последнее время применяется редко).
Лечение рахита
Лечить деток с рахитом необходимо комплексно, используя специфические и неспецифические методы (обязательно учитывая причину недуга).
Неспецифические методы – это и питание, и правильный режим дня ребенка, и различные общеукрепляющие процедуры (массаж, гимнастика, травяные, солевые и хвойные ванночки и т.п.). К специфическим методам относят назначение препаратов витамина Д, кальция и фосфора, искусственное облучение кожи ультрафиолетом (последнее время применяется все реже и преимущественно у недоношенных детей).
Питание и режим дня
Питание деток с рахитом должно быть направлено на обеспечение организма всеми необходимыми веществами. Для малышей до года лучшей пищей является грудное молоко. Если же возможности кормить ребенка грудью нет, следует выбирать адаптированные молочные смеси, коровье и козье молоко для этого не подходит.
Также важно своевременно вводить прикормы, поскольку потребности ребенка с каждым месяцем растут, а количество полезных веществ в женском молоке с каждым месяцем, наоборот, уменьшается. Поэтому педиатры не рекомендуют кормить ребенка исключительно грудью после 6 месячного возраста.
Для ребенка с рахитом первый прикорм можно вводить уже с 4 месяцев, причем лучше, если это будет овощное пюре, к которому со временем необходимо добавлять натуральные источники витамина Д – растительное масло, яичный желток, а после 7-8 месяцев – рыбу и мясо. Помимо этого, больному малышу необходимы фруктовые пюре и соки, а также творог и кисломолочные продукты. А вот с кашами, особенно манной, лучше повременить.
 Что касается режима дня, то он должен быть организован таким образом, чтобы ребенок ежедневно не меньше 2 часов находился на улице. Причем не обязательно подставлять малыша под прямые солнечнее лучи (это даже вредно), достаточным будет свет, пробивающийся сквозь зелень деревьев.
Что касается режима дня, то он должен быть организован таким образом, чтобы ребенок ежедневно не меньше 2 часов находился на улице. Причем не обязательно подставлять малыша под прямые солнечнее лучи (это даже вредно), достаточным будет свет, пробивающийся сквозь зелень деревьев.
Кроме того, следует делать с ребенком зарядку, водить его на массаж (или делать самостоятельно после консультации со специалистом). Также деткам с рахитом показаны солевые, травяные, хвойные ванны (какую выбрать, подскажет врач). После таких процедур ребенок будет лучше есть и спать.
Медикаментозное лечение рахита
Основа данного лечение – это прием витамина Д, причем какой препарат использовать и дозу должен назначать только педиатр, поскольку при рахите опасна как малая доза лекарства (не будет эффекта), так и завышенная (будет гипервитаминоз).
Кроме витамина Д малышу могу назначить препараты кальция и фосфора (без витамина Д их принимать нецелесообразно). Недоношенным деткам нередко рекомендуют комплексные медикаментозные средства, в которых помимо витамина Д присутствуют другие витамины, а также все необходимые минералы.
Профилактика рахита у детей
Рахит относится к заболеваниям, развитие которых очень легко предупредить с помощью ряда профилактических мер. К таким мерам относят:
-
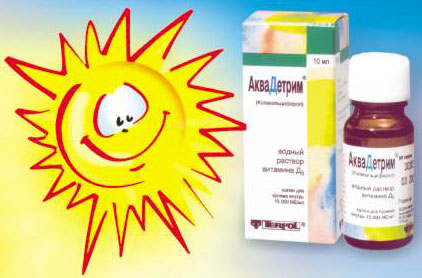 Прием витамина Д (400-500 ЕД) ежедневно в течение года, кроме мая-сентября. В регионах с недостаточным количеством солнечных дней перерывы в приеме препарата не делаютс. Для недоношенных малышей врач может назначить большую дозу витамина.
Прием витамина Д (400-500 ЕД) ежедневно в течение года, кроме мая-сентября. В регионах с недостаточным количеством солнечных дней перерывы в приеме препарата не делаютс. Для недоношенных малышей врач может назначить большую дозу витамина. - Рациональное питание. В первые месяцы жизни – исключительно грудное молоко, после 4 месяцев – грудное вскармливание и прикормы по возрасту.
- Ежедневные прогулки на свежем воздухе. В теплое время года желательно не закутывать сильно малыша, а хоть какие-то части его тела подставлять под непрямые солнечные лучи.
Помимо этого, предпосылки к здоровому будущему мама может дать своему ребенку еще во время беременности. Для этого женщине необходимо сбалансировано питаться, больше гулять на воздухе и принимать витаминно-минеральные комплексы, если их назначит врач.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
34,484 просмотров всего, 10 просмотров сегодня
Загрузка…
Источник


