Запоры при заболеваниях желудочно кишечного тракта
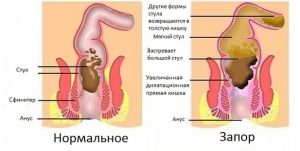 Запоры – патологическое состояние, при котором отсутствует своевременное опорожнение толстой кишки более 3 суток.
Запоры – патологическое состояние, при котором отсутствует своевременное опорожнение толстой кишки более 3 суток.
В виде запоров проявляется нарушение моторно-эвакуаторной функции толстой кишки, сопровождаемое затруднением акта дефекации, чувством неполного опорожнения с отхождением малого количества (менее 100 г) и повышенной твердости кала.
До 60% взрослого населения страдают запорами, чаще болеют женщины. Частота стула у здоровых людей индивидуальна и колеблется в широких пределах (от 1 до 3 раз в день до 2-3 раз в неделю). К запорам следует относить случаи урежения привычного для каждого пациента ритма опорожнения толстой кишки.
Причины запоров
 Причинами нарушений кишечного транзита могут быть при заболеваниях кишечника (первичные запоры):
Причинами нарушений кишечного транзита могут быть при заболеваниях кишечника (первичные запоры):
- « привычный» функциональный запор:
- резкое ослабление рефлекса на дефекацию (ректальный запор –дисхезия);
- замедление кишечного пассажа как проявление нарушения моторно-эвакуаторной функции толстой кишки (кологенный запор).
- органические запоры:
- заболевания и аномалии строения кишечника: удлиненная сигмовидная кишка (долихосигма),
- дивертикулы сигмовидной кишки,
- полипы и опухоли кишечника,
- хронический геморрой,
- трещины заднего прохода,
- опущение промежности и выпадение слизистой оболочки прямой кишки,
- удлиненная толстая кишка (мегаколон),
- спаечный процесс брюшной полости после перенесенных операций.
При внекишечных причинах (вторичные запоры) могут проявляться при:
- заболеваниях верхних отделов желудочно-кишечного тракта (язвы желудка и 12-перстной кишки, хроническом холецистите и желчно-каменной болезни),
- гинекологических заболеваниях,
- болезнях почек (нефролитиаз),
- болезнях поражения мышц (диафрагмы, брюшной стенки, заднего прохода),
- миопатия, склеродермия,
- эндокринных заболеваниях – запоры при сахарном диабете, гипотиреозе, избыточной массе тела,
- заболеваниях нервной системы, пояснично-крестцового отдела позвоночника,
- паркинсонизме (психогенный запор),
- лекарственные запоры — при применении антацидов, препаратов кальция, железа, снижающих артериальное давление, антидепрессантов, мочегонных, седативных препаратов, отравлении свинцом.
Чаще в практике врача встречается запоры, имеющие несколько причин.
Предрасполагающие запоры факторы
Предрасполагающими факторами могут быть:
- нерегулярный и редкий прием пищи с преобладанием рафинированных углеводов,
- недостаток грубой пищи с высоким содержанием клетчатки (пищевые волокна – отруби, овощи, фрукты),
- малая физическая активность,
- профессиональные факторы (командировки, работа в ночное время),
- частое употребление слабительных средств.
Развитие запора может быть связано с вялостью кишки и спазмом нижних ее отделов, и как следствие, нарушением соотношения тормозящих и стимулирующих гормонов, влияющих на моторику толстой кишки, повышение порога возбудимости рецепторов слизистой оболочки прямой кишки и ослабление или исчезновения позыва на дефекацию.
Наличие хронических запоров сопровождается болями и вздутиями в животе, развитием дисбактериоза, нарушениями обменных процессов в организме, токсическим отравлением и нарушением иммунитета и т. п.
Что делать при запорах
 Всем, кто имеет хронические запоры, необходимо обратиться к гастроэнтерологу для решения двух основных задач:
Всем, кто имеет хронические запоры, необходимо обратиться к гастроэнтерологу для решения двух основных задач:
- установление причины запоров и
- проведения индивидуального лечения.
Если у Вас более 3 месяцев запоры – это сигнал для обследования, при котором исключаются серьезные заболевания, требующие иногда и хирургического лечения, и устанавливается причина возникших запоров.
После установления причины запоров врач назначит индивидуальное комплексное лечение включающее в себя:
- индивидуальное питание,
- водный режим,
- медикаментозную терапию основных причин запоров,
- индивидуальный подбор слабительных средств в зависимости от причины и возраста пациента,
- фитотерапию,
- и при необходимости длительную поддерживающую терапию.
Запоры являются симптомами множества заболеваний. Не стесняйтесь этой проблемы и не затягивайте с обследованием. Надо устранить первопричину!
Можете обратиться ко мне лично, перейдя по кнопке «Задать вопрос» в шапке сайта. Вместе справимся.
Источник

Правильное рациональное питание имеет важное значение для здоровья человека. Заболевания желудочно-кишечного тракта требуют щадящей диеты, и обязательно необходимо следовать ей.
Часто запоры бывают напрямую связаны с неправильной работой ЖКТ, поэтому нужно обязательно проконсультироваться с лечащим врачом, чтобы установить их истинную причину. А самым простым способом избавления от запоров является включение в рацион продуктов с высоким содержанием клетчатки. К ним относятся такие фрукты и овощи, как свекла, морковь, свежая капуста, тыква, кабачки, огурцы, помидоры, салат, фасоль, горох, крупы, чечевица, отруби, яблоки, апельсины, сливы, орехи, ревень, морская капуста.
Подбирая сезонные овощи и фрукты, вы сможете готовить для себя различные блюда, следуя определенным правилам. В зимнее время недостаток свежих овощей и фруктов можно компенсировать замороженными или консервированными овощами и фруктами. Правда, консервированные продукты растительного происхождения могут провоцировать вздутие живота и усиливать боли в желудке. В таком случае следует увеличить удельный вес белковой пищи (нежирное отварное мясо, рыба, творог без сахара, простокваша, кефир).
При запорах полезны простокваша, кефир, пахта, русский квас, чернослив.
Исключайте из рациона протертые каши, кисели, слизистые супы, сдобное тесто, крепкий чай, кофе, какао, шоколад.
Эффективное средство лечения хронических запоров — пшеничные отруби. Перед употреблением отруби запарьте кипящей водой, а через 20-30 минут слейте жидкость. После этого отрубную кашицу вы можете добавлять в любые блюда. Принимайте отруби по 1 ст. ложке 3 раза в день и продолжайте курс лечения до нормализации работы кишечника, а затем переходите на черный хлеб.
Внимание! Употребления отрубей следует избегать людям с язвенной болезнью желудка или двенадцатиперстной кишки, при обострениях хронических заболеваний желудочно-кишечного тракта.
При употреблении продуктов и блюд из отрубей очень важно выпивать не менее 8 стаканов воды в день, так как вода служит смазкой пищеварительного тракта и его слизистой оболочки.
Хорошо стимулируют работу кишечника стакан воды или охлажденного сока, выпитые перед завтраком.
Все салаты старайтесь заправлять растительным маслом.
Кулинарная обработка пищи должна включать специальные приемы: мясо готовьте куском и обязательно жарьте, а в качестве гарниров используйте каши — перловую, гречневую, богатые отрубями и непременно рассыпчатые. Все блюда готовьте с достаточным количеством жиров, со сметаной, майонезом.
Питье при запорах играет важную роль. Старайтесь пить как можно больше кислого молока, полезен морковный и картофельный сок (его пейте не более ¼ стакана в день). Также можно ежедневно употреблять настой из 24 плодов чернослива: 12 плодов и ½ стакана настоя 2 раза в день. Полезен и огуречный рассол, если ему не меньше месяца. Такой рассол без специй и приправ имеет свойство слабительного. Его можно пить по 4 стакана в день.
В ягодный сезон пейте отвар из ягод крыжовника. Готовить его легко: 1 ст. ложку ягод залить стаканом воды и кипятить 10 минут.
Хорошие результаты дает овощная диета, например, 100 г салата из сырых овощей с любым растительным маслом 3 раза в день перед едой.
Регулярное употребление в пищу продуктов, богатых пищевыми волокнами, стимулирует деятельность кишечника, а недостаток таких продуктов приводит к слабости кишечника и развитию запоров. Клетчатка, наполняя желудок, создает ощущение сытости. Кроме того, пищевые волокна улучшают обмен веществ в организме, воздействуя на различные системы и органы, а благодаря своей высокой впитывающей способности пищевые волокна удаляют и выносят с собой из организма много токсических веществ и очищают кишечник.
Вкусные и полезные блюда при запорах
Суп с сыром
Потребуется: 3-4 картофелины, 1 репчатая луковица, 400 г плавленого сыра, 60 г перловой крупы, 60 г сливочного масла, 1,5 л воды, зелень петрушки по вкусу.
Перловую крупу перебрать, промыть и залить холодной водой на 3-4 часа, после чего воду слить. Затем крупу вновь залить холодной водой, довести до кипения и варить 15-20 минут.
В суп ввести очищенный и нарезанный кубиками картофель, соль и проварить 10 минут, затем добавить обжаренный на сливочном масле сыр и проварить еще 5-7 минут.
Перед подачей на стол заправить суп рубленой зеленью петрушки.
Тыквенный суп-пюре
Потребуется: небольшая тыква весом с 0,5 кг (имеется в виду без семян и кожуры), 1-2 репчатые луковицы, 1 вареное яйцо, кусочек сыра, зелень петрушки, соль, черный молотый перец по вкусу.
Тыкву нарезать кусочками и залить водой или бульоном (можно из кубика – куриный или овощной) так, чтобы она едва прикрывала тыкву. Поставить тушиться на средний огонь.
Пока тыква тушится, нарезать репчатый лук и поджарить его на растительном масле.
Хорошо разваренную тыкву немного посолить и поперчить. Добавить поджаренный лук и взбить это в блендере (если блендера нет, можно и протереть сквозь сито).
Вареное яйцо натереть на мелкой терке, а сыр нарезать кусочками или же натереть на крупной терке. Все это опустить в суп и подать к столу, посыпав рубленой зеленью петрушки.
К такому супчику идеально подходят гренки, но при хронических запорах гренками все же не стоит увлекаться.
Летний суп
В мясной или куриный бульон опустить нарезанный картофель и сварить его до готовности. Добавить консервированный зеленый горошек, сыр и вареные яйца, натертые на терке. При подаче посыпать суп рубленой зеленью петрушки и укропа.
Холодник
Потребуется: 1 достаточно крупная вареная свекла, отварной картофель (4-5 шт.), 1 свежий огурец, 1 яйцо, сваренное вкрутую, 1 репчатая луковица, зеленый лук, зелень петрушки и укропа, соль по вкусу.
Свеклу натереть на мелкой терке, картофель размять толкушкой, но не в пюре, а так, чтобы получилась мятая картошка. Огурец натереть на крупной терке, яйцо мелко нарезать. Репчатый и зеленый лук, а также зелень нарезать как можно мельче.
Все смешать, посолить по вкусу и залить холодной кипяченой водой до нужной консистенции. Подкислить, добавив немного лимонной кислоты.
Заправить холодник сметаной или простоквашей (кефиром).
Тыква или кабачки жареные
Тыкву нарезать кусочками (кабачки кружочками), обвалять в муке и обжарить с обеих сторон в растительном масле. Посыпать тертым чесноком.
Тушеные овощи
Для этого блюда в произвольных количествах возьмите любые овощи, которые есть под рукой (морковь, репчатый лук, кабачки или баклажаны, помидоры и капусту). При желании можно приготовить и с мясом.
Все овощи и мясо нарезать не очень мелко и слоями уложить в толстостенную кастрюлю, пересыпая каждый слой нарезанной зеленью петрушки.
Поставить на слабый огонь и тушить под крышкой 1-1,5 часа. За 10 минут до готовности посолить, поперчить по вкусу (перцем не увлекаться!).
Творожно-тыквенная запеканка
Потребуется: 1 кг очищенной тыквы, 10 ст. ложек манной крупы, кусочек сливочного масла (размером с ½ спичечного коробка), 3 ст. ложки меда, 350-400 г творога, 4-5 ч. ложек сахара, 5 яиц.
Стушить тыкву до мягкости, слить всю жидкость и размять. В горячее пюре постепенно добавить манку (по 2 ложки), вымешать, добавить мед и масло. Дать остыть, а тем временем размять хорошенько творог, сахар и добавлять по одному яйца. Можно еще добавить изюм. Выпекать в духовке 70-80 минут при температуре 180 градусов.
Запеканка после выпечки оседает, но все равно она вкусная и сочная.
Запеканка из баклажанов
Нарезать один крупный или два мелких баклажана на кружочки. Выложить их в сотейник слоями, перекладывая кружочками свежего помидора, порубленной зеленью петрушки и тертым сыром. Каждый слой посолить и поперчить. Сверху сбрызнуть растительным маслом, посыпать панировочными сухарями и поставить в духовку на полчаса при температуре 150-170 градусов.
Будьте здоровы!
Источник
Терминологическое определение запора говорит о том, что это слишком низкая частота дефекации (менее 2 раз в неделю) или наличие жестких испражнений, требующих усилий, в совокупности с чувством неполного опорожнения кишечника.
В соответствии с критериями, диагноз запор требует наличия в течение 3 месяцев в течение последних 12 месяцев, по крайней мере, 2 из следующих симптомов: чрезмерное давление на стул, «жесткий стул», ощущение неполного опорожнения кишечника, ощущение препятствия в прямой кишке и анальном отверстии, необходимость ручных процедур для эвакуации каловых масс, меньше 3 дефекаций в неделю.
Виды кишечных запоров
Можно говорить о следующих видах запоров:
- случайный запор – возникают из-за разных жизненных ситуаций, например, изменения стиля питания, лихорадочной болезни;
- кратковременный запор – как правило, чередуется с периодами нормальной дефекации. Если не такое состояние не прекращается, следует обследовать желудочно-кишечный тракт;
- хронический запор (постоянный, атонический).
Наиболее распространенным типом запоров являются идиопатический запор связанный с функциональными нарушениями желудочно-кишечного тракта. Не связанный с возникновением какого-либо органического заболевания. Имеет отношение к 90% больных. Появляется из-за неправильной, жесткой диеты, недостаточного количества употребляемой воды и малой физической активности.
Причины кишечных запоров
Кроме идиопатических запоров в медицинской практике существует множество других заболеваний, которые могут проявляться запорами.
Среди них можно выделить следующие:
- болезни кишечника: синдром раздраженного кишечника, дивертикулярная болезнь, рак и другие опухоли толстой кишки, сужение просвета в ходе воспалительных заболеваний (болезнь Крона, воспаление, связанное с ишимией или туберкулезом), грыжа, зоворот кишечника;
- болезни заднего прохода и прямой кишки: сужение просвета, рак ануса, геморрой, дивертикулы прямой кишки;
- тазовые болезни: рак яичников, матки, эндометриоз;
- заболевания периферической нервной системы: болезнь Гиршпрунга, болезнь Шагаса, диабетическая нейропатия;
- болезни центральной нервной системы: рассеянный склероз, болезнь Паркинсона, заболевания сосудов головного мозга, посттравматические повреждения головного или спинного мозга, опухоли спинного мозга;
- болезни эндокринной системы: сахарный диабет, гипофункция щитовидной железы, гипофункция гипофиза, феохромоцитома;
- болезни обмена веществ: порфирия, уремия, гиперкальциемия, гипокалиемия;
- заболевания соединительной ткани: склеродермия, дерматомиозит.
Большую группу запоров составляют расстройства пищеварения, вызванные приемом лекарств. Следует тщательно проверить, не является ли причиной запоров применение обезболивающих, антихолинергических средств, антидепрессантов, противосудорожных лекарств, препаратов, содержащих кальций, алюминий или железо, сильных препаратов-анестетиков (опиоиды), препаратов для лечения гипертонии, лекарственных средств контрацепции.
Симптомы кишечного запора
Первым симптомом запор является очень жесткий стул, выделение которого связаны с болью и большим усилием. Другими симптомами являются тошнота, потеря аппетита, головокружение, отрыжка, а также вздутие живота. Такое состояние связано с ядами, которые не выводятся из организма. Сопутствующие признаки запора могут быть очень разные и зависят от характера заболевания, которое стало их причиной.
Дополнительным симптом может быть ощущение полноты или вздутия, которые обусловлены накоплением образующегося в кишечнике газа, который не может быть эффективно выведен из-за препятствий в кишечнике. Иногда, особенно при стойких запорах, можно наблюдать в стуле примеси слизи, которая возникает в результате раздражения слизистой оболочки кишечника.
Симптомами тревоги, увеличивающими вероятность органического заболевания, являются: лихорадка, потеря веса без применения диеты, кровь в стуле (видно невооруженным глазом), анемия, боли в животе, беспокоящие пациента ночью, семейная история возникновения рака толстой кишки или воспалительных заболеваний кишечника.
Диагностика кишечных запоров
С каждым пациентом врач проводит интервью. Диагноз запора может быть поставлен по ответам на следующие вопросы:
- Запоры носят кратковременный или хронический характер?
- Как часто пациент опорожняет кишечник?
- Какая плотность и внешний вид стула?
- Имеет ли пациент проблемы с дефекацией?
- Чередуются ли запоры с диареей?
- Какие симптомы сопровождают запор?
- Какие лекарства принимает пациент?
Из дополнительных исследований могут помочь:
- лабораторные исследования крови: скорость оседания, CRP, общий анализ крови, ионограмма, уровень глюкозы, креатинина, мочевины и ТТГ;
- исследование кала на скрытую кровь;
- эндоскопическое и радиологическое исследование желудочно-кишечного тракта;
- манометрия прямой кишки и ануса – позволяет оценить работу мышц, ответственных за дефекацию;
- биопсия прямой кишки, при подозрении на болезнь Гиршпрунга.
Необходима также биопсия кишечника, что позволяет обнаружить около 2/3 случаев рака прямой кишки.
Профилактика и лечение запоров
Перед соответствующими исследованиями необходимо исключить парентеральные причины запоров. После исключения серьезных заболеваний организма и кишечника, можно приступить к лечению симптомов запор.
Целью является ускорение транспорта каловых масс через толстый кишечник. Сделать это позволяет, как правило, лечение диетой, применение лекарственных растительных веществ и фармацевтических препаратов.
Рентгеновское изображение…
Диета при запорах заключается в питье большого количества негазированной воды и употреблении продуктов, содержащих клетчатку.
Рекомендуется:
- потребление не менее 2 литров негазированной воды в день;
- потребление 1 стакана кипяченой теплой воды перед едой;
- частое принятие пищи, но в небольших по объему количествах;
- потребление фруктов на второй завтрак и полдник;
- употребление в пищу примерно 30 г овощей в день, например, брокколи, моркови, а также большого количества круп и сыпучих материалов,
- употребление 2 столовых ложек отрубей в день;
- ограничение потребления картофеля, риса, хлеба;
- потребление сушеных фруктов.
Улучшение может также принести метод аутотренинга. Необходимо повысить физическую активность и уделять должное внимание позывам к дефекации. Пациент не должен приостанавливать дефекации. Следует также, по возможности, отказаться от приема лекарств, вызывающих запор. Слабительные средства необходимо применять очень осторожно и только тогда, когда неэффективными оказываются стандартные средства стимуляции опорожнения.
В первую очередь, необходимо избегать лекарств, ослабляющих всасывание или повышающих секрецию кишечных соков (антрахиноновые лекарства, желчные кислоты, касторовое масло), применение которых ведет к хронической потере воды и калия.
При запорах используются осмотические агенты, такие как лактулоза, макроголы, глицерин, которые подаются с большим количеством воды и снижают концентрацию стула. Лактулоза является одним из наиболее часто назначаемых врачами препаратов. Это дисахарид в проксимальном отделе толстой кишке, под действием кишечных бактерий, раскладывается с выработкой молочной кислоты и активных осмотических молекул.
Популярно использование против запоров лекарственных трав, таких как: семена подорожника, сенны, алоэ, крушина, ревень и др. Можно также применять смазывающие средства, такие как, например, парафиновое масло, лекарства, восстанавливающие каловые массы (докузат натрия) или средства, стимулирующие работу кишечника.
К последним относят антраноиды или бисакодил, которые приводят к увеличению секреции воды и электролитов в желудочно-кишечном тракте и стимулируют перистальтические движения. При их применении могут возникать приступы скачкообразной боли в животе и электролитные нарушения. Еще одна опасность их применения заключается в привыкании толстой кишки при длительном лечении. Поэтому эти препараты можно принимать только в течение короткого времени.
В случае постоянных запоров, необходимо улучшить рефлекс опорожнения и научиться расслаблять сфинктер прямой кишки во время позывов на стул. В связи с этим необходимо изменить привычки во время дефекации. При наличии запоров, вызванных нарушением работы мышц, лучше всего помогают осмотические лекарства или периодическая клизма для очистки прямой кишки от залежавшегося кала.
Препараты, увеличивающие объем стула только усиливают симптомы. У больных раком также не следует применять препараты, увеличивающие объем стула. При лечении длительных и устойчивых запоров или нетерпимости к слабительным средствам применяется ректальная клизма (фосфатная). Не следует пользоваться водой или водой с мылом. Возможно также ручное удаление каловых камней, которые не будут выведены с течением времени.
Кишечные запоры у детей
Запор – одна из частых причин визитов к педиатру. Неприятный недуг, связанный с редким опорожнением кишечника, вызывает у детей беспокойство, снижение настроения, отсутствие аппетита, боль.
Обеспокоенные родители, приходя в кабинет медицинского освидетельствования, могут узнать о том, что наиболее распространенной причиной запоров у детей являются диетические факторы, и, следовательно, недостаточное количество жидкости, недостаточное поступление клетчатки или углеводов. Важен и образ жизни ребенка, а также условия жизни.
Также влияние на перистальтику кишечника имеет начало занятий в школе или в детском саду, длительная иммобилизация, путешествия, спешка во время опорожнения или другие стрессовые ситуации.
Запоры у детей могут возникать в ходе следующих заболеваний:
- болезни нервной системы: мозговое поражение, заболевания периферических нервов, невропатия, повреждения спинного мозга, рассеянный склероз, болезнь Паркинсона, опухоли головного мозга;
- заболевания эндокринной системы: гипотиреоз, гипофункция надпочечников, болезни гипофиза;
- болезни обмена веществ: сахарный диабет, амилоидоз, уремия, порфирия;
- психических заболеваний: психическая анорексия, депрессия, шизофрения.
Изучая ребенка, у которого возникают запоры, всегда следует обратить особое внимание на окрестности ануса, чтобы выявить аномалии развития этой области. Здесь может быть: АНО-ректальное кольцо, сужение прямой кишки, стеноз ануса, выпячивание слизистой прямой кишки или внутренний сфинктер ануса. Также болезнь Гиршпрунга или спастические спазмы мышц тазового дна, могут быть причиной запоров.
Наиболее распространенными симптомами запора у детей являются увеличенные интервалы между опорожнениями. Запоры могут быть причиной загрязнения белья. У детей наблюдаются признаки страха перед дефекацией. У большинства детей появляются боли в животе, а у половины примеси крови в кале. Кроме того, бывают воспалительные изменения кожи в области заднего прохода.
При диагностике запоров у детей проводят релевантные исследования через прямую кишку, что позволяет оценить сокращение сфинктера заднего прохода, определить наличие сужения в этом месте, а также дает возможность установить наличие и характер каловых масс.
Лечение состоит, в первую очередь, в удалении скопления каловых масс с помощью лекарственных средств или прямого очищения прямой кишки (клизма). В долгосрочной перспективе очень важна соответствующая диета, богатая овощами, фруктами, соками, продуктами из муки крупного помола или ржаного хлеба, и физическая активность.
Важно удалить стрессовые факторы, действующих на ребенка в период опорожнения, а также регулировать ритм испражнений. Можно, конечно, применять лекарства, как и при терапии взрослых, однако, следует соблюдать особую осторожность и искать причины запоров, вместо того, чтобы давать ребенку очередную таблетку слабительного.
На рынке фармацевтических препаратов доступны:
- смазывающие вещества, такие как парафин, льняное семя, докузат натрия;
- раздражители, такие как бисакодил, касторовое масло, сеннозиды А и В;
- наполнители, такие как метилцеллюлоза, семя льна, подорожника;
- осмотически активные агенты, такие как лактулоза, макрогол, сульфат магния, сульфат натрия;
- желчные кислоты, дегидрохолевая кислота;
- суппозитории или удерживающие клизмы, суппозитории глицерина, бисакодила.
Источник


