Запорах спазмах и стенозе толстой кишки
Стеноз кишечника – это сужение его просвета из-за патологических изменений кишечной стенки или близлежащих органов. Нарушается продвижение содержимого по кишечнику, ухудшается переваривание пищи, страдает самочувствие. Без лечения заболевание прогрессирует и приводит к тяжёлым осложнениям.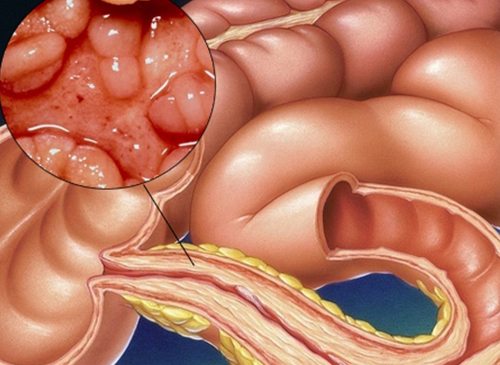
Симптомы
Клиника стеноза кишечника зависит от локализации патологического процесса.
Стеноз пилородуоденальной зоны
При сужении привратника и начального отдела 12-перстной кишки нарушается эвакуация содержимого желудка в кишечник. Это приводит к дефициту питательных веществ.
-
 чувство тяжести и распирания в желудке после еды;
чувство тяжести и распирания в желудке после еды; - рвота, приносящая облегчение (характерный признак – наличие в рвотных массах частиц пищи, съеденной накануне, отсутствие примеси желчи);
- отрыжка тухлым, связанная с застоем и разложением пищи в желудке;
- отсутствие аппетита;
- снижение веса вплоть до тяжёлого истощения;
- признаки дефицита витаминов и микроэлементов: анемия, ломкость ногтей, выпадение волос;
- жажда из-за постоянной рвоты;
- электролитные нарушения: судороги в мышцах, парезы и параличи, аритмичный пульс.
Стеноз тонкой кишки и верхних отделов толстой кишки
Признаки ухудшения переваривания пищи сочетаются с нарушением проходимости кишечника.
- неинтенсивные боли в животе;
- снижение частоты дефекации;
- рвота рефлекторного характера – чем выше локализация стеноза, тем чаще возникают эпизоды рвоты;
- снижение веса;
- слабость, головокружение.
Стеноз нижних отделов толстой кишки
Каловые массы скапливаются выше участка сужения, нарушается проходимость толстой кишки.
-
 ноющие или схваткообразные боли в зоне поражения;
ноющие или схваткообразные боли в зоне поражения; - постоянные запоры;
- кал приобретает форму карандаша;
- анальные трещины и геморрой из-за постоянного натуживания при дефекации;
- вздутие живота из-за гнилостных процессов в кишечнике и нарушения отхождения газов.
Выраженность симптомов зависит от тяжести стеноза.
Причины
Стеноз кишечника осложняет течение многих заболеваний органов брюшной полости.
- Язвенная болезнь 12-перстной кишки – основная причина стеноза пилородуоденальной зоны. На фоне язвенного поражения развивается рубцовая деформация кишки, сужается ее просвет. Состояние ухудшается при обострении язвенной болезни.
- Опухоли кишечника и окружающих тканей – растущее новообразование уменьшает просвет кишечника изнутри или сдавливает его снаружи.
-
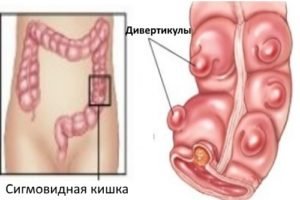 Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза.
Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза. - Воспаление кишечника. При неспецифическом язвенном колите поражается толстая кишка, при болезни Крона – весь кишечник. Хроническое воспаление и множественные дефекты слизистой оболочки приводят к разрастанию соединительной ткани и стенозу.
- Травмы и операции на органах брюшной полости и промежности. В зоне повреждения формируются рубцовые изменения, сужается просвет кишки.
- Амилоидоз кишечника – обменное нарушение, при котором в тканях откладывается особый белок – амилоид. При поражении кишечника нарушается сократительная способность гладких мышц, постепенно развивается стеноз.
Диагностика
Пациенты с подозрением на стеноз кишечника проходят обследование у гастроэнтеролога.
Клинические методы
-
 Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса.
Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса. - Осмотр – врач оценивает вес, состояние кожи и слизистых оболочек, тургор кожных покровов; при пальпации выявляет объёмные образования в животе (опухоли или инфильтраты), шум плеска в эпигастральной области.
- Общий анализ крови – при воспалительном процессе повышается уровень лейкоцитов и СОЭ, при анемии снижается количество эритроцитов и гемоглобин.
- Биохимия крови – определяют маркеры воспаления, показатели обмена веществ, содержание электролитов.
Инструментальные методы
- Фиброгастродуоденоскопия – обследование желудка и дуоденальной зоны с помощью эндоскопа. Выявляют язвенные дефекты, опухоли, воспаление, атрофию слизистой оболочки, рубцовые изменения. При стенозе пилородуоденальной зоны оценивают степень сужения просвета.
-
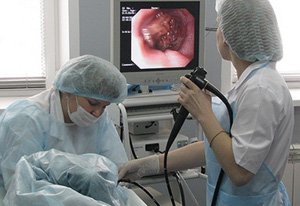 Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз.
Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз. - Колоноскопия – эндоскопическое обследование толстой кишки, позволяет обнаружить очаг поражения, взять биопсию.
- Рентгенография брюшной полости – выполняют серию рентгеновских снимков, на которых определяют пассаж контрастного вещества (бария) по кишечнику. При стенозе скорость продвижения бария снижается.
- Рентгеновская компьютерная томография – современный информативный метод диагностики объёмных образований.
- УЗИ органов брюшной полости – с помощью ультразвука выявляют опухоли, свободную жидкость в полости брюшины. При исследовании кишечника определяют толщину его стенки, диаметр просвета. Метод малоинформативен при выраженном метеоризме.
Гастроэнтеролог направляет пациентов с диагнозом «стеноз кишечника» на консультацию к хирургу или онкологу.
Лечение
Полностью устранить сужение кишечника можно только хирургическим путём.
Консервативная терапия
Цель консервативного лечения – подготовка к операции, стабилизация состояния пациента.
Диета
 Цели и принципы лечебного питания зависят от причины стеноза. При язвенной болезни исключают механические и химические раздражители, готовят полужидкие протёртые блюда. При тяжёлом пилородуоденальном стенозе пациентов кормят через зонд, проведенный за участок сужения.
Цели и принципы лечебного питания зависят от причины стеноза. При язвенной болезни исключают механические и химические раздражители, готовят полужидкие протёртые блюда. При тяжёлом пилородуоденальном стенозе пациентов кормят через зонд, проведенный за участок сужения.
При поражении толстой кишки питание направлено на профилактику запоров. В рационе увеличивают количество овощей и фруктов, богатых растительной клетчаткой, корректируют питьевой режим.
Инфузионная терапия
Основные цели:
- коррекция водно-электролитного дисбаланса: растворы натрия хлорида, калия хлорида, раствор Рингера;
- нормализация белкового обмена: комплексные растворы для парентерального питания, Альбумин, Инфезол (смесь аминокислот), глюкоза с витаминами.
Медикаменты
Назначают препараты для лечения основного заболевания и облегчения симптомов стеноза:
-
 противоязвенные средства: Де-нол, Омепразол, антибиотики;
противоязвенные средства: Де-нол, Омепразол, антибиотики; - спазмолитики (Но-шпа, Бускопан) – уменьшают спазмы кишечника, купируют болевые ощущения;
- слабительные (Дюфалак) – назначают для размягчения кишечного содержимого и облегчения продвижения кала;
- средства для борьбы с метеоризмом (Эспумизан) – уменьшают вздутие кишечника, тяжесть и боли в животе.
Эвакуация содержимого кишечника и желудка
- промывание желудка при сужении пилородуоденальной зоны;
- сифонная клизма при поражении толстой кишки.
Хирургическая терапия
Вид и объём хирургического вмешательства зависит от локализации стеноза, его причины, общего состояния пациента.
Основные виды операций
-
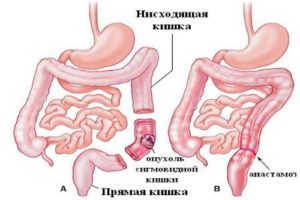 Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью.
Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью. - Гастрэктомия – полное удаление желудка при стенозе, вызванном опухолью.
- Резекция кишки – иссекают пораженный участок тонкой или толстой кишки, накладывают анастомоз (соединяют два отрезка кишки).
- Двухэтапная операция – выполняют при тяжёлом состоянии пациента. На первом этапе удаляют деформированный участок кишки, делают колостому – выводят кишку на брюшную стенку. Второй этап – реконструктивная операция. Ушивают колостому и накладывают анастомоз.
- Удаление опухоли другого органа.
- Частичное разрушение опухоли с помощью эндоскопа – паллиативная мера при противопоказаниях к радикальной операции.
Восстановительный период
 После удаления части кишечника пациенту на неделю назначают внутривенное питание. Затем дают жидкие пероральные смеси, в течение 2-х недель увеличивают их дневной объём до 2 литров. После этого разрешают протёртые блюда, кисели, компоты. При хорошей переносимости диетического питания пероральные смеси постепенно отменяют и осторожно расширяют рацион.
После удаления части кишечника пациенту на неделю назначают внутривенное питание. Затем дают жидкие пероральные смеси, в течение 2-х недель увеличивают их дневной объём до 2 литров. После этого разрешают протёртые блюда, кисели, компоты. При хорошей переносимости диетического питания пероральные смеси постепенно отменяют и осторожно расширяют рацион.
При резекции кишечника нарушается переваривание пищи, усвоение питательных веществ и витаминов, поэтому соблюдать диету придется пожизненно. Каждому пациенту подбирают оптимальный рацион с учётом объёма перенесенной операции. Кишечник привыкает к новым условиям работы в среднем через 1,5 года.
При двухэтапной операции пациента обучают уходу за колостомой, объясняют, как пользоваться калоприёмником.
Осложнения и прогноз
Главное осложнение стеноза кишечника – острая кишечная непроходимость. Полностью прекращается отхождение стула и газов. Возникают интенсивные схваткообразные боли в животе, затем развивается интоксикация, обменные нарушения. Состояние требуют срочной хирургической помощи, и без оперативного лечения приводит к летальному исходу.
Профилактика
Для профилактики стеноза кишечника пациенты с заболеваниями пищеварительного тракта должны наблюдаться у гастроэнтеролога, проходить регулярное обследование, а при ухудшении самочувствия своевременно обращаться за медицинской помощью.
Источник
Проблема запоров является довольно распространенной среди многих людей. Задержка дефекации часто может сопровождаться болью и дискомфортом в области кишечника, что дополнительно отягощает самочувствие человека.

Существует два основных механизма возникновения запора – атонический и спастический. В первом случае нарушение продвижения каловых масс по толстому кишечнику обусловлено снижением моторно-эвакуаторной функции кишечника вследствие недостаточного тонуса гладкой мускулатуры стенок толстой кишки. В отличие от атонического спастический запор, наоборот, возникает из-за слишком высокого тонуса стенок кишечника на отдельных его участках, что вызывает спазмы и создает препятствия для нормального продвижению кала. Он часто появляется у людей на фоне нервных стрессов и переживаний, а также в результате отравлений. Лечение при таком запоре подбирается с учетом причины, вызывавшей нарушение стула.
Причины возникновения спастического запора
Главной причиной возникновения спазмов в кишечнике, приводящих к затруднению продвижения каловых масс, является нарушение иннервации толстой кишки вследствие определенных проблем с нервной системой. В результате на отдельных участках кишечника спазмируются гладкие мышцы, что вызывает сужение его просвета, задержку или полную остановку движения каловых масс.
Очень часто такие нарушения работы кишечника наблюдаются у людей после эмоциональных потрясений, психических расстройств или нервных стрессов. Причиной спастического запора могут также быть следующие патологии желез внутренней секреции:
- гипотиреоз;
- сахарный диабет;
- заболевания гипофиза;
- дисфункция яичников во время климакса или при гормональных нарушениях.
Спазмы кишечника иногда возникают на фоне хронической интоксикации организма. Например, если в результате профессиональной деятельности человек постоянно контактирует с соединениями свинца или ртути. Спастический запор часто выявляют и при злоупотреблении некоторыми лекарственными препаратами или никотином.
Признаки спастического запора
Основным симптомом запоров вне зависимости от механизма, является отсутствие стула у человека на протяжении трех дней и более или ощущение неполного опорожнения кишечника по окончании акта дефекации. При этом каловые массы имеют очень плотную консистенцию, в связи с чем их выход бывает болезненным и требует больших усилий, сильного напряжения мышц тазового дна и брюшного пресса. При спастическом запоре, симптомы которого всегда плохо переносятся человеком, кал выходит небольшими комочками и напоминает по форме испражнения овцы. Задержка дефекации может присутствовать непостоянно, а возникать периодически.
К клиническим признакам спастического запора относятся:
- чувство распирания в области живота;
- повышенное газообразование в кишечнике;
- резкие схваткообразные боли различной локализации;
- примеси слизи в каловых массах;
- тошнота;
- головная боль;
- повышенная раздражительность;
- снижение аппетита.
Приступы боли в области живота значительно усиливаются, когда человек нервничает, и практически отсутствуют во время ночного сна, когда организм расслаблен.

Спастический запор сопровождается постоянным вздутием живота
Важно: Длительные запоры могут стать причиной интоксикации организма продуктами его жизнедеятельности, которые начинают обратно всасываться в кровь в стенках кишечника. Признаками отравления в данном случае являются неприятный привкус и запах изо рта, быстрая утомляемость, нарушения сна, склонность к депрессивным состояниям.
Методы диагностики
Для подтверждения диагноза спастический запор проводится опрос и осмотр пациента. Врач выясняет характер и локализацию боли в области живота, когда появились первые симптомы, как долго они сохраняются, после чего усиливаются или ослабевают. Осмотр пациента осуществляется методом пальпации кишечника через переднюю брюшную стенку. При этом сигмовидная кишка при прощупывании напоминает жгут, так как она находится в состоянии спазма, а слепая кишка, наоборот, избыточно расширена и расслаблена.

Толстая кишка в нормальном (слева) и спазмированном (справа) состоянии
Для исключения других патологий в кишечнике и установления причины заболевания могут применяться следующие инструментальные методы диагностики:
- ректороманоскопия;
- ирригоскопия;
- фиброколоноскопия;
- УЗИ органов брюшной полости.
Эти исследования дают информацию о состоянии слизистой оболочки кишечника и степени эластичности кишок, позволяют оценить перистальтику и функциональность кишечника в целом.
При подозрении на дисбактериоз назначают бактериологический анализ каловых масс.
Лечение спастического запора
При спастическом запоре проводится комплексное лечение, главной задачей которого является снятие спазма в кишечнике и очистка его от застоявшихся каловых масс. Для того чтобы принятые меры были эффективными и позволили восстановить нормальную перистальтику в толстой кишке, важно установить причину, вызвавшую такие нарушения и по возможности ее устранить. При запоре спастического характера лечение должно проходить под контролем специалиста, так как самостоятельное назначение себе непригодных в данном случае лекарственных препаратов может не только не помочь, но и значительно усугубить состояние. При возникновении спазма рекомендуется соблюдение щадящей диеты, прием спазмолитических и седативных средств, тепловые процедуры.
Диета
При спазмах кишечника принимаемая пища не должна оказывать раздражающее действие на его стенки и усиливать моторику. Рекомендуется придерживаться следующих принципов:
- употребляемые продукты должны быть измельчены до состояния пюре или каши, чтобы избежать механического раздражения кишечника;
- исключить продукты, оказывающее вяжущее действие (рис, кисель, крепкий чай и др.);
- пищу и напитки для уменьшения спазма нужно принимать в теплом состоянии;
- исключить продукты, усиливающие газообразование в кишечнике (капуста, бобовые и др.);
- не употреблять лук, чеснок, специи и другие продукты, способные вызвать раздражение слизистой кишечника;
- питаться часто, но маленькими порциями.

Дробное питание способствует равномерному заполнению кишечника
Рацион при спастическом запоре в период обострений может включать:
- отварные овощи с добавлением сливочного или любого растительного масла;
- вареное мясо и рыбу;
- каши на воде или молоке;
- фрукты и ягоды (кроме вишни, цитрусов и черники) без кожуры в виде пюре;
- овощные супы и супы на мясном бульоне;
- кисломолочные продукты;
- минеральная вода без газа, некрепкие чаи, компоты, настои шиповника.
Важно: При спастическом запоре очень полезны продукты, содержащие большие количества витамина B1, способствующего регуляции работы кишечника нервной системой.
Медикаментозная терапия
Из лекарственных препаратов при задержке дефекации, обусловленной спазмом кишечника, чаще всего назначают спазмолитические средства. Они эффективно снимают болевые ощущения за счет расслабления гладкой мускулатуры кишечных стенок и способствуют восстановлению эвакуаторной функции. Среди спазмолитиков при спастическом запоре обычно назначают:
- Папаверин;
- Но-шпу;
- Дибазол;
- Папазол;
- настойка или экстракт красавки.

Спазмолитик папаверин выпускается в виде таблеток, свечей и раствора для инъекций, при запорах чаще всего используют свечи
Прием препаратов слабительного действия нежелателен и применяется в качестве крайней меры. Большинство из них стимулирует перистальтику кишечника, что может еще больше усилить спазм и ухудшить состояние человека. Чтобы очистить кишечник, принимать слабительные препараты (например, Дюфалак и его аналоги, Фитомуцил) в этом случае необходимо одновременно со спазмолитиками.
При запорах, возникающих из-за психических расстройств и нервных стрессов, назначают седативные средства или транквилизаторы, оказывающие влияние на нервную систему.
Важно: К выбору лекарственных препаратов при спастическом запоре нужно подходить очень осторожно и строго выполнять рекомендации врача по этому поводу.
Народные методы
Народные методы лечения могут применяться при спастических запорах после предварительной консультации с врачом. Одним из них является клизма с отваром мяты или мелиссы, оказывающая расслабляющее действие на кишечник. В полость прямой кишки постепенно вводится 200 мл заранее приготовленного отвара, остуженного до температуры 38–39 °C. Также для очищения кишечника применяют водно-масляные клизмы. Их готовят из подогретого масла (касторовое, подсолнечное, оливковое) и кипяченой воды. Объем вводимого раствора должен быть не более 500 мл.
Хорошее расслабляющее действие на весь организм, и кишечник в том числе, оказывают теплые ванны с добавлением эфирных масел или отваров успокаивающих трав. Прикладывание тепла на область живота и легкие поглаживающие движения будут способствовать расслаблению спазмированных кишечных стенок, что приведет к уменьшению болевых ощущений и улучшению работы кишечника.
Автор статьи: Белоусова Марина Олеговна
Оценка статьи:
Загрузка…
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Источник
Синдром раздраженной толстой кишки (спастический колит, слизистый колит)
Синдром раздраженной толстой кишки, который иначе называют СРКТ, спастический колит или же слизистый колит, как правило, проявляется вздутием живота, а также спазмами и сбоями в работе кишечника. При этом признаки заболевания у разных людей могут быть различными. К примеру, у одного может наступить запор, а у другого такое заболевание, как диарея, а у третьего человека могут быть все признаки одновременно. Нормальный стул должен быть четко сформированным, но при этом не слишком жестким, не содержать кровяных вкраплений, при акте дефекации не должно быть боли или спазм кишечника.
 Нужно заметить, что дефекация происходит у всех с различной частотой. Для кого-то нормой будет 3 раза в сутки, а для другого — 3 раза в неделю. По сути, СРКТ — не тяжелое заболевание. Оно считается функциональным расстройством, ведь в процессе обследования толстой кишки не выявляются признаки болезни. Довольно часто СРКТ является следствием стресса, а также утомления или нервного стресса. Кроме того, это заболевание является сопутствующим при геморрое довольно часто.
Нужно заметить, что дефекация происходит у всех с различной частотой. Для кого-то нормой будет 3 раза в сутки, а для другого — 3 раза в неделю. По сути, СРКТ — не тяжелое заболевание. Оно считается функциональным расстройством, ведь в процессе обследования толстой кишки не выявляются признаки болезни. Довольно часто СРКТ является следствием стресса, а также утомления или нервного стресса. Кроме того, это заболевание является сопутствующим при геморрое довольно часто.
Что же является наиболее общими симптомами при СРКТ? В первую очередь, это боль в области живота. Также часто наблюдается вздутие и образование газов. Могут наблюдаться сбои в работе кишечника такие, как запор или диарея.
Чем можно себе помочь при СРКТ? Начнем с того, что важно употреблять правильную пищу. А если быть более конкретными, то категорически запрещается жирное, особенно мясо и кожа птицы, цельное молоко и масло, взбитые сливки и маргарин. Из фруктов вредно авокадо. Кроме того, нельзя есть шоколад. Очень полезным будет увеличение количества клетчатки в ежедневном рационе, отлично подойдет хлеб, а также бобовые и овощи. Нужно есть мало, но довольно часто. Это помогает для уменьшения боли и спазм в кишечнике. Очень важным моментом является уменьшение стресса и нагрузок, если вы нервничаете, то принимайте соответствующие препараты. При лихорадке следует обратиться к врачу. То же самое нужно сделать, если у вас в каловых массах есть вкрапления крови или если вы серьезно теряете в весе за короткий срок.
Очень важный момент — у женщин в период менструации симптомы проявляются более ярко, нужно заметить, что если вы принимаете половые гормоны, то они вполне способны вызвать обострение заболевания.
Другие формы колита

Синдром раздраженной толстой кишки, который иначе называют СРКТ, спастический колит или же слизистый колит, как правило, проявляется вздутием живота, а также спазмами и сбоями в Читать дальше.
Что считается нормальным стулом у взрослого?
no.png
Темно-коричневый оттенок кала может говорить о наличии нарушений процесса переваривания пищи в желудке, колита, гнилостных диспепсиях. Также такой цвет преобладает при запорах и соблюдении мясной диеты.
Светло-коричневый наблюдается при усиленной перистальтике кишечника, соблюдении молочно-растительной диеты.
Оранжевый отмечается при употреблении бета-каротина и продуктов с его высоким содержанием (например, тыква, морковь и пр.).
Красноватый цвет бывает при кровотечении из нижних отделов кишечника (при анальных трещинах, геморрое, язвенном колите и пр.), а также при употреблении свеклы.
Зеленый цвет наблюдается при употреблении в большом количестве щавеля, шпината, салата, при усиленной перистальтике кишечника или наличии дисбактериоза.
Светло-желтый стул указывает на очень быстрое прохождение кала по отделам кишечника.
Черный цвет – при приеме активированного угля и препаратов висмута, употреблении в пищу черники, смородины, при кровотечениях из верхних отделов ЖКТ (цирроз, язвенная болезнь, рак ободочной кишки), заглатывании крови во время легочного или носового кровотечения.
Зеленовато-черныйцвет кала может возникать при приеме препаратов железа.
Серовато-белый стул свидетельствует о том, что в кишечник поступает очень мало желчи либо она вообще не поступает (острый панкреатит, закупорка желчного протока, цирроз печени, гепатит и пр.).
Консистенция (плотность) кала
ok.png
В норме стул мягковатый и оформленный. Кал на 70 % должен состоять из воды, на 30 % – из остатков переработанной пищи, слущенных клеток кишечника и погибших бактерий.
no.png
О наличии патологии говорит жидкий, пенистый, мазевидный, кашицеобразный, полужидкий, излишне плотный или замазкообразный стул.
- Кашицеобразный стул – при усиленной перистальтике, воспалении или повышенной секреции в кишечнике.
- Очень плотный «овечий» кал – наблюдается при спазмах и стенозе толстой кишки, запорах.
- Мазевидный – наблюдается при заболеваниях поджелудочной железы, резком снижении поступления в кишечник желчи.
- Замазкообразный или глинистый стул преимущественно серого цвета – при большом количестве неусвоенного жира.
- Жидкий – отмечается при ускоренном прохождении каловых масс, нарушении всасывания или процесса переваривания пищи в тонком кишечнике.
- Пенистый – наблюдается, когда процессы брожения в кишечнике преобладают над остальными.
- Жидкая консистенция кала и учащенная дефекация могут говорить о наличии диареи.
- Жидко-кашицеобразный или водянистый кал может быть при чрезмерном потреблении воды.
Форма кала
ok.png
Первым симптомом сужения кишок служат расстройства опорожнения кишечника. Сначала появляется запор. Стул бывает один раз в несколько дней. Он часто сопровождается болями и тенезмами; в зависимости от основного страдания в кале может находиться примесь слизи и крови. В некоторых случаях скопившиеся выше места сужения массы вызывают сильное раздражение слизистой оболочки кишок или ее воспаление. Воспалительные выделения кишечной стенки разжижают кишечное содержимое, и тогда запоры сменяются продолжительными поносами. Запоры отсутствуют также при сужении тонких кишок, так как их содержимое жидко и легко проходит даже через суженные участки.
Осмотр больного обнаруживает большее или меньшее вздутие кишечных петель — метеоризм, который зависит от гнилостного разложения кишечного содержимого выше места сужения.
По временам на животе отчетливо выделяются очертания отдельных кишечных петель и их движения (усиленная перистальтика). Сокращение кишечных петель сопровождается схваткообразными болями, урчанием и переливанием в животе.
Непроходимость кишок может наступить сразу или развиться постепенно после предшествовавших симптомов сужения кишок. Если непроходимость развивается постепенно, то у больного появляется отрыжка, а затем рвота. Рвота носит бурный характер в тех случаях, когда сужение кишечника развилось сразу.
При постепенном сужении состояние больного в начале заболевания бывает относительно удовлетворительным. Нарастание болезненных симптомов идет медленно, пока мускулатура кишечных петель, лежащих выше места сужения, своей усиленной работой преодолевает препятствие и проталкивает содержимое кишечника вперед. Однако как только присоединяется слабость мускулатуры кишок, быстро развивается грозная картина непроходимости.
Симптомы острой непроходимости, вызванной механическими причинами, состоят, во-первых, в сильных болях в животе, во-вторых, в рвотах, в-третьих, во вздутии живота, в-четвертых, в усиленной перистальтике кишечных петель и, в-пятых, в прекращении отделения стула и газов.
Боли при механическом илеусе носят характер схваток (т. е. болезненных спазмов кишок). Они особенно жестоки при остром ущемлении кишок и прекращаются с наступлением общего паралича кишечника.
К болям присоединяется частая и мучительная отрыжка, икота и рвота. Рвотные массы постепенно приобретают каловый запах.
Живот большей частью вздувается газами. Расположение вздутия зависит от места нахождения непроходимости. При непроходимости тонких кишок вздувается средняя часть живота, а при низко расположенных сужениях толстой кишки особенно раздуваются боковые части.
В начале непроходимости выше препятствия бывает усиленная перистальтика кишок. Она заметна на-глаз, ощущается рукой в виде временных напряжений кишечной стенки и сопровождается громким урчанием и переливанием в животе.
В случаях непроходимости, которые сопровождаются нарушением кровообращения в кишках (ущемление, внедрение, заворот, перегиб), ко всем перечисленным выше симптомам присоединяются еще явления общего отравления организма и гнойного воспаления брюшины.
Глаза и щеки больного вваливаются. Нос заостряется. Лицо и конечности холодеют и становятся землисто-серыми. Голос слабеет. Язык сух. Дыхание затрудняется. Пульс становится малым и частым, а тоны сердца глухими. Температура снижается ниже нормы, повышения бывают лишь с наступлением воспаления брюшины.
Общее течение и продолжительность непроходимости зависят от характера причины, которая вызвала эту непроходимость.
Тяжелые формы могут закончиться смертью в течение 2—3 дней (смерть зависит от отравления организма всасывающимися продуктами гниения и от наступающего воспаления брюшины).
Чаще, однако страдание длится около недели. Самостоятельное излечение наблюдается весьма редко (например, если вызвавший непроходимость камень проходит самостоятельно или если перекрутившаяся кишка раскручивается сама по себе).
Похожие материалы:
Оставить комментарий
Вся информация, размещенная на нашем сайте, предназначена только для ознакомительных целей. Грамотно определить точный диагноз и назначить соответствующее лечение может только врач при очной встрече.
Справочник внутренних болезней
Источники: https://gemor.su/soputstvoyushie/kolit/spasticheskij_kolit, https://www.microlax.ru/poleznaja-informacija/statji/norma-stula-u-vzroslogo, https://vnutrennie-bolezni.ru/bolezni-kishechnika/simptomy-suzheniya-i-neproxodimosti-kishok
Комментариев пока нет!
Источник


