Запор при бактериальном вагинозе
Бактериальный вагиноз (гарднереллёз) – это инфекционное заболевание женской половой системы. Имеет полиморфное происхождение, но суть патологии – изменение микрофлоры влагалища. Развивается на фоне сниженных защитных свойств организма. Заболевание протекает в скрытой форме, не характеризуется выраженной симптоматикой. Отличие от вагинита заключается в отсутствии признаков воспалительного процесса. Преобладающий симптом – обильные выделения из половых путей. Лечением патологии занимается гинеколог, к которому женщине следует обратиться до развития осложнений.
Что это такое

Развитию гарднереллёза подвержены женщины репродуктивного возраста. Поэтому причину развития заболевания нередко связывают с половым путём передачи. Физиологическая среда влагалища – кислая. Именно при такой микрофлоре патогенные возбудители, проникнув в половые каналы, не могут оказывать негативного воздействия на здоровье.
Естественная среда влагалища представлена лактобактериями – короткими толстыми палочками, которые растворяют гликоген. Клетки не видны визуально – определить их количество можно только с помощью микроскопа. Чтобы поддерживать стабильный уровень pH, концентрация лактобактерий должна быть не ниже 98%. Бактериальный вагиноз относится к числу полимикробных заболеваний.
Спонтанное сокращение уровня кислотности влагалища и количества лактобацилл вызвано не одним болезнетворным возбудителем, а сочетанием таковых. Определение «бактериальный вагиноз» объясняется особенностями развития заболевания. Патогенный процесс протекает при участии большого количества аэробной и анаэробной микрофлоры. Особенность патологии – отсутствие лейкоцитов (клеток, которые повышены только при воспалении).
Как развивается

Замещение физиологической среды влагалища патогенными микроорганизмами происходит под влиянием широкого спектра неблагоприятных факторов. Они связаны с перенесенными вмешательствами на органах половой системы, образом жизни, особенностями питания.
С момента изменения микрофлоры влагалища (после попадания в неё гарднерелл) и до появления первых признаков может пройти от нескольких дней до 2-3 месяцев и даже полугода. В крайне редких случаях инкубационный период занимал свыше 1 года. В этом вопросе определяющим фактором выступает состояние иммунитета женщины. Чем слабее защитные свойства организма – тем более выраженная симптоматика патологии и раньше она проявляется.
Факторы риска
С высокой долей вероятности бактериальный вагиноз развивается у женщин, для которых актуальны:
- Частые стрессы, проблемы психоэмоционального состояния
- Недавно перенесенные хирургические вмешательства или инструментальные диагностические процедуры на органах урогенитального тракта
- Кистозные новообразования в органах мочеполовой системы (независимо от количества, размера, локализации, причины развития)
- Использование препаратов, в составе которых присутствует ноноксинол-9 (например, Патентекс овал, Ноноксинол)
- Состояние после недавних родов (особенно, отягощённых)
- Ношение нижнего белья, изготовленного из синтетических тканей
- Становление менструального цикла (период гормональных изменений негативно отражается на состоянии слизистой оболочки влагалища, делает её уязвимой)
- Неконтролируемое или неоправданно длительное использование лекарств гормонального, противовоспалительного, противогрибкового свойства. Особенно это относится к применению антибиотиков.
- Перенесенная лучевая или химиотерапия (при опухолевых заболеваниях)
- Низкокачественное питание, соблюдение изнурительных диет
- Использование низкокачественных моющих средств
К группе риска развития гарднереллёза относятся женщины, которые чрезмерно часто проводят спринцевание, не выполняют гигиенические процедуры, переохлаждаются. Непереносимость латекса, повышенная чувствительность к лубрикантам, спермицидным кремам негативно воздействует на состояние слизистой оболочки влагалища.
Выбрать специалиста, прочитать отзывы и записаться на прием к гинекологу онлайн
Симптомы

Основные признаки развития бактериального вагиноза:
- Выделения из влагалища. Характеризуются резким рыбным запахом, зелёно-жёлтым оттенком, обильностью (их количество в 20 раз превышает норму). Консистенция густая, липкая, пенистая. Секреция усиливается после полового акта, спринцевания, месячных.
- Выраженная боль во время полового акта, которая побуждает прекратить его. Дискомфорт имеет острый, жгучий характер, сохраняется определённое время после интимной близости.
- Неприятные ощущения во время мочеиспускания (резь, раздражение внутри уретры).
- Бессонница, неприятные ощущения в нижней части живота во время месячных, не связанные с циклом.
- Резкий, гнилостно-рыбный запах от мочи, изменение её оттенка.
Во время осмотра цвет слизистых оболочек влагалища характерных признаков воспалительного процесса (отёка, покраснения) не наблюдается. Температура тела сохраняется в пределах нормы, также отсутствуют жалобы на типичные признаки интоксикации (озноб, слабость). Поэтому, не подозревая наличия заболевания, женщина не обращается к врачу или делает это с опозданием.
Причины
Специалисты выделяют следующие причины развития бактериального вагиноза:
- Изменение гормонального фона. Наблюдается в период полового созревания, беременности, климакса, после аборта.
- Дисбактериоз кишечника (нарушение его естественной микрофлоры). Развивается вследствие воспаления толстого или тонкого отдела кишечника, перенесенной интоксикации. Нарушению микрофлоры способствует соблюдение изнурительной диеты, голодание.
- Атрофические изменения слизистой оболочки влагалища (возникают преимущественно во время климакса).
- Постоянное использование во время месячных исключительно тампонов. Они способствуют внутривлагалищному застою крови, создают благоприятное условие для воспаления.
- Наличие сахарного диабета декомпенсированной формы. Патология способствует регулярному раздражению слизистой оболочки влагалища.
Риск развития гарднереллёза возрастает, если женщина ведёт беспорядочную половую жизнь, чрезмерно длительно использует внутриматочную спираль. Источник воспаления, присутствующий в организме, повышает вероятность появления инфекционной патологии.
Степени
В гинекологии применяют определённую классификацию бактериального вагиноза. Согласно таковой, по степени тяжести симптоматических проявлений заболевание делится на компенсированный, субкомпенсированный и клинически выраженный тип.
Компенсированный
Характеризуется отсутствием лактобактерий во влагалище, что создаёт риск замещения естественной микрофлоры болезнетворными возбудителями. Такие показатели не относятся к патологическому состоянию. Нередко они связаны с чрезмерно тщательной гигиенической обработкой половых путей перед визитом к гинекологу. В частности, если женщина использовала для очищения интимной зоны антисептические препараты или высококонцентрированные моющие средства. Также бактериальный вагиноз этого типа возникает при онкологических новообразованиях – вследствие облучения и химиотерапии.
Субкомпенсированный
Характеризуется сокращением численности лактобактерий, что указывает на нарушение естественной микрофлоры влагалища. Отёка и покраснения слизистой оболочки половых путей не наблюдается. Поэтому выявить изменения можно только лабораторным способом. Лейкоциты – 15-20 в поле зрения, что относится к умеренной степени. Происходит увеличение прочей микробной флоры.
На фоне лейкоцитоза появляются так называемые «ключевые» клетки. Их количество – до 5 в поле зрения. Основные симптомы этой степени вагинального кандидоза – зуд, болезненность во время интимной близости. Дополнительно происходит увеличение вагинальных выделений, появление от них неприятного запаха.
Клинически выраженный
Характеризуется полным отсутствием лактобактерий и наличием анаэробов. При изучении мазка под микроскопом «ключевые» клетки занимают всё поле зрения лаборанта. Основные проявления состояния – большое количество вагинальных выделений, зуд внутри половых путей. Патогенная секреция, объём которой увеличивается после полового акта, склеивает стенки влагалища.
Особенности у беременных

Бактериальный вагиноз относится к числу заболеваний, учитывая опасность которого для плода, гинекологи рекомендуют проходить подробное предварительное исследование. Основные последствия болезни для ребёнка и будущей матери:
- Внутриутробное поражение плода. Последствия воздействия патогенной флоры на ребёнка – аномалии его развития. Происходит неправильное закладывание органов – в частности, сердца, нервной трубки, опорно-двигательного аппарата, костей черепа.
- Выкидыш. Инфекционный процесс стимулирует спазмы матки, что способствует отторжению плодного яйца. Первые признаки состояния – болезненность внизу живота, появление кровянистых выделений из половых путей.
- Замирание плода. Бактериальный вагиноз – это патологический процесс, крайне негативно воздействующий на развивающийся плод. Инфекция способствует нарушению кровоснабжения ребёнка, вызывает его интоксикацию, что влечёт внутриутробную гибель. Первые признаки состояния – тёмные кровянистые выделения из половых путей, повышение температуры тела до высоких цифр. Во время гинекологического осмотра устанавливают несоответствие размера матки сроку беременности.
Нередко бактериальный вагиноз может вызвать многоводие или маловодие, истмико-цервикальную недостаточность, несостоятельность плаценты. Также осложнения гарднереллёза – преждевременное наступление родов или инфицирование ребёнка во время его прохождения по родовым путям. В 2% случаев с наличием бактериального вагиноза связывают развитие преэклампсии во время беременности и преждевременный разрыв плодных оболочек.
Если патология возникла во время беременности – состояние усложняется из-за проблем с подбором лечения. Трудность заключается в том, что антибиотики и другие препараты противовоспалительного свойства противопоказаны во время вынашивания.
Возможные осложнения
Бактериальный вагиноз может вызвать уретрит, цистит, кольпит, цервицит, в наиболее отягощённых случаях – эндометрит. Перечислено воспаление мочевого пузыря, мочеиспускательного канала, влагалища, цервикального канала, внутреннего слоя матки. Вследствие хронического и зачастую скрытого воспаления указанных органов развивается бесплодие, но высок риск и внематочной беременности. Нарушение среды влагалища, возникшее во время вынашивания плода, повышает риск серьёзных осложнений.
К какому врачу обратиться

Лечением бактериального вагиноза занимается врач-гинеколог. Но определяющим фактором является первопричина патологии. Если заболевание обусловлено сахарным диабетом – понадобится дополнительное обращение к эндокринологу. При взаимосвязи бактериального вагиноза с половыми инфекциями необходимо обращение к венерологу. Если гарднереллёз – последствие дисбактериоза кишечника, нужно получить консультацию гастроэнтеролога.
Выбрать специалиста, прочитать отзывы и записаться на прием к гинекологу онлайн
Диагностика

Изначально врач проводит опрос и осмотр пациентки. Из анамнеза узнаёт о наличии проблем с пищеварением, смене полового партнёра, использовании новых интимных товаров. Также немаловажное значение имеет акушерский анамнез – нужно сообщить врачу, если во время беременности или родовой деятельности возникали осложнения. Во время осмотра на гинекологическом кресле никаких признаков воспаления не выявляют.
Цель обследования – исключение наличия заболеваний с похожими симптомами, а затем – определение степени поражения органов и наличия осложнений. Аналогичные признаки у течения уреаплазмоза, молочницы (вагинального кандидоза), трихомониаза. Обследование пациентки позволяет без труда дифференцировать инфекционную патологию. Стандартный набор диагностических процедур:
- Микроскопическое исследование мазка из влагалища. Наиболее показательный вид обследования. Выявляет все изменения вагинальной микрофлоры.
- Исследование крови на глюкозу, общеклинические и биохимические показатели.
- Анализ мочи общий (в образце выявляют большое количество лейкоцитов).
- Бактериологическое исследование мочи (посев).
- ПЦР-диагностика (выявление возбудителя патологии – гарднерелл).
Уже на основании результатов мазка становится понятно, что микрофлора влагалища – нарушена. Устанавливают, что молочнокислые бактерии почти отсутствуют, уровень лейкоцитов соответствует норме или немного превышает её, рН выделений – более 4,5. В 95% случаев для прояснения клинической картины перечисленных видов обследования – достаточно.
Дополнительные виды диагностики зависят от особенностей первопричины развития бактериального вагиноза. Не исключено, что понадобится проведение УЗИ органов брюшной полости, малого таза. Диагностику проводят накануне лечения, через 2 недели с момента его начала, и спустя 1 месяц после его завершения.
Лечение

Гарднереллёз не лечат оперативным способом – достаточно комплексного, но консервативного подхода. Кроме ликвидации инфекционного возбудителя, нужно восстановить pH влагалища. В перспективе выздоровления имеет немаловажное значение укрепление иммунных способностей организма.
Чтобы купировать бактериальный вагиноз, пациентке назначают:
- Использование противовоспалительного препарата (из перечисленных далее вариантов назначают 1 или 2). Метронидазол (Трихопол) по 1 табл. 2 р. в сутки, длительность терапевтического курса – 10 дней. Клиндамицин (150 мг) – по 1 табл. 4 р. в сутки. Продолжительность лечения – 1-1,5 недели. Тиберал (500 мг) – по 1 табл. дважды в сутки, до 5 дней подряд.
- Использование вагинальных суппозиториев с противовоспалительным, противогрибковым, антибактериальным действием. К ним относится Вагисепт, Тержинан, Вагиферон. Назначают введение по 1 свече 1 р. в день, после тщательной интимной гигиены. Терапевтический курс составляет 10 дней.
- Восстановление микрофлоры кишечника. Назначают Линекс (по 2 капсулы 3 р. в день, 3 недели подряд) или Хилак Форте (по 1 ч. л. на 100 мл воды 3 р. в день, 3 недели).
- Витаминотерапия. Вводят препараты группы B по отдельности или в виде комплексов (к ним относится Неуробекс, Нейрорубин). Терапевтический курс при условии внутримышечного введения лекарств – 10 дней.
- Диетическое питание. Отказ от употребления сладостей, кислых, острых, солёных, копчёных продуктов, блюд. Запрещён приём алкоголя и кофеина. Если бактериальный вагиноз обусловлен дисбактериозом кишечника, к числу нежелательного питания относятся жареные и жирные блюда, бобовые овощи.
После купирования патогенных микроорганизмов, показана нормализация микрофлоры влагалища за счёт применения таких препаратов, как Лактонорм, Бифидумбактерин, Ацилакт. Вагинально вводят Вагинорм, Лактогель или их аналоги.
На время лечения необходимо соблюдать половой покой. Не менее важно выполнять гигиенические мероприятия в полном объёме (особенно, после посещения туалета и во время месячных). Следует помнить, что бактериальный вагинит может инфицировать мужчину во время близости, вызвать осложнения для полового здоровья партнёра. Поэтому ему нужно одновременно проходить лечение, обратившись к урологу.
Прогноз
Если устранять не только гарднереллёз, но и причину его развития, перспектива восстановления состояния здоровья – благоприятна. Когда патология принимает затяжное течение, под угрозой оказывается репродуктивная функция женщины. В целом заболевание хорошо поддаётся устранению, но при условии, что лечение составляет врач, и пациентка выполняет все его рекомендации.
Профилактика
Чтобы избежать развития бактериального вагиноза, помогут такие рекомендации:
- Применение витаминов (особенно в период межсезонья)
- Защита от переохлаждения
- Ведение порядочной половой жизни
- Ограничение от стрессов
- Исключение использования аборт в качестве оптимального способа регулирования рождаемости
- Профилактика развития запора – отказ от употребления сухой пищи, дробное питание
- Подбор альтернативного метода контрацепции (при непереносимости латекса)
- Своевременная коррекция состояния кишечной микрофлоры
- Полноценное выполнение гигиенических мероприятий
- Нормализация уровня глюкозы в крови, регулярное посещение эндокринолога (при наследственной предрасположенности к сахарному диабету)
- Здравый подход к использованию товаров интимного предназначения
- Отказ от экспериментального отношения к подбору гигиенических средств
Чрезмерно частое использование тампонов во время месячных вызывает раздражение слизистой оболочки влагалища. Поэтому рекомендуется периодически применять прокладки. Не менее важно своевременно устранять заболевания органов урогенитального тракта, не допуская перехода патологий в хроническую форму. Также следует адекватно подходить к вопросу спринцевания, приёма препаратов.

Бактериальный вагиноз – это гинекологическая патология полиморфного происхождения, которую устраняют без операций. Даже при консервативном подходе, лечение должно быть комплексным – помимо медикаментозных назначений, включать диету, гигиену, половой покой. Патология вызывает осложнения только в случае длительного невнимания к своему здоровью. В частности, когда женщина подолгу не посещает гинеколога и не догадывается о наличии заболевания. Если патология обусловлена эндокринными или желудочно-кишечными нарушениями, понадобится посещение врачей этих профилей.
Видео: Как вылечить бактериальный вагиноз
Источник
Общие сведения
Бактериальный вагиноз по-другому называется гарднереллезом и является невоспалительным инфекционным заболеванием. Главным проявлением патологии становится резкое понижение либо полное отсутствие лактофлоры, а также её замена на сообщество полимикробных ассоциаций с гарднереллами (Gardnerella vaginalis) и анаэробными микроорганизмами. Их концентрация внутри вагины может достигать сотни миллиардов колониеобразующих либо геномных элементов на 1 мл, вагинально отделяемых. Существует большое разнообразие видов микроорганизмов, инициирующих бактериальный вагиноз, но в связи с отсутствием в среде влагалища лейкоцитов, вызывающих воспалительные реакции, терминология исключает понятие вагинит.
По мкб-10 (международной классификации десятого пересмотра) бактериальному вагинозу или иначе гарднереллёзу присвоен код В96 и названы как другие уточненные бактериальные агенты, являющиеся причиной болезни.
Сведения о Gardnerella vaginalis
Бактерии рода Gardnerella открыл американский бактериолог Герман Гарднер в 1955 году. Они являются факультативными анаэробами и постоянно присутствуют в микрофлоре влагалища половозрелых женщин. Развитие гарднереллёза уничтожает представителей нормальной микрофлоры. В норме отсутствует в мужском организме, но если задерживается, то мужчина становится носителем гарднереллёза и способен им заразить женщину в случае незащищенного секса.
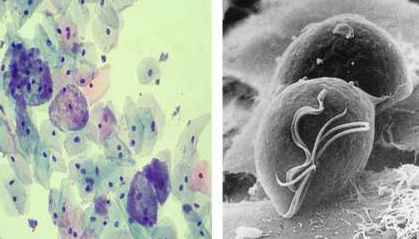
Микрофотографии Gardnerella vaginalis
Патогенез
В норме у женщин полового возраста (в среднем 16-42 года) вагинальный биоценоз состоит преимущественно (95%) из микроаэрофильных лактобактерий, ранее называемыми палочками Додерлейна. Кроме того, микрофлора влагалища представлена различными видами грамположительных палочек (Lactobacillus, Eubacterium, Corynebacterium, Propionibacterium, Bifidobacterium, Clostridium), грамотрицательных облигатно анаэробных палочек (Bacteroides, Porphyromonas, Prevotella, Fusobacterium, Leptotrichia), грамположительных кокков (Enterococcus, Micrococcus varians, Peptococcus, Peptostreptococcus, Streptococcus viridians, Staphylococcus и пр.), грамотрицательных кокков (Acidominococcus fermentans, Veilonella, непатогенных Neisseria), энтеробактерий (Enterobacter, Echerihia coli, Klebsiella, Citrobacter и пр.).
Главная функция лактобацилл в колонизации слизистой влагалища — формирование экологичного барьера и благодаря этому обеспечение резистентности (устойчивости) влагалищной микрофлоры. Реализация защитных свойств лактобактериями реализуются различными путями, включая:
- антагонистическую активность;
- продуцирование лизоцима;
- адгезивные свойства;
- и самое основное — выделение перекиси водорода и образование кислот.
В норме среда вагины должна иметь кислую реакцию (значение водородного показателя в пределах 3,8-4,5) за счет образующейся молочной кислоты (продуктов метаболизма молочнокислых бактерий). Когда показатели рН во влагалище понижаются угнетается рост патогенной и условно-патогенной микрофлоры, представленной чаще всего, стрептококками, микоплазмами и уреаплазмами, облигатными анаэробами (бактероидами, пептококками) и чаще всего 95% — гарднереллами. Они самые патогенные, так как приводят к возникновению биоплёнки, повышают риск заражения ВИЧ, колонизации и инфицированию мочевых путей, способны к адгезии на поверхности эпителиоцитов и продукции различных цитотоксинов, к примеру, вагинолизина, муколитических ферментов и гемолизина.
Нарушение баланса вагинального биотопа под воздействием каких-либо внешних и внутренних факторов снижает плотность обсеменённости лактобактериями слизистой внутри влагалища. При этом происходит их замещение анаэробными и факультативно-анаэробными микроорганизмами, которые в ходе жизнедеятельности выделяют летучие жирные и аминокарбоновые кислоты. При их расщеплении до летучих производных аммиака — кадаверина и путресцина, происходит изменение состава вагинальных выделений, что придает им неприятный отталкивающий запах. При баквагинозе не происходит воспалительной реакции и соответственно — не повышается количество лейкоцитов.
Длительное сохранение инфекции в половых путях и частые рецидивы бактериального вагиноза обычно вызваны формированием биоплёнки на стенках влагалища. Биоплёнка нарушает процессы самовосстановления микроэкологии вагины, а при рецидивирующем бактериальном вагинозе она часто сохраняется даже после успешного лечения и устранения других клинических признаков.
Классификация
В зависимости от наличия проявлений бактериальный вагиноз бывает бессимптомный и с наличием клинических проявлений. Также различают такие формы как бактериальный вагиноз (гарднереллез) верхних половых путей, мочеполовых путей женщин, мочеполовых путей мужчин, а также гарднереллез беременных.
Причины бактериального вагиноза
Не смотря на резистентность, обеспечиваемую лактобактериями, микрофлора влагалища очень изменчива и поддается влиянию многих экзогенных и эндогенных факторов. Основные причины бактериального вагиноза:
- физиологически обоснованные гормональные изменения, включая беременность, подростковый возраст (пубертатный), менопаузу;
- заболевания половой системы воспалительного типа в анамнезе;
- нарушения или отдельные фазы менструального цикла, которые приоткрывают зев, вызывают отсутствие слизистой пробки, наличие питательной среды, преобладание анаэробных бактерий;
- половая жизнь (частота, уровень активности, наличие одного постоянного полового партнера);
- переохлаждение;
- ошибки питания;
- гормонотерапия;
- употребление антибиотиков (длительное и бесконтрольное);
- использование оральных контрацептивов;
- хирургические операции;
- интеркуррентные заболевания, включая сахарный диабет, ожирение, анемию, иммунодефицит и т.д.
Эти все факторы – совместно и по отдельности ведут к развитию бактериального вагиноза — существенного снижения количества лактобактерий в среде вагины, что вызывает колонизацию влагалища Gardnerella vaginalis и прочими ассоциированными микроорганизмами (примерно 200 видов). Предрасполагающими факторами также принято считать низкий уровень жизни, алкоголизм, частые стрессы, полигамию и другие «ошибки» половой жизни (ранний дебют, нетрадиционный секс, коитус во время менструаций и пр.)
Также причины могут крыться в использовании внутриматочной спирали в течение длительного периода времени, поэтому для предупреждения и своевременного выявления заболевания при использовании данного вида контрацепции следует регулярно обследоваться у гинеколога.
Симптомы бактериального вагиноза
Основные симптомы бактериального вагиноза — обильные выделения из влагалища, обычно отличающиеся белым или сероватым цветом, чаще всего с неприятным запахом, напоминающим рыбный, и возможно — зуд. Количество выделений может усиливаться перед регулами либо после завершения полового акта. Они могут быть пенистыми и их можно удалить со слизистой при помощи ватного диска.
Другие симптомы — нарушение мочеиспускания и возникновение болезненных ощущений во время соития обычно вызваны сопутствующими заболеваниями. Однако, чаще всего бактериальный вагиноз протекает бессимптомно, в половине случаев с рецидивами вне зависимости от тактики и успешности лечения.
Первые тревожные признаки – тянущая боль в нижней области живота, обильные менструальные кровотечения, легкая лихорадка и снижение либидо. При выявлении любого из перечисленных симптомов необходимо незамедлительно обратиться к семейному доктору.
Анализы и диагностика
Для постановки диагноза «бактериальный вагиноз» достаточно выявления ДНК гарднерелл и другой патогенной микрофлоры в молекулярно-биологических исследованиях, но могут использоваться и такие критерии как :
- Критерии Amsel (необходимо выполнение 3 из 4 условий) учитывают клинические проявления патологии: наличие гомогенных серо-белых выделений, «рыбного» запаха, повышение рН свыше 4,5 и выявление «ключевых» клеток при изучении нативных препаратов.
- «Золотой стандарт» диагностики бактериального вагиноза — оценка по шкале Nugent, которая берет во внимание результаты микроскопии мазка и соотношение морфотипов, нормальное состояние считается, если оценка менее 3 баллов, 4-6 – цитограмма свидетельствует о промежуточном состоянии, более 6 – патология.
- Шкала Хэй-Айсон – также оценивает состояние микрофлоры от 0 до 4, где 0 – означает отсутствие эпителиальных клеток и бактерий, возможно недавно была проведена антибиотекотерапия, 1 – это норма, доминируют лактобактерии, 2 – микрофлора смешанная, присутствуют гарднереллы и возможно анаэробные микроорганизмы рода мобилункус, 3 — свидетельствует о бактериальном вагинозе при котором практически отсутствуют лактобактерии и превалирует патогенная флора, 4 – выявлены грамположительные кокки и кисломолочные бактерии.
Лечение бактериального вагиноза
Обычно лечение проводят в домашних условиях, начиная с применения такого антисептического средства как свечи Бетадин, позволяющие исключить антибиотикорезистентность.
Если применяют комбинированные препараты, то лечение идет в два этапа – сначала антимикробные средства, а затем — восстановление нормальной микрофлоры влагалища. Чаще всего используются следующие препараты для лечения бактериального вагиноза:
- антисептики, к примеру, Бетадин;
- комбинированное средство – Тержинан;
- препараты с активными веществами 5-нитроимидазолового ряда, в том числе Метронидазол, Секнидазол, Орнидазол, и пр.;
- линкозамиды, например, Клиндамицин.
Отзывы о лечении данными препаратами положительные, уже после одного курса исчезают неприятные симптомы и не требуется дополнительное использование пробиотиков. Однако, в каждом втором случае встречаются рецидивы. Большую популярность на данный момент приобретают пребиотики, которые способны стимулировать рост собственной вагинальной лактофлоры, а не чужеродной. Также хорошие результаты и рекомендации имеют препараты, в составе которых есть молочная кислота.
Отзывы о препаратах не всегда могут быть объективными, так как в каждом частном случае развивается уникальный биоценоз и восприимчивость его к терапии может существенно отличаться, поэтому лучше всего, если схему лечения будет подбирать квалифицированный врач, изучивший вашу историю болезни и анамнез.
Лечение бактериального вагиноза народными средствами
Основными способами лечения бактериального вагиноза народными средствами является применение травяных отваров и настоев перорально вовнутрь и методом спринцевания. Чаще всего препараты для лечения бактериального вагиноза народным способом состоят из следующих лекарственных растений:
- кора дуба – отличное средство для спринцевания, достаточно 1 недели таких процедур раствором, приготовленным из 1 ст.л. на стакан кипятка (дополнительно нужно подержать 10 минут на водяной бане, процедить, настаивать термосе не менее 3 ч);
- плоды черемухи – можно использовать для приготовления отвара – 1 ст.л. плодов на 2 стакана воды, варить следует 20 минут, затем процедить, остудить и использовать также для спринцевания на протяжение 7 дней;
- эхинацея, ромашка лекарственная, шиповник, алоэ, грецкие орехи – отличные добавки к чаю и салатам, которые помогают повысить защитные силы организма и сбалансировать микроэкологическое состояние женского здоровья.
Доктора
Лекарства
- Бетадин – антисептическое средство с действующим веществом — Повидон-Йодом. Вводить во влагалище нужно глубоко, предварительно смочив суппозиторий в чистой воде, лучше всего — вечером перед отходом ко сну. Курс лечения 7 дней.
- Тержинан — противовоспалительный противомикробный препарат комбинированного действия. Выпускается в форме вагинальных таблеток, которые следует применять перед отходом к ночному отдыху на протяжении 10 дней.
- Метронидазол – синтетическое антибактериальное средство с дополнительным антиалкогольным, противоязвенным и противопротозойным действием. Дозу следует подбирать индивидуально, в среднем назначается 500-1000 мг в сутки.
- Орнидазол – также антибактериальное средство с дополнительным противопротозойным эффектом. Вводить таблетки нужно интравагинально. Кратность применения и длительности курса лечения должен установить лечащий врач индивидуально.
- Клиндамицин – антибиотик местного применения, есть в форме вагинального крема, который нужно наносить по одному полному аппликатору (5 г) перед отходом ко сну в течение 3-7 дней.
Процедуры и операции
Влагалищные инстилляции с использованием 2% молочной либо борной кислоты один раз в день на протяжении 1 недели.
Бактериальный вагиноз у беременных
С достаточно высокой долей вероятности бактериальный вагиноз обнаруживается во время беременности (в 15 — 20%), а также в послеродовом и послеабортном периоде. Считается, что это может быть вызвано напряжением адаптационных способностей женщин в данных состояниях. К сожалению, бактериальный вагиноз опасен для здоровья новорожденного и может привести к его недоношенности и даже пневмонии.
Бактериальный вагиноз у беременных достаточно часто становится причиной различных нарушений протекания самой беременности, а также послеродовых осложнений. Патология на 50% повышает вероятность выкидыша, возможно в связи с развитием гистологически подтвержденного хорионамнионита, практически в каждом десятом случае в амниотической жидкости выявляются гарднереллы. Они и могут стать причиной послеродового или послеабортного сепсиса, а также послеродового эндометрита.
Диета при бактериальном вагинозе

Кисломолочная диета
- Эффективность: снижение веса от 500 г до 4 кг
- Сроки: не более 7 дней
- Стоимость продуктов: 800-900 руб. в неделю
Лечебная диета при баквагинозе в первую очередь должна быть направлена на восстановление лактофлоры в норме существующей во влагалище и кишечнике. В этом могут помочь такие продукты как:
- биокефиры и биойогурты;
- простокваша;
- твердые сорта сыров;
- ацидофильные молочные продукты;
- квашеная капуста, огурцы, помидоры, яблоки и другие домашние соленья.
В целом, диета должна быть сбалансированной и рациональной. Лучше отдавать предпочтение здоровому питанию и не забывать про умеренные, но регулярные физические нагрузки. Хорошо, если основой рациона будут злаковые, овощи, диетическое мясо и морепродукты. Рекомендовано сдабривать салаты живыми йогуртами, обогащать рацион любыми из вышеперечисленных продуктов, содержащими большое количество лактобактерий.
Для отладки состояния женского здоровья ешьте красную рыбу, авокадо, голубику и другие ягоды вместо сахара, печенья и кондитерских сладостей, состоящих в том числе из белой рафинированной муки и животных жир?

