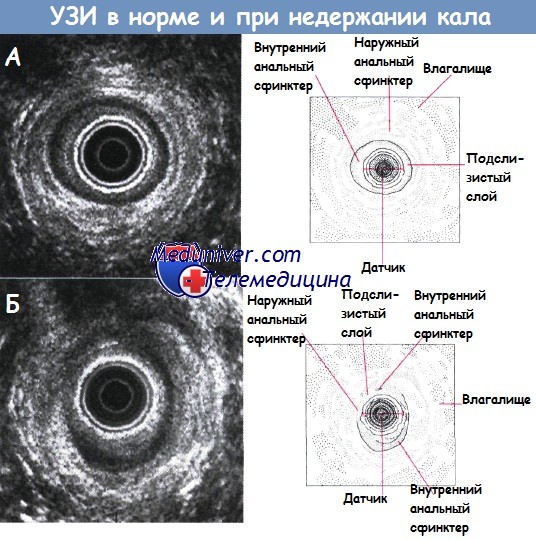
Запор после ушиба спины
С.В. Бельмер[1]
Нарушения дефекации являются наиболее серьезными нарушениями со стороны ЖКТ у
больных со спинальной травмой, выявляемые у всех пациентов и в значительной
степени определяющие качество их жизни. Уровень поражения спинного мозга в значительной степени определяет
характер нарушений дефекации.
Повреждение выше T1 характеризуется замедлением
транзита по кишечнику в целом, тогда как повреждение ниже этого уровня
изменением скорости транзита не сопровождается, хотя пассаж ниже илеоцекального
клапана замедляется.
Возникающие затруднения дефекации связаны с дискоординацией работы сфинктеров в связи с потерей синергизма работы гладкой мускулатуры и тазовых мышц,
обусловленном нарушением нисходящего контроля со стороны ЦНС.
При повреждении по типу синдрома верхнего мотонейрона возможны
различные варианты нарушений моторики толстой кишки, но в целом она замедлена.
Повреждение по типу синдрома нижнего мотонейрона, связанное с
повреждением cauda equina и/или тазовых нервов, приводит к нарушению
парасимпатической поддержки толстой кишки и утрате рефлексов, связанных со
спинным мозгом. Пропульсивная перистальтика в этом случае определяется лишь
сегментарной активностью толстой кишки.
Синдром верхнего мотонейрона при повреждении выше cauda
equina характеризуется нарушением произвольного контроля над наружным
анальным сфинктером и невозможностью эффективно повысить внутрибрюшное
давление. Тонус наружного анального сфинктера повышен. Чувствительность со
стороны слизистой оболочки прямой кишки нарушена. Дефекация может быть вызвана
раздражением слизистой оболочки анального канала пальцем или суппозиториями.
Эти манипуляции вызывают расслабление внутреннего и наружного сфинктеров и
перистальтику прямой кишки через стимуляцию тазовых нервов. Если при этом
расслабление наружного анального сфинктера не происходит, эвакуация содержимого
будет невозможной или неполной. В этом случае требуется пальцевое опорожнение
ампулы прямой кишки или применение клизм.
Повреждение ниже cauda equina проявляется нарушениями по типу
синдрома нижнего мотонейрона. Тонус тазовых мышц и внутреннего анального
сфинктера снижены и не реагируют на повышение внутрибрюшного давления. Утрата
парасимпатического контроля над работой аноректальной зоны приводит к
дальнейшему снижению тонуса нижнего анального сфинктера и недержанию кала.
Снижена рефлекторная перистальтика. Необходимо опорожнение прямой кишки во
избежание недержания.
При полном повреждении в торакальной области наблюдается нарушенный
ответ на растяжение толстой кишки. В ответ на растяжение водой развивается
гиперрефлексия.
При повреждении выше L1 снижен комплаенс левой
части толстой кишки.
При нарушении выше T5 поражается также правая
часть. Снижение комплаенса ведет к функциональной обструкции, замедлению
транзита и растяжению кишки, метеоризму и дискомфорту. Это подтверждает, что
регуляция со стороны ЦНС необходима для нормального функционирования кишечника.
Коррекция нарушений дефекации
Коррекция нарушений дефекации представляется весьма сложной
проблемой. Хотя это и не доказано, но характер питания может иметь значение для
коррекции аноректальных нарушений у пациентов со спинальной травмой. В
частности, это касается увеличения объема воды и пищевых волокон, что часто
применяется у пациентов с запорами без неврологической патологии, однако эффект
применения пищевых волокон при спинальной травме не доказан. Их прием тем не
менее может быть полезен для умягчения стула. Иные чем пищевые волокна
средства, смягчающие стул без увеличения его объема, не оказывают эффекта на
кишечную моторику. Применение таких препаратов, как сенна и бисакодил,
связано с риском побочных эффектов и развития невосприимчивости. Осмотические
средства, как лактулоза, могут приводить к схваткообразным болям.
Очистительные клизмы могут применяться, если иные методы оказываются
неэффективными, однако возможно развитие зависимости, травма и развитие
автономной дисрефлекии.
Прокинетики оказывают эффект, однако цизаприд, эффективность
которого была показана, может вызывать сердечные аритмии при длительном
применении и в настоящее время снят с производства. Эффективность иных
прокинетиков в настоящее время требует изучения.
Пациенты с синдромом верхнего
мотонейрона могут развить ректоколический рефлекс для обеспечения
дефекации. Пальцевая стимуляция вызывает рефлекторную ректальную перистальтику.
Интактный ректоанальный ингибирующий рефлекс вызывает расслабление внутреннего
анального сфинктера и дефекацию. Ректальная чувствительность снижена, однако
регулярная дефекация ожидаема. Данные аноректальной манометрии позволяют
идентифицировать пациентов со спинальной травмой, которые будут отвечать
рефлекторной дефекацией при низком ректальном объеме. Эти пациенты требуют
программы ведения толстой кишки, которая позволит обеспечивать пустоту в прямой
кишке, чтобы снизить частоту недержания. Необходимо регулярное опорожнение
кишечника, чтобы избежать запора.
В ряде исследований было показано, что на фоне пальцевой стимуляции у
пациентов со спинальной травмой происходило увеличение частоты перистальтических
волн, измеренных в области нисходящего отдела толстой кишки, по данным М.А.
Korsten (2007), от 0 в базальном состоянии до 1,9 (±0,5/мин). Средняя амплитуда
перистальтического сокращения составила 43,4±2,2 мм рт. ст. Данный феномен
сопровождался и ускорением выхода бариевой смеси по толстой кишке. Исследование
показало, что пальцевая стимуляция не только расслабляет анальный
сфинктер, но также стимулирует перистальтику кишки.
У пациентов с синдромом нижнего
мотонейрона имеет место арефлексия и пониженный тонус сфинктеров. В
этой ситуации представляется важным сохранить консистенцию стула. Так как
местный рефлекс для опорожнения стула недостаточен и формируется резервуар с
калом, этим пациентам требуется принудительное опорожнение прямой кишки.
Применяющаяся стимуляция нервов, исходящих от сегментов S2—S4 спинного
мозга, через так называемый передний крестцовый нервный путь может применяться
для регулярного опорожнения мочевого пузыря. При этом нередко выполняется
деафферентация «заднего крестцового нервного пути» до электростимуляции для
обеспечения арефлексии детрузора мочевого пузыря. Но это же приводит и к потере
сакрального рефлекса, необходимого для дефекации. С другой стороны, аналогичная
стимуляция может применяться для инициации дефекации, что может давать более
контролируемый эффект, чем рефлекторный метод.
Впервые такой стимулятор был применен при спинальной травме в 1976 году, и с
тех пор имплантация была проведена более 300 пациентам, в первую очередь для
стимуляции опорожнения мочевого пузыря.
R.P. McDonagh и соавт. в 1990 году применили данный метод к 12 пациентам с
полным супраканальным повреждением спинного мозга в целях стимуляции дефекации.
Для этого был установлен стимулятор Brindley-Finetech (sacral anterior root
stimulator). Время от травмы до имплантации составило от трех месяцев до шести
лет. В результате у шести пациентов наблюдалась полное опорожнение прямой кишки
и не требовалось дополнительное мануальное пособие, и у всех, кроме одного
пациента, время опорожнения кишечника было значительно уменьшено. При этом ни у
одного пациента не было запора.
Стимуляция осуществлялась на уровне S2—S4. Эффект различался у разных больных
не только по степени выраженности ответа. Была показана необходимость подбора
режима, а также выбор оптимального набора нервов для стимуляции. Так, в целом
изолированная стимуляция на уровне S2 оказывала умеренный эффект, а
изолированная стимуляция S5 – максимальный при наилучшем эффекте в случае
стимуляции всех трех пар путей. В исследовании R.P. McDonagh и соавт.
оптимальным была стимуляция всех трех пар у 9 из 12 пациентов, у одного – только
S3, а у двух – S3 и S4.
Колостомия
может быть альтернативой у пациентов, у которых не удается иными способами
добиться эффекта. В ряде случаев это может повысит качество жизни, однако риск
проведения операции может оказать неприемлемым для больных со спинальной
травмой. Следует, однако, заметить, что проведенное F.A. Frizelle и соавт.
исследование показало, что пациенты с колостомией в целом не считают качество
своей жизни существенно нарушенным.
Аноректальная манометрия позволяет идентифицировать характер нарушений. При
сохранении ректального комплаенса
и рефлекторно расслабленного сфинктера возможна пальцевая стимуляция рефлекса
дефекации. Пациенты с высоким ректальным комплаенсом могут потребовать
регулярной мануальной эвакуации. Пациенты с повышенным ректальным и сфинктерным
тонусом, возможно, имеют высокое повреждение, что требует уточнения характера
нарушений.
Таким образом, повреждение спинного мозга приводит к нарушению акта
дефекации. Характер этих нарушений зависит от уровня повреждения. Диетотерапия и
применение лекарственных препаратов у этих пациентов имеют вспомогательный
характер. Основными мероприятиями на сегодняшний момент могут быть: стимуляция
дефекации воздействием на слизистую оболочку прямой кишки (пальцевая или
суппозиториями) в случае повреждения выше cauda equina, принудительное
опорожнение прямой кишки в случае повреждения ниже cauda equina. Перспективным в
первом случае является применение электростимуляции. Колостомия является крайней
мерой. Очевидно, что проблема реабилитации больных с нарушенной дефекацией
требует дальнейшей разработки.
Бельмер Сергей Викторович — доктор медицинских наук, профессор кафедры
ГОУ ВПО РГМУ.
Колостомия (colostomia; коло- +греч. stoma отверстие)
хирургическая операция: наложение свища на ободочную кишку. [Прим.
Paralife].
В медицине комплаенс — показатель
растяжимости ткани. [Прим. Paralife].
Бельмер С.В. Нарушения функции органов пищеварения при
спинальной травме // Реабилитация больных с травматической болезнью спинного
мозга/ Под общ. ред. Г.Е. Ивановой, В.В. Крылова, М.Б. Цыкунова, Б.А.
Поляева. — М.: ОАО «Московские учебники и Картолитография», 2010. — 640 с. С.
145-162.
Содержание книги
Источник
Болезни толстой и прямой кишки после травмы спинного мозгаТяжелая спиномозговая травма (СМТ) приводит к необратимым множественным изменениям, требующим длительной коррекции. Острые внутрибрюшные и кишечные осложнения относительно редки (например, острая дилатация ЖКТ), если только они не вызваны травматическим воздействием. Однако необратимые неврологические нарушения, возникающие после повреждения спинного мозга, связаны со значительными и длительными осложнениями со стороны органов ЖКТ и таза. Лечение в острой фазе направлено на устранение травматических повреждений, в хронической фазе — на реабилитацию и сохранение функции органов. Выраженность неврологической дисфункции зависит от уровня травмы (повреждения в шейном отделе => тетраплегия; грудном/поясничном => параплегия) и степени сенсорно-моторных нарушений. а) Эпидемиология: б) Симптомы болезней толстой и прямой кишки после спинномозговой травмы: Острые симптомы (ближайшее время после травмы): Проблемы, несвязанные напрямую с повреждением спинного мозга:
в) Дифференциальный диагноз. Зависит от имеющихся симптомов. г) Патоморфология болезней толстой и прямой кишки после спинномозговой травмы: — Дисфункция мочевого пузыря: — ГЭРБ: вегетативная дисфункция => перерастяжение толстой кишки и желудка => недостаточность гастроэзофагеального сфинктера.
д) Обследование при болезнях толстой и прямой кишки после спинномозговой травмы Необходимый минимальный стандарт: Дополнительные исследования (необязательные): е) Классификация болезней толстой и прямой кишки после спинномозговой травмы — Степень повреждения спинного мозга в соответствии со шкалой ASIA (Американская Ассоциация спинальных повреждений): — Функция толстой кишки в отношении уровня СМТ:
ж) Лечение без операции при болезнях толстой и прямой кишки после спинномозговой травмы — Уход за толстой кишкой: — Уход за мочевым пузырем: периодическая катетеризация, установка катетера Фолея, кондом-катетер у мужчины. — Местные осложнения => консервативный подход: з) Операция при болезнях толстой и прямой кишки после спинномозговой травмы Показания. Специфические местные симптомы/осложнения: Хирургический подход: и) Результаты. В прошлом основной причиной смерти больных с спинномозговой травмой (СМТ) являлась почечная недостаточность; в настоящее время — пневмония, тромбоэмболия легочной артерии, септицемия. Колоректальные заболевания отражаются на качестве жизни. к) Наблюдение и дальнейшее лечение. Зависит от первичных симптомов. — Также рекомендуем «Дисфункция тазового дна — причины, признаки, лечение» Оглавление темы «Болезни толстой и прямой кишки»:
|
Источник