Запор из за спаек брюшной полости
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений. В тяжелых ситуациях показана операция.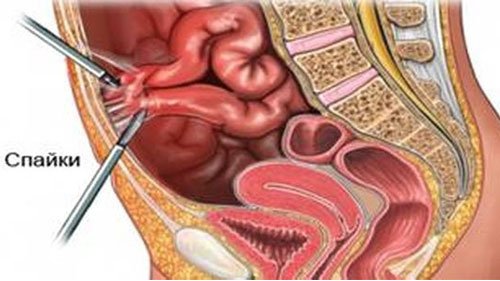
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
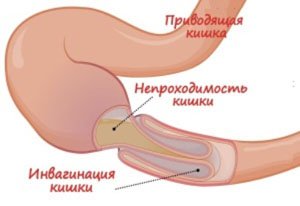
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома
-
 Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма. - Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
Спаечная непроходимость кишечника
-
 резкие внезапные схваткообразные боли внизу живота;
резкие внезапные схваткообразные боли внизу живота; - тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:
-
 изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность; - нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины
-
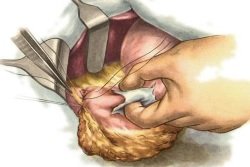 Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже. - Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:
Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни. Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях. Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:
-
 кишечная непроходимость на фоне спаечной болезни;
кишечная непроходимость на фоне спаечной болезни; - хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
Восстановление после операции
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии. При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно. Далее объем движений постепенно расширяется.
Препараты
Для профилактики осложнений в послеоперационном периоде назначаются:
-
 Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек. - Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Физиотерапия
Хороший эффект замечен при использовании методов физиотерапии:
- ультразвук;
- магнитотерапия;
- электрофорез.
Лечебная гимнастика
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
-
 частое дробное питание (5-6 раз в сутки);
частое дробное питание (5-6 раз в сутки); - уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Возможные осложнения и прогноз для жизни
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Профилактика
Рекомендации по предупреждению спаечной болезни:
-
 Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения. - Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
Источник
Спаечная болезнь – постоянный спутник любых оперативных вмешательств в брюшной полости. Выраженность симптомов зависит от тяжести и распространённости процесса. Может протекать как бессимптомно, так и приносить значительный дискомфорт пациенту. Некоторые ученые считают, что хирургия живота в 100% случаев сопровождается образованием спаек, но в дальнейшем часть спаек самостоятельно рассасывается.
Изредка встречаются симптомы врожденного спаечного процесса, который обнаруживают у новорожденных, ранее не подвергавшихся хирургическим вмешательствам.
Новым фактором, участившихся случаев спаечной болезни, считается лапароскопия.
Механизм развития спаечной болезни
 Брюшина, покрывающая органы брюшной полости, обладает свойством отграничивать зоны повреждения. Так, например, происходит при нелеченном аппендиците, брюшина прилипает к зоне воспаления и образует ограниченную полость – аппендикулярный инфильтрат. Тоже происходит и при оперативных вмешательствах – брюшина прилипает:
Брюшина, покрывающая органы брюшной полости, обладает свойством отграничивать зоны повреждения. Так, например, происходит при нелеченном аппендиците, брюшина прилипает к зоне воспаления и образует ограниченную полость – аппендикулярный инфильтрат. Тоже происходит и при оперативных вмешательствах – брюшина прилипает:
- к местам разреза;
- к оперируемому органу;
- к зоне воспаления.
В стадии разрешения распространённых воспалительных процессов или при хроническом воспалении в брюшной полости, особенно это касается инфекционных заболеваний маточных труб и яичников, брюшина диффузно приклеивается ко всем органам, нарушая их расположение и нормальное функционирование. В дальнейшем образовавшиеся спайки уплотняются и укорачиваются, ещё более смещая и пережимая попавшие в них органы и ткани. При этом происходит сдавливание, питающих органы и ткани, сосудов. Нарушается нормальный кровоток и развивается кислородное голодание, что и становится причиной боли в животе при спаечной болезни. Также в результате смещения и сужения просвета кишки нарушается движение каловых масс, что, в свою очередь, приводит к постоянным запорам. А в крайнем случае может привести к развитию такого грозного состояния, как кишечная непроходимость.
Международный классификатор болезней МКБ-10 выделяет отдельно спаечную болезнь брюшной полости и спаечную болезнь малого таза. По сути это одно заболевание, так как малый таз также является частью брюшной полости. Эту болезнь выделяют в отдельную категорию, потому что причиной спаек, чаще всего, являются воспалительные заболевания женских половых органов.
Причины
Причин развития спаечного процесса много, но их объединяет одно – все они приводят к повреждению органов или тканей в брюшной полости, независимо от того какого вида это повреждение.
Остановимся на наиболее частых причинах спаечного процесса:
- Механические травмы брюшной полости:
- удары, падения с высоты, падения на твёрдый предмет;
- колото-резанные ранения;
- пулевые ранения;
- хирургические операции;
- Химические повреждения:
- ожоги кислотами или щелочами при случайном или преднамеренном их употреблении;
- прободение желудка с выходом в брюшную полость кислого желудочного содержимого;
- тяжёлый панкреатит с разлитием панкреатических ферментов по брюшной полости;
- разрыв желчного пузыря с излитием желчи.
- Воспалительные заболевания:
- аппендикса (аппендицит);
- желчного пузыря (холецистит);
- тонкого кишечника (энтерит);
- толстого кишечника (колит);
- труб и придатков (сальпингит, оофорит).
Частой причиной развития спаечной болезни вокруг кишечника и органов малого таза является хронический воспалительный процесс в женских половых органах. Так как при маловыраженных симптомах и, соответственно, длительном течении, он приводит к выраженному и зачастую необратимому процессу вплоть до бесплодия.
Сопутствующие факторы – нарушение питания больного, диабет, инородные материалы в ране.
Классификация
По МКБ-10 спайки брюшной полости делятся:
- Брюшинные спайки (K66.0), которые в себя включают:
- абдоминальные (стенки) спайки;
- спайки диафрагмы;
- спайки кишечника ;
- тазовые спайки у мужчин;
- спайки брыжейки тонкого и/или толстого кишечника
- спайки сальника ;
- спайки желудка.
- Перитонеальные воспалительные спайки у женщин в малом тазу (N73.6).
- Послеоперационные спайки в малом тазу (N99.4).
Всю картину болезни можно описать триадой жалоб, которая включает следующие симптомы:
- боль в животе;
- запор и метеоризм;
- рвота.
Симптомы болезни
Конечно, не все сразу почувствует человек. В зависимости от расположения патологического процесса, возраста и длительности спаечной болезни эти симптомы могут появляться в различных сочетаниях. Симптомы встречаются не всегда и иногда обнаруживаться только при каких-то случайных исследованиях, например, у женщин при исследованиях по поводу бесплодия.
Болезненные ощущения в животе возникают из-за того, что происходит сдавливание или обескровливание участка кишки. Кишечник перистальтирует и борется с недугом. Боль всегда длительная. Ведь спайки образуются постепенно. Когда спайки сжимают кишку, то начинается непроходимость кишечника. Боль сначала глухая, отдалённая, но потом становится острая, разрезающая живот. Может локализоваться в определённом участке живота либо по всей поверхности. Если вовремя не обратиться за медицинской помощью, то произойдёт усугубление патологического процесса и боль станет невыносимой. Появляется страх смерти. Потом все затихает. Это означает, что все нервные окончания разрушены, и начались необратимые процессы.
Так как кишечник продолжает работать, а продвижение внутреннего содержимого не происходит из-за препятствия, то это проявляется рвотой, запором и метеоризмом. Если спаечная болезнь затронет тонкую кишку, то первым симптомом вместе с болью будет рвота. Когда патологический процесс ограничивается толстой кишкой, то начинается все с запора.
Рвота может быть обильная, многократная. В состав рвотных масс сначала входят продукты, съеденные накануне, потом желудочный и кишечный соки, желчь. Рвота не приносит облегчения. Остаётся чувство тяжести в животе. Тошнота не покидает ни на минуту. Акт рвоты болезненный, так как антиперистальтические волны затрагивают участки неработающего кишечника, который болит с большей интенсивностью.
С запорами люди сталкиваются в повседневной жизни. Поэтому в начале при спаечной болезни человек на это не обращает должного внимания. Каждый думает, что всё само пройдёт. Но запоры при спаечной болезни, это не просто запоры! Спайки всё больше и больше связывают кишечник, как паутина. Это нарушает его работу. Пищевые массы находятся в кишечнике обездвижено и начинают бродить. Это приводит к образованию большого количества газов, которые также не могут выйти наружу. Происходит вздутие кишечника и соответственно живота. Кишечник растягивается, что также вызывает болезненные ощущения. Больной пытается сходить в туалет максимально продуктивно, использую несколько подходов. Но все тщетно. Лечение слабительными и клизмами тоже не помогает. Наоборот, может усугубить ситуацию.
Спаечная болезнь может затрагивать органы малого таза. В таком случае симптомы могут немного видоизменяться. Это характерно для женщин, перенёсших операции в этой области и часто болеющих воспалительными заболеваниями половых органов. В малом тазу у женщин находится матка, маточные трубу и яичники. Они могут вовлекаться в процесс. Ведь спайки не выбирают, кого затянуть в свою патологическую паутину. В результате у женщин начинаются проблемы с менструациями. Они становятся болезненными, нерегулярными, вплоть до полного прекращения. Это объясняется тем, что матка смещается, трубы перегибаются или сдавливаются, яичники перекручиваются. Все это требует незамедлительного обращения за медицинской помощью, так как приводит в запущенной форме к бесплодию.
Хирурги прибегают к некоторым специальным методам профилактического лечения в ходе операции, которые уменьшают распространение спаечного процесса вокруг кишечника. Это специальные гели с ферментами, растворимые мембраны, специальные растворы, омывающие кишечник. Так же предупреждению развития спаечной болезни вокруг кишечника способствует: увлажненный газ с меньшим давлением при лапароскопических манипуляциях, использование специальных хирургических перчаток без порошка, использование влажных тампонов при работе с кишечником, укорочение времени хирургического вмешательства, лечение антибиотиками до и после операции и другие меры.
Лечение
Превентивное лечение спаечной болезни – это профилактические меры, предпринимаемые во время операции, такие как:
- Использование в ходе оперативного лечения 4% полимера икодекстрина;
- Лечение с помощью карбоксиметилцеллюлозы и полиэтиленоксида, которые создают вокруг кишечника желеобразный барьер;
- Применение для лечения барьерных мембран с гиалуроновой кислотой, целлюлозой и других материалов.
Особенность спаечной болезни еще и в том, что она может развиться и в достаточно отдаленном периоде после операции. Если несмотря на все превентивные методы лечения спайки образовались, то вылечить дома их нельзя. Народные средства тут бессильны. К знахарям и экстрасенсам тоже ходить не стоит. Так как можно потерять драгоценное время.
Когда процесс стал распространяться на внутренние органы, кишечник, в малый таз и появились вышеперечисленные жалобы пора обращаться за медицинской помощью. В таком случае имеет место только хирургические методы лечения спаечной болезни. Тактику определяет лечащий врач.
Профилактика
Проанализировав причины возникновения спаечной болезни, можно прийти к выводу, что предотвратить это заболевание почти невозможно. Отчасти это утверждение верно. Но все же некоторые нехирургические причины развития спаечной болезни можно и нужно предотвращать.
Соблюдение ряда простых правил позволит существенно уменьшить риск развития спаечной болезни в малом тазу:
- Такие заболевания, как аппендицит, холецистит, острый панкреатит, перитонит дома травками не лечатся. И даже не пытайтесь гуглить в поисках самого лучшего травяного сбора. Эти болезни лечатся в стационаре хирургом.
- Хронические воспалительные заболевания брюшной полости также должны лечиться под контролем врача.
- Следить за своим половым здоровьем, а это:
- соблюдение правил интимной гигиены;
- использование барьерных методов контрацепции;
- ведение морально правильной сексуальной жизни с одним сексуальным партнёром;
- регулярный врачебный осмотр органов малого таза;
- обследование на инфекции, передаваемые половым путём;
- своевременное лечение воспалительных заболеваний женских половых органов.
Автор: Андрей Козлов , врач анестезиолог реаниматолог
[sociallocker-6306]
Источник