Запор и трудно глотать
- Обзор
- Комок в горле: причины дисфагии
- Комок в горле: диагностика дисфагии
- Комок в горле: лечение дисфагии
- Осложнения при дисфагии
- К какому врачу обратиться, если что-то мешает в горле?
Обзор
С чувством комка в горле сравнивают ощущение, когда трудно глотать или что-то мешает в горле. Медицинское название этого симптома — дисфагия.
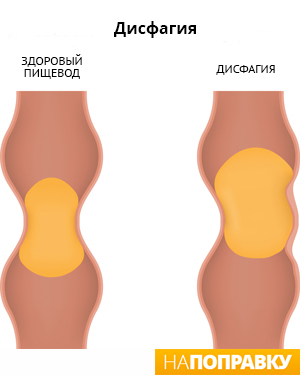
Практически каждый из нас чувствовал «комок в горле» при страхе, сильном волнении или плаче. Неприятные ощущения и боль в горле являются самыми красноречивыми признаками ангины. Однако, если человеку становится трудно глотать пищу, слюну или напитки, это может быть признаком более серьезного заболевания, поэтому следует обязательно обратиться к врачу.
Чувство комка в горле без нарушения акта глотания не считается дисфагией и не рассматривается в этой статье. Такое возможно при стенокардии (болезни сердца), гипертиреозе (болезни щитовидной железы), истерии (нервно-психическом расстройстве) и др.
У некоторых людей неприятные ощущения возникают только в момент проглатывания твердой пищи. В более тяжелых случаях человек неспособен проглотить даже жидкий напиток или слюну. Другими признаками дисфагии являются:
- кашель, поперхивание во время еды и питья;
- отрыжка пищей, иногда через нос;
- ощущение, что что-то мешает в горле;
- со временем наблюдается потеря веса, чаще происходят заболевания
дыхательных путей.
В зависимости от причины нарушения глотания дисфагия может развиваться на уровне ротоглотки или пищевода. В зависимости от этого, существуют различные способы лечения. Иногда, устранив причину затруднения глотания, удается полностью вернуть человеку способность полноценно питаться. В более тяжелых случаях применяют методы, облегчающие прием пищи, например, введение зонда в желудок или обучают больного новой технике глотания.
Комок в горле: причины дисфагии
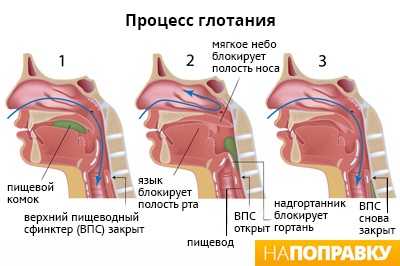
Глотание — это сложный процесс, нарушать его могут самые различные факторы. Иногда это возрастные изменения глотательных мышц, которые развиваются у пожилых людей. В старшем возрасте проблемы с глотанием относительно широко распространены. Тем не менее, возрастную дисфагию не следует воспринимать как естественную часть процесса старения. Существуют определенные средства для лечения.
Другой причиной дисфагии могут быть различные хронические заболевания, например, хроническая обструктивная болезнь легких (ХОБЛ). Иногда становится трудно глотать после хирургической операции на голове или шее, что является осложнением лечения. Причинами трудностей при приеме пищи могут быть сухость во рту или язвы во рту.
Ниже описаны наиболее распространенные ситуации, когда возможно появления постоянного чувства комка в горле.
Неврологические причины дисфагии
Слово «неврологический» означает «связанный с нервной системой». Она состоит из головного, спинного мозга и нервов. Поражение нервной системы может нарушать работу нервов, ответственных за процесс глотания, что проявляется трудностями при приеме пищи. Неврологические причины дисфагии включают в себя:
- инсульт;
- болезнь Паркинсона, рассеянный склероз, деменция и болезнь двигательных нейронов;
- опухоль мозга;
- тяжелая миастения — редкое заболевание, вызывающее слабость мышц.
Врожденные заболевания и нарушения развития ребенка
Врожденные заболевания — это болезни, уже имеющиеся при рождении ребенка, нарушения развития — это отклонения в его развитии. Дисфагию могут вызывать следующие из них:
- нарушения обучаемости — когда ребенку сложно учиться, усваивать новую информацию и общаться с другими людьми;
- детский церебральный паралич (ДЦП) — группа неврологических заболеваний, нарушающих движение и координацию ребенка;
- расщелина губы и нёба — распространенный врожденный порок развития — «заячья губа» или «волчья пасть».
Непроходимость (обструкция) глотки и пищевода
Заболевания, вызывающие обструкцию (непроходимость) глотки, гортани или сужение пищевода, могут затруднять глотание. Некоторые причины обструкции:
- рак полости рта или горла, например, рак гортани или пищевода — после успешного лечения рака обструкция проходит;
- лучевая терапия — метод уничтожения раковых клеток с помощью радиоактивного излучения, после чего могут оставаться рубцы, сужающие просвет гортани или пищевода;
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — заболевание, при котором происходит затекание желудочного сока из желудка в пищевод, что вызывает образование рубцов, которые суживают просвет пищевода;
- инфекционные заболевания, такие как туберкулез или кандидоз, которые вызывают воспаление пищевода (эзофагит).
Болезни мышц как причина дисфагии
Дисфагию могут вызывать любые заболевания, поражающие мышцы, проталкивающие пищу по пищеводу в желудок, однако такие болезни встречаются редко. С нарушением глотания связаны:
- склеродермия — заболевание, при котором иммунитет (защитная система организма) атакует здоровые ткани, что вызывает повреждение мышц гортани и пищевода;
- ахалазия пищевода — мышцы нижнего отдела пищевода не достаточно расслабляются, поэтому еда и жидкости не проходят в желудок.
Комок в горле: диагностика дисфагии
Если становится трудно глотать слюну или пищу, необходимо обратиться к терапевту или педиатру (с ребенком). Врач проведет первичный осмотр и может направить вас к специалисту для дополнительных обследований и лечения. Цель обследований — определить, вызвана ли дисфагия проблемами в области рта, горла, или причина трудностей при глотании кроется в области пищевода.
Врач спросит вас о следующем:
- как долго наблюдается дисфагия;
- вам трудно глотать постоянно, или жалобы возникают периодически;
- трудности бывают при проглатывании твердой пищи, жидкой или того и другого;
- потеряли ли вы в весе.
Ниже описаны возможные виды обследований.
Тест с проглатыванием воды позволит сформировать первоначальное представление о глотательной способности пациента. Выдается 150 мл воды, которую нужно выпить как можно быстрее. Специалист засечет время и количество глотков, за которые вода будет выпита. Вместо воды могут попросить съесть йогурт или фрукт.
Видеофлюроскопия — рентгеноскопическое исследование акта глотания с помощью бария. Это одна из наиболее точных диагностических процедур для оценки глотательной способности. Исследование глотания с помощью бариевой взвеси зачастую позволяет выявить непроходимость пищевода.
Человек садится перед рентгеновским аппаратом. Затем его просят проглатывать различные продукты и напитки, смешанные со специальной нетоксичной жидкостью под названием бариевая взвесь. Барий — контраст, который будет светиться в рентгеновских лучах. Аппарат непрерывно записывает движущееся изображение на видео, позволяя подробно изучить процесс глотания.
Исследование занимает около 30 минут. После него можно есть и пить как обычно, но может потребоваться больше воды, чтобы вымыть барий из организма. Иногда после исследования слегка тошнит. Также барий вызывает запор. Кроме того, в течение нескольких следующих дней стул может быть белым, пока барий не выйдет из организма полностью. Перед процедурой можно есть и пить как обычно.
Манометрия — это исследование, позволяющее оценить работу пищевода. Для этого через нос в пищевод водится тонкая трубка (катетер) с датчиками давления, которые измеряют давление внутри пищевода при глотании. Это поможет определить, нормально ли работает пищевод.
Суточное мониторирование рН заключается в измерении кислотности в желудке и пищеводе на протяжении суток с помощью катетера, введенного через нос. Это позволяет определить, сколько кислоты затекает в пищевод из желудка, и может помочь в диагностике причины дисфагии.
Диагностическую гастроскопию также называют диагностической эндоскопией желудка или эзофагогастродуоденоскопией (ФГДС, ФГС, ЭФГДС). Это осмотр внутренних органов при помощи эндоскопа. Эндоскоп — это длинная тонкая гибкая трубка с источником света и видеокамерой на одном конце. Он вводится в пищевод по горлу и передает полученное изображения на монитор. ФГС позволяет исключить раковые новообразования или рубцы на слизистой, сформировавшиеся из-за гастроэзофагеальной рефлюксной болезни (ГЭРБ). Эндоскопия также может проводиться для лечения, например, чтобы растянуть пищевод при помощи надувного баллона или бужа (тонкого гибкого медицинского инструмента). Также в ходе процедуры может быть установлен стент — расширитель.
Оценка питания. Если дисфагия мешает потреблению пищи, может потребоваться провести оценку питания, чтобы проверить, нет ли нехватки питательных веществ (истощения). Для этого измеряют вес и рост, рассчитывают индекс массы тела, проводят анализ крови.
Комок в горле: лечение дисфагии
В большинстве случаев с трудностями при глотании можно справиться. Лечение подбирается в зависимости от того, вызвано ли заболевание нарушениями в области рта или горла — ротоглоточная дисфагия или в области пищевода — пищеводная дисфагия. Иногда лечение первопричины, например, рака ротовой полости или пищевода, помогает облегчить глотание. В лечении могут принимать участие различные специалисты.
Лечение ротоглоточной дисфагии
Если человеку трудно глотать из-за неврологических заболеваний, то возможности лечения этого вида дисфагии ограничены, так как значительная часть заболеваний нервной системы плохо поддается терапии. Существуют три основных направления лечения ротоглоточной дисфагии: изменение рациона, переобучение глотанию, зондовое кормление.
Диетолог (специалист по питанию) помогает избавиться от трудностей при глотании и ощущения комка в горле с помощью оптимизации рациона. Рекомендуется перейти на мягкую и полужидкую пищу, которую легче проглатывать. Облегчить процесс принятия пищи может добавление к продуктам лимонной кислоты.
Большое значение имеет обучение технике проглатывания пищи с помощью специальных упражнений. Они укрепляют глотательные мышцы. Кроме того, в процессе переобучения глотанию врач использует стимуляцию вкусом и температурой пищи.
Если дисфагия выражена значительно, может потребоваться переход на зондовое питание. Зонд для искусственного кормления позволяет принимать пищу, пока не вернется глотательная способность. Он также может быть необходим в тяжелых случаях дисфагии при угрозе истощения и обезвоживания. Кроме того, зонд упрощает прием лекарств, необходимых для лечения других заболеваний.
Различают два типа зондов для искусственного кормления:
- трубка, которая проводится в желудок через нос или рот назогастральный зонд;
- трубка, которая проводится сквозь переднюю брюшную стенку напрямую в желудок — гастростома.
Назогастральный зонд предназначен для временного использования, примерно через месяц ее необходимо сменить и ввести через другую ноздрю. Гастростому менять не нужно, она подходит для длительного применения. Большинство людей с дисфагией предпочитают гастростомы, так как их можно скрыть под одеждой, однако риск осложнений при их использовании выше.
Легкие осложнения включают в себя смещение стомы, кожную инфекцию, нарушение проходимости стомы, а тяжелые — внутреннюю инфекцию и кровотечение. После использования гастростомической трубки сложнее вернуться к нормальному питанию. Из-за удобства такой трубки человеку может не хотеться выполнять глотательные упражнения и менять свой рацион.
Лечение пищеводной дисфагии
Иногда дисфагию можно лечить дома при помощи лекарств (в зависимости от ее причины). Например, блокаторы протонного насоса помогают снять воспаление и спазм пищевода при гастроэзофагеальной болезни, эзофагите и других расстройствах пищеварения. При ахалазии пищевода применяют нитраты, блокаторы кальциевых каналов, спазмолитики и другие средства. Все эти лекарственные препараты могут оказаться бесполезными, если использовать их не по назначению. Поэтому пить таблетки от дисфагии можно только по назначению врача.
Ботулотоксин иногда назначают для лечения ахалазии — заболевания, при котором мышцы пищевода становятся слишком жесткими и не дают пище и жидкости попадать в желудок. В эти мышцы вводят ботулотоксин, чтобы парализовать их. Однако эффект процедуры сохраняется лишь около полугода.
Эндоскопическая дилатация — это хирургическая операция, широко распространенная для лечения дисфагии, вызванной непроходимостью. С ее помощью также можно растянуть пищевод, если в нем образовалась рубцовая ткань. Эндоскоп вводится в пищевод через горло и передает изображение на монитор. Руководствуясь этим изображением, врач вводит надувной баллон или буж (тонкий гибкий инструмент) в узкую часть пищевода, чтобы расширить его. Баллон постепенно надувают, чтобы он растянул пищевод, а затем спускают и достают.
Перед эндоскопической дилатацией вам могут дать слабое успокоительное. Во время выполнения процедуры существует небольшой риск разрыва или прокола пищевода.
Стентирование пищевода. При неоперабельном раке пищевода вместо эндоскопической дилатации обычно рекомендуют стентирование, так как рак увеличивает риск разрыва пищевода при растяжении. Стент (обычно трубка из металлической сетки) устанавливается в пищевод во время эндоскопии или под контролем рентгеновского аппарата. Затем он постепенно расширяется, чтобы создать достаточно обширный проход для пищи и жидкости. Чтобы стент не забивался, необходимо соблюдать определенную диету.
Лечение дисфагии у детей
Если ребенок рождается с затруднением глотания (врожденной дисфагией), лечение будет зависеть от причины заболевания. При детском церебральном параличе (ДЦП) ребенка учат глотать, выбирать правильные продукты и пользоваться зондом для искусственного кормления. Расщелина губы и нёба — врожденный дефект лица, который может мешать процессу глотания. Обычно он устраняется хирургическим путем. Сужение (стеноз) пищевода исправляется при помощи дилатации — хирургической операции по расширению пищевода (см. выше).
При дисфагии у детей, вызванной гастроэзофагеальной рефлюксной болезнью (ГЭРБ), нужно использовать специальные густые смеси для кормления вместо грудного молока или обычного детского питания. Иногда также назначается лекарственное лечение.
Осложнения при дисфагии
При дисфагии существует риск, что пища, напиток или слюна попадут «не в то горло», перекрыв дыхательные пути. Из-за этого человеку становится трудно дышать, он кашляет или давится. Прочитайте об этом подробнее в разделе «Что делать, если человек подавился?».
Если из-за дисфагии вы часто давитесь едой, это повышает риск развития аспирационной пневмонии. Это инфекционное заболевание дыхательных путей, возникающее при случайном вдыхании инородных объектов, например, частичек пищи, что приводит к раздражению или повреждению легких. Пожилые люди особенно уязвимы перед этим заболеванием.
Симптомы аспирационной пневмонии:
- кашель — как сухой, так и с мокротой, которая может быть желтого, зеленого или коричневого цвета или содержать следы крови;
- температура 38° C или выше;
- боль в груди;
- затрудненное дыхание — вдохи частые и неглубокие, возможна одышка даже во время отдыха.
При развитии этих симптомов необходимо немедленно обратиться к врачу. Аспирационная пневмония лечится антибиотиками. В тяжелых случаях требуется госпитализация в больницу. Прочитайте подробнее о лечении пневмонии. У очень пожилых людей или людей со слабым здоровьем инфекция может вызвать заполнение легких жидкостью, из-за чего они не могут нормально работать. Это называется острой дыхательной недостаточностью. Риск развития пневмонии выше при хронической обструктивной болезнью легких (ХОБЛ) или несоблюдении правил гигиены полости рта.
У ребенка дисфагия может приводить к недостаточному питанию и истощению, что сказывается на его физическом и умственном развитии. Дети, которым что-то мешает в горле, могут испытывать стресс во время приема пищи, что становится причиной отклонений в поведении.
К какому врачу обратиться, если что-то мешает в горле?
Если вам трудно глотать пищу и беспокоит чувство комка в горле, найдите терапевта или педиатра (для ребенка). Врач общего профиля проведет первичное обследование, чтобы исключить наиболее распространенные причины нарушения глотания. Затем, в зависимости от предполагаемой причины дисфагии вас могут направить на обследование к следующим специалистам:
- отоларингологу (специалисту по болезням уха, горла и носа) — если проблема в ротоглотке;
- неврологу (специалисту по болезням нервов, головного и спинного мозга) — если проблема в нервной регуляции глотания;
- гастроэнтерологу (специалисту по заболеваниям пищеварительной системы) — если дисфагия вызвана болезнями желудочно-кишечного тракта;
- онкологу (специалисту по лечению опухолей) — в случае подозрения на опухоль глотки или пищевода.
Выбрать врача нужной специальности вы можете с помощью нашего сервиса, перейдя по вышеуказанным ссылкам.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник
Источник фото: Shutterstock
Нерегулярное опорожнение кишечника, спазмы желудка, газы и вздутие живота — все это симптомы запора. Запор является признаком того, что вы едите неправильную пищу и ведете плохой образ жизни. Таким образом, ЛУЧШИЙ способ получить облегчение — начать правильно питаться. Садитесь удобнее, чтобы узнать, какие продукты вызывают запор, а также смотрите на бонусный список продуктов, которые облегчат состояние.
12 продуктов, которые вызывают запор
1. Незрелые зеленые бананы
Источник фото: Shutterstock
Незрелые зеленые бананы вызывают запор. Вот почему они используются в качестве домашнего средства от расстройства желудка. Около 70-80% массы нетто зеленого банана составляет устойчивый крахмал, сложный углевод, который обладает диетической волокнистой структурой. И хотя известно, что клетчатка помогает избавиться от запоров, этот конкретный тип пищевых волокон долго переваривается организмом. Поэтому избегайте употребления зеленых бананов, если у вас запор.
2. Шоколад
Источник фото: Shutterstock
Извините, что сообщаю вам эту новость, но да, шоколад вызывает запор. Особенно молочный шоколад. Огромное количество жира в шоколаде замедляет пищеварение и перистальтику или движение пищи через пищеварительный тракт, тем самым приводя к запорам. На самом деле, какао-бобы уменьшают запор, но, поскольку большинство молочного шоколада не содержит их, слишком большое количество шоколадных продуктов приводит к запору.
3. Кофеин
Источник фото: Shutterstock
Кто не любит запах свежесваренного кофе? Ароматный и успокаивающий! Но реальность такова, что этот напиток вызывает запор. Напитки, содержащие кофеин, включая энергетические напитки, черный кофе, кофе со сливками, кофе без кофеина, чай, чай со сливками, горячий шоколад, газированную воду и т. д., строго запрещены. Кофеин имеет тенденцию вытягивать воду из толстой кишки при употреблении в больших количествах. Однако при употреблении в ограниченных количествах кофеин может стимулировать перистальтику кишечника. Поэтому будьте осторожны с количеством кофеина, который вы потребляете в день.
4. Обработанные и замороженные продукты
Источник фото: Shutterstock
Обработанные и замороженные продукты удобны в приготовлении, но они опасны для вас во всех отношениях. Такие продукты, как салями, колбаса, замороженные обеды и готовые к употреблению продукты, содержат консерванты, большое количество натрия или сахара. Чтобы переварить все эти сложные и искусственные добавки, пищеварительная система должна работать очень усердно. Это, в свою очередь, ослабляет пищеварительную систему, приводя к различным проблемам с кишечником, включая запоры. Прекратите потреблять эти продукты прямо сейчас.
5. Глютен
Источник фото: Shutterstock
Глютен является связывающим белком, который содержится в пшенице, манной крупе, ржи и ячмене. Он придает пище форму и помогает удерживать её. Но большинство людей чувствительны к глютену и могут страдать от запоров. Не все люди, чувствительные к глютену, испытывают запоры, но больные глютеновой болезнью должны полностью избегать глютеновых продуктов.
6. Хурма
Источник фото: Shutterstock
Хурма — это вкусный апельсиноподобный фрукт, насыщенный питательными веществами. И есть две разновидности — сладкая и вяжущая. Вяжущее разнообразие может вызвать запор. И это потому, что фрукт содержит много дубильных веществ, которые, как правило, замедляют движение пищи через пищеварительный тракт и уменьшают секрецию кишечника. Итак, употребляйте сладкий сорт хурмы, а не вяжущий.
7. Красное мясо
Источник фото: Shutterstock
Потребление красного мяса может вызвать запор, т. к. в нем много жиров и железа, а также белковые волокна, которые трудно переваривать. Поэтому лучше избегать употребления красного мяса, такого как говядина, фарш, баранина, свинина, оленина и телятина.
8. Крекеры
Источник фото: Shutterstock
Крекер — плоское печенье, приготовленное из муки первого сорта. И хотя это может показаться идеальной закуской, крекеры вызывают запор. Фактически, любое печенье, сделанное из белой муки, имеет тенденцию замедлять работу кишечника. Таким образом, избегайте их употребления, когда у вас запор.
9. Алкоголь
Источник фото: Shutterstock
Алкоголь вызывает запор, тошноту и головную боль, потому что он обезвоживает организм. И если вы пьете недостаточно воды вместе с алкоголем, это может помешать работе клеток. И в результате клетки получают больше воды из отходов в пищеварительном тракте. Это, в свою очередь, предотвращает испражнение и вызывает запор. Избегайте алкоголя полностью, если вы регулярно страдаете от запоров. Или выпивайте максимальное количество воды, когда употребляете алкоголь.
10. Слишком много молочных продуктов
Источник фото: Shutterstock
Молочные продукты, такие как молоко, йогурт, сыр и мороженое, могут вызвать запор при употреблении в избытке. Лактоза в молочных продуктах способствует выделению газа и вздутию живота. Сыр часто вызывает запоры у взрослых. Однако это не означает, что молочные продукты не имеют никакой пользы для здоровья и должны быть полностью исключены. Чтобы избежать запоров, желательно употреблять их умеренно в рамках диеты с высоким содержанием клетчатки.
11. Жареная пища или фаст-фуд
Источник фото: Shutterstock
Жареная пища и фаст-фуд — пищевые тренды, которые должны исчезнуть. Это основные причины многих проблем со здоровьем, таких как ожирение и болезни сердца. Поскольку в этих продуктах также много натрия и искусственных пищевых добавок, они имеют тенденцию замедлять прохождение пищи через толстую кишку, что приводит к запорам. Если вы заменяете хотя бы один прием пищи фаст-фудом, вы будете подвергаться риску возникновения не только запоров, но и многих других проблем со здоровьем. Прекратите есть это — чем раньше, тем лучше. Избегайте употребления жареной пищи полностью, если вы страдаете от запоров регулярно.
12. Чипсы
Источник фото: Shutterstock
Идеальный баланс соли и сахара в чипсах делает их притягательными. Но знаете ли вы, что помимо того, что вы набираете вес, они также могут вызывать запоры? Да, чипсы жареные и с высоким содержанием натрия. Избегайте употребления слишком большого количества снеков или вовсе откажитесь от них.
10 лучших продуктов для снятия запоров
Выше был список 12 продуктов, вызывающих запор. Теперь давайте посмотрим на продукты, которые снимают запоры.
1. Папайя
Источник фото: Shutterstock
Этот золотисто-оранжевый тропический фрукт содержит пищеварительный фермент папаин и содержит большое количество клетчатки. Папаин помогает в пищеварении, а пищевые волокна стимулируют перистальтическое движение, помогая тем самым уменьшить запоры.
2. Чернослив
Источник фото: Shutterstock
Чернослив полон растворимых и нерастворимых волокон. Употребление чернослива по утрам и во время вечерних перекусов помогает стимулировать дефекацию. Ешьте сухофрукт регулярно, чтобы предотвратить появление запоров.
3. Киви
Источник фото: Shutterstock
Этот сочный зеленый сладко-кислый фрукт помогает поддерживать пищеварение. Киви богаты клетчаткой и оказывают стимулирующее действие на толстую кишку. Употребляйте по крайней мере один целый киви перед обедом или в качестве вечерней закуски для профилактики запора.
4. Ягоды
Источник фото: Shutterstock
Ягоды, такие как клубника, черника и ежевика, являются хорошими источниками пищевых волокон (растворимых и нерастворимых), которые стимулируют перистальтическое движение. Они также обеспечивают здоровую дозу витаминов и минералов. Съедайте чашку ягод каждый день, чтобы предотвратить запор.
5. Попкорн
Источник фото: Shutterstock
Попкорн — низкокалорийная закуска с высоким содержанием клетчатки, которая способствует увеличению объема стула и стимулирует опорожнение кишечника. Употребляйте одну среднюю миску несоленого попкорна каждый день.
6. Цельнозерновой хлеб
Источник фото: Shutterstock
Цельнозерновой хлеб содержит растворимые и нерастворимые волокна. Так как пищевые волокна способствуют всасыванию воды и увеличивают объем отходов в толстой кишке, стул становится легче. Итак, переключитесь на цельнозерновой хлеб и ешьте 2-3 кусочка каждый день.
7. Груши, сливы и яблоки
Источник фото: Shutterstock
Яблоки, сливы и груши являются не только хорошими источниками витаминов и минералов, но и богаты клетчаткой.
8. Семена льна
Источник фото: Shutterstock
Семена льна являются отличным источником полезных жиров, поэтому они способствуют снижению веса. Одна из причин, по которой семена льна вызывают потерю жира, заключается в том, что они содержат много клетчатки, которая стимулирует движение кишечника, тем самым предотвращая запоры и улучшая пищеварение.
9. Брокколи
Источник фото: Shutterstock
Брокколи может быть очень вкусной, если правильно ее приготовить. Добавьте овощ в свой рацион, и все ваши запоры, увеличение веса и другие проблемы со здоровьем исчезнут. Чашка бланшированной брокколи с другими овощами и продуктами, стимулирующими кишечник, — все, что вам нужно.
10. Сухофрукты и орехи
Источник фото: Shutterstock
Орехи, абрикосы, финики и т. д. — все это хорошо для снятия запоров. Они являются богатым источником фруктового сахара, пищевых волокон, витаминов и минералов. Потребляйте по крайней мере горсть сухофруктов каждый день, чтобы вывести токсины из толстой кишки.
Регулярное употребление этих продуктов и отказ от продуктов, упомянутых в первом списке, помогут вам избавиться от запоров без необходимости глотать безвкусный порошок или таблетку. Пейте воду каждый час, совершайте утренние прогулки или пробежки, избегайте курения и принимайте пищу вовремя. Кроме того, держите своего доктора в курсе о вашем новом образе жизни. Вам наверняка станет лучше. Берегите себя!
Источник

