Сестринский процесс при запоре метеоризме
Запор – длительное (более 48 часов) задержка кала в кишечнике. Длительность эта весьма относительна и зависит во многих случаях от пищевого рациона. При употреблении растительной пищи стул бывает 2-3 раза в день, в случае преобладания мясного рациона – гораздо реже. Запоры возникают при воспалительных изменениях в толстом кишечнике, а также могут быть алиментарного характера (употребление низко усвояемой пищи), неврогенного характера, эндокринного происхождения (при гипофункции щитовидной железы), вызваны недостаточностью физических движений.
При запоре пациенты ощущают тяжесть и вздутие в животе, боли, испытывают чувство неполного опорожнения кишечника. Всасывание продуктов, гниения вследствие застоя каловых масс в кишечнике вызывает отравление организма. Появляются головные боли, ощущение вялости, разбитости.
1 этап – обследование пациента.
2 этап – выяснение проблем (постановка сестринского диагноза).
3 этап – составление плана сестринских вмешательств.
Цель: пациент отметит регулярный, ежедневный стул.
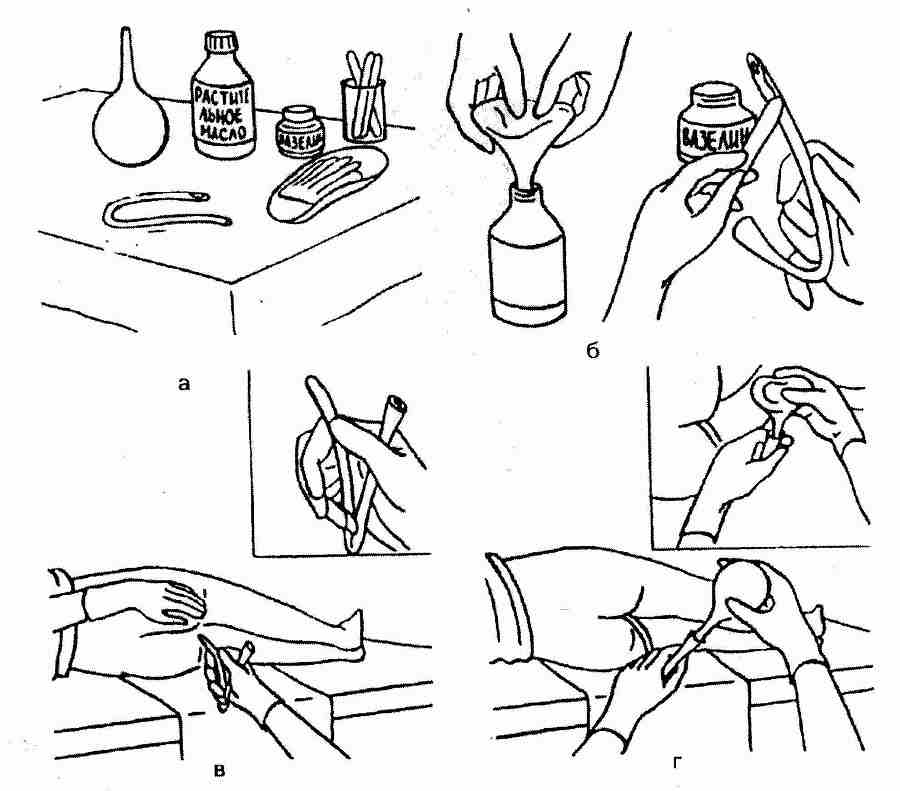
1 — по назначению врача: поставить по показаниям и при отсутствии стула в течение 2-х дней очистительную или другую послабляющую клизму,
газоотводную трубку, принять слабительное лекарственное средство. Достигается своевременное опорожнение кишечника. Если затвердевший кал вовремя не удалить, он может окаменеть и, оказывая давление на кишечную стенку, вызвать образование пролежня. После удаления кала кишечник промывают клизмой.
2 — провести беседу о необходимости включения в рацион следующих продуктов питания и питья (чернослив, распаренный инжир, ягоды, кислое молоко, растительное масло, гречневая каша).
3 — употреблять не менее 1,5 л жидкости в сутки.
4 — обеспечить меню, которое нравилось бы пациенту.
5 — рекомендовать консультацию диетолога.
При атонических запорах:
1 — рекомендуется большое количество клетчатки (фрукты, овощи, распаренные
отруби в небольших количествах).
2 — рекомендуется опорожнять кишечник в одно и тоже время (стимулируется
перистальтика кишечника, вырабатывается условный рефлекс на
дефекацию).
При спастических запорах:
1 — исключается из питания острая и соленая пища, запрещается прием алкоголя и курение.
2 — рекомендуется малое количество клетчатки.
3 — по назначению врача принимаются успокаивающие средства (расслабляется мускулатура кишечника, ликвидируются спазмы).
4 — объяснить пациенту или его родственникам, что максимальный эффект наступает при лечении основного заболевания, общеукрепляющей терапии: лечебной физкультуры, водных процедур (стимулируется работа кишечника обеспечивается профилактика повторных запоров)
5 — обучить пациента комплексу ЛФК и приемам самомассажа живота, рекомендовать упражнения, связанные с напряжением мышц живота.
6 — контролировать эффективность оказываемой помощи. В норме стул регулярный, ежедневный
4 этап – реализация плана сестринских вмешательств:
1 — по назначению врача: поставила очистительную или другую послабляющую клизму, газоотводную трубку, дала слабительное лекарственное средство — зависимое с/вмешательство.
2 — провела беседу о необходимости включения в рацион следующих продуктов питания и питья (чернослив, распаренный инжир, ягоды, кислое молоко, растительное масло, гречневая каша).
3 — рекомендовала употреблять не менее 1,5 л жидкости в сутки.
4 — обеспечила меню, которое нравилось бы пациенту.
5 — рекомендовала консультацию диетолога — 2 — 5 — независимые с/вмешательства.
При атонических запорах:
1 — рекомендовала большое количество клетчатки (фрукты, овощи, распаренные отруби в небольших количествах).
2 — рекомендовала опорожнять кишечник в одно и тоже время (стимулируется перистальтика кишечника, вырабатывается условный рефлекс на
дефекацию) — 1, 2 — независимые с/вмешательства — 1, 2 — независимые с/вмешательства.
При спастических запорах:
1 — исключила из питания острую и соленую пищу, запретила прием алкоголя и курение.
2 — рекомендовала малое количество клетчатки.
3 — по назначению врача давала успокаивающие средства (расслабляется мускулатура кишечника, ликвидируются спазмы) — зависимое
с/вмешательство.
4 — объяснила пациенту или его родственникам, что максимальный эффект наступает при лечении основного заболевания, общеукрепляющей терапии: лечебной физкультуры, водных процедур (стимулируется работа кишечника обеспечивается профилактика повторных запоров).
5 — обучила пациента комплексу ЛФК и приемам самомассажа живота, рекомендовала упражнения, связанные с напряжением мышц живота.
6 — контролировала эффективность оказываемой помощи. В норме стул регулярный, ежедневный — 1, 2, 4, 5, 6 — независимые с/вмешательства.
5 этап– оценка результатов (регулярность стула).
Источник
Вид работы:
Курсовая работа (т)
Предмет:
Медицина, физкультура, здравоохранение
Язык:
Русский
,
Формат файла:
MS Word
16,56 Кб
Опубликовано:
2012-10-25
Вы можете узнать стоимость помощи в написании студенческой работы.
Сестринский процесс при заболеваниях кишечника
Введение
Актуальность темы определяется тем, что лечение заболеваний кишечника и функциональных нарушений является нелегкой задачей. Лишь у 40% пациентов удается добиться полного исчезновения симптомов и наступления выздоровления. У 60% больных медикаментозная терапия способна временно ослабить проявления болезни. Учитывая, что в развитии заболеваний участвуют многие факторы риска и нередко правильно устанавливается причина, а лечение часто оказывается неэффективным, эта проблема остается одной из актуальных проблем современной гастроэнтерологии.
Следует отметить, что патологии в большей степени подвержены как мужчины, так и женщины в возрасте от 20 до 40 лет.
Частота обращений больных в амбулаторно-поликлиническое звено довольно высока. На первое место — 70%- идут функциональные нарушения кишечника. Эти болезни имеют важную социальную значимость, поскольку они являются частой причиной потери трудоспособности. Система пищеварения находится под постоянным влиянием факторов внешней среды, в первую очередь характера питания, условий труда и быта.
Предмет изучения:
Сестринский процесс при заболеваниях кишечника.
Объект исследования:
Сестринский процесс при заболеваниях кишечника.
Цель исследования:
Изучение сестринского процесса при заболеваниях кишечника.
Задачи:
Для достижения данной цели исследования необходимо изучить:
·этиологию и предрасполагающие факторы заболеваний кишечника;
·клиническую картину и особенности диагностики заболеваний кишечника;
·принципы оказания первичной медицинской помощи при заболеваниях кишечника;
·методы обследований и подготовку к ним;
·принципы лечения и профилактики данного заболевания (манипуляции, выполняемые медицинской сестрой).
Для достижения данной цели исследования необходимо проанализировать:
·два случая, иллюстрирующие тактику медицинской сестры при осуществлении сестринского процесса у пациентов с данной патологией;
● основные результаты обследования и лечения описываемых больных в стационаре необходимые для заполнения листа сестринских вмешательств.
Методы исследования:
● научно-теоретический анализ медицинской литературы по данной теме;
● эмпирический — наблюдение, дополнительные методы исследования:
организационный (сравнительный, комплексный) метод;
субъективный метод клинического обследования пациента (сбор анамнеза);
объективные методы обследования пациента (физикальные, инструментальные, лабораторные);
● биографические (анализ анамнестических сведений, изучение медицинской документации);
● психодиагностический (беседа).
Практическое значение курсовой работы:
Подробное раскрытие материала по данной теме позволит повысить качество сестринской помощи.
1. Заболевания кишечника
Среди различных болезней кишечника в клинической практике наиболее часто встречаются заболевания воспалительной природы — энтерит и колит.
Энтерит
Хронический энтерит (enteritis chronica) представляет собой длительно протекающее заболевание, при котором наблюдаются воспалительные и дистрофические изменения слизистой оболочки тонкой кишки, с нарушением моторной, секреторной, всасывательной и других функций кишечника. Заболевание протекает с ремиссиями и обострениями.
Колит
Хронический колит (colitis chronica) представляет собой воспалительно-дистрофическое заболевание толстой кишки, протекающее с морфологическими изменениями слизистой оболочки и нарушениями моторной, всасывательной и других функций толстого кишечника. Заболевание встречается у лиц любого возраста и пола.
кишечник диагностика заболевание лечение
1.1 Этиология
Причины развития хронического энтерита весьма разнообразны:
·Алиментарные нарушения;
·Безрежимное питание;
·Алкоголизм;
·Интоксикация лекарственными и химическими веществами;
·Врожденный дефицит ряда пищеварительных ферментов.
Выделяют так называемые «вторичные» энтериты, развивающиеся на фоне каких-либо других заболеваний желудочно-кишечного тракта.
Причины развития хронического колита:
·Заболевание является результатом перенесенного острого колита;
·Заболевание инфекционного происхождения (при бактериальной дизентерии, сальмонеллезе);
·Паразитарные заболевания (например, гельминтозы);
·Простейшие (кишечная амеба, лямблии);
·Заболевания, при которых происходит выделение токсичных веществ через слизистую оболочку толстой кишки (в частности, хроническая почечная недостаточность).
Предрасполагающими факторами являются:
·Аномалии развития толстой кишки;
·Атеросклеротические поражения сосудов кишечника (ишемический колит);
·Облучение (радиационный колит);
·Злоупотребление алкоголем;
·Пищевая аллергия;
·Длительный прием некоторых лекарственных средств.
1.2 Патогенез
Патогенез хронического энтерита:
·Непосредственное хроническое повреждающее воздействие этиологического фактора на стенку тонкой кишки (токсическое, раздражающее);
·Дисбактериоз, сопровождающийся раздражением и токсическим действием на слизистую оболочку кишечной стенки;
·Действие бактериальных токсинов на слизистую оболочку кишечной стенки;
·Нарушение функции системы иммунитета в целом и иммунной системы кишечника;
·Нарушение моторной и всасывательной функций кишечника.
Патогенез хронического колита включает три основных звена:
·Кишечный дисбактериоз
·Иммунологические нарушения
·Дискинезия кишечника
Кишечный дисбактериоз встречается у 74 — 93% больных хроническим колитом. Помимо количественных изменений, отмечаются качественные сдвиги в составе микробов. Они приобретают патогенные свойства, меняется состав бактерий, нарушаются трофические регуляторные связи между организмом больного и кишечной микрофлорой.
.3 Классификация
Хронический энтерит
По причине возникновения различают:
Инфекционный, паразитарный, токсический, медикаментозный, алиментарный, послеоперационный, радиационный энтериты, энтерит при врожденной аномалии кишечника или энзимопатии, при недостаточности большого дуоденального сосочка и илеоцекального клапана, вторичные энтериты.
По локализации различают: воспаление тощей кишки (еюнит) и подвздошной кишки (илеит), а также выделяют тотальный энтерит, когда воспаление затронуло все отделы.
В зависимости от характера морфологических изменений различают: энтерит без атрофии, с умеренной парциальной и субтотальной атрофией ворсин.
В зависимости от глубины поражения выделяют колиты:
*Катаральный;
*Атрофический;
*Фолликулярный;
*Фибринозный;
*Некротический.
1.4 Клиническая картина
Симптоматика. Основным проявлениемхронического энтерита является расстройство опорожнения кишечника, что проявляется преимущественно в виде диареи (поноса).
Понос характеризуется частым опорожнением кишечника и выделением неоформленных каловых масс.
Частота: стул обычно 3-4 раза в день, обильный, так как нарушение переваривания и всасывания в тонкой кишке приводит к значительному увеличению количества непереваренной пищи, поступающей в толстую кишку.
При хроническом энтерите позывы к дефекации возникают спустя 20-30 минут после приема пищи и сопровождаются сильным урчанием в животе. Обращает на себя внимание своеобразный желтоватый цвет каловых масс, обусловленный присутствием в них невосстановленного билирубина и большого количества жира.
Больные хроническим энтеритом жалуются на:
·Боли в пупочной области;
·Метеоризм;
·Урчание в животе;
·Похудание;
·Слабость;
·Утомляемость;
·Сухость кожи;
·Ломкость ногтей;
·Выпадение волос.
В анализах кала обнаруживают:
·Нейтральный жир и жирные кислоты;
·Мышечные волокна;
·Непереваренную клетчатку.
Симптоматика: Основным проявлением хронического колита является нарушение функции опорожнения кишечника, что проявляется в виде диареи (поноса) или запора, смены поносов и запоров. При поражении толстой кишки стул может быть достаточно частым (обычно 3-4 раза в день, в период обострения до 10 раз). У некоторых больных в клинической картине доминирует запор (1 раз в 3 суток и более с преобладанием спазма или атонии кишечника).
Понос при хроническом колите носит черты так называемой толстокишечной диареи, характерные признаки которой обусловлены особенностями функционирования толстой кишки.
Наиболее частыми жалобами больных, страдающих хроническим колитом, являются:
·дефекации сопутствует схваткообразная боль внизу живота(тенезмы);
·боли по ходу толстой кишки, обычно уменьшающиеся после дефекации и отхождения газов;
·расстройства стула (запор, понос или их чередование);
·метеоризм, урчание в животе;
·жалобы общего порядка (повышенная раздражительность, ухудшение настроения и др.).
При исследовании кала в период обострения болезни можно выделить несколько типов изменений копрограммы. При преобладании в кишечнике бродильных процессов при микроскопии кала выявляется:
·большое количество клетчатки;
·иодофильной флоры и крахмала;
·мыла и жирные кислоты в незначительном количестве.
При преобладании в кишечнике гнилостных процессов в кале содержание различных веществ не отличается от нормы, однако при химическом исследовании отмечается резкое увеличение аммиака (в суточном количестве кала).
При тяжелом течении болезни при исследовании кала можно выявить:
·дисбактериоз — уменьшение количества бифидо- и лактобактерий;
·патогенного стафилококка;
·протея;
·гемолитического стрептококка.
При рентгенологическом исследовании толстого кишечника (контрастное вещество вводится в кишечник с помощью клизмы) выявляется смазывание рисунка слизистой оболочки, ассиметричная гаустрация, участки гипо- и гипермоторной дискинезии.
При эндоскопическом исследовании(колоноскопия) выявляется изменение слизистой оболочки толстой кишки в виде усиления или обеднения сосудистого рисунка, участков атрофии, воспалительных изменений.
При исследовании крови изменения в виде анемии, гипопротеинемии выявляют лишь при тяжелом течении болезни с преобладанием диареи.
1.5 Осложнения заболеваний кишечника
·Кровотечения
·Некроз ткани кишечника
·Перфорация стенки кишечника
·Спаечные процессы
1.6 Неотложная помощь
Первая помощь при кровотечении кишечника
1.Немедленно вызвать врача
2.Уложить пострадавшего на носилки на бок с приподнятым ножного конца
3.Ввести внутривенно 10% раствора кальция хлорида 10 мл; 5% раствора аминокапроновой кислоты до 100 мл; 12,5% раствора этамзилата 2 мл
.Наложить пузырь со льдом на живот
.Не давать пациенту пить
.Госпитализировать в хирургическое отделение.
1.7 Диагностика
Лабораторные методы диагностики энтерита:
·Общий анализ крови — анемия (при тяжелом течении);
·Биохимический анализ крови-гипокальциемия, гипохлоремия, гипонатриемия, снижение содержания железа;
·Анализ кала(капрограмма) — цвет светло-желтый или зеленовато-желтый, кусочки непереваренной пищи, слизь;
·Анализ кала на простейших и яйца гельминтов;
·Анализ кала на скрытую кровь.
Исследование кала на скрытую кровь
Исследование кала на скрытую кровь проводят для диагностики наличия кровотечения в кишечнике.
Исследование кала на скрытую кровь выполняют при помощи химической реакции на гемоглобин или микроскопического исследования. В настоящее время популярны иммуноферментные методы диагностики скрытой крови, основанные на антителах к гемоглобину.
Медицинская сестра должна подготовить пациента к исследованию. Подготовка пациента к сбору кала на исследование скрытой крови должна включать следующие этапы:
. Соблюдение специальной диеты. Пациент, готовящийся сдавать кал на исследование на скрытую кровь, обязан за три дня до сбора кала полностью отказаться от употребления в пищу мяса и печени, а также других продуктов, в состав которых входит значительное количество железа. К таким продуктам относятся яблоки, зеленый лук, сладкий болгарский перец, шпинат. В этот период показана молочная диета. Можно есть картофель, каши, хлеб.
. Отказ в течение трех дней от приема железосодержащих лекарственных препаратов.
. Отказ от использования любых слабительных средств и клизм. Дефекация за несколько дней до сдачи анализа и в день анализа должна осуществляться только естественным путем.
Инструментальное обследование пациентов при энтерите
—Рентгенологическое исследование кишечника — (контрастное вещество вводится в тонкую кишку через зонд) выявляется нарушение моторики, изменение рельефа слизистой оболочки;
—Колоноскопия — дает возможность визуально диагностировать такие заболевания, как образование язвы, полипы, а также провести биопсию и удалить эти поражения;
—Ректороманоскопия — Данная процедура используется для выявления различных новообразований прямой кишки.
Лабораторные методы диагностики колита:
·Общий анализ крови;
·Биохимический анализ крови;
·Анализ кала(копрограмма);
·Бактериологическое исследование кала — дисбактериоз;
·Анализ кала на простейших и яйца гельминтов;
·Анализ кала на скрытую кровь.
Инструментальное обследование пациентов при колите:
-Рентгенологическое исследование кишечника(ирригоскопия);
-Колоноскопия;
-Ректороманоскопия.
Подготовка пациента к колоноскопии:
Накануне исследования:
·Последний приём пищи в 12 часов, в дальнейшем обязательно употреблять достаточное количество жидкости (минеральная вода, некрепкий чай);
·В 16 часов — принять 40-60 г. касторового масла или 100 мл 25% р-ра магнезии (MgSO4);
·В 19 часов — очистительная клизма 1,5 л прохладной воды;
·В 20 часов — вторая клизма (1,5 л);
В день исследования:
·В 7 часов — очистительная клизма 1,5 л;
·В 8 часов — вторая очистительная клизма 1,5 л воды.
Необходимо отмыть кишечник до «чистой воды», для чего могут понадобиться еще несколько клизм;
·Взять с собой простыню.
1.8 Лечение
Пациенты с хроническим энтеритом чаще лечатся амбулаторно, но в тяжелых случаях лечение осуществляется в стационаре.
Медикаментозная терапия:
·Прием ферментных препаратов (фестал, панзинорм, мезим-форте и др.);
·Прием витаминов (Витамин В, аскорбиновая кислота, никотиновая кислота, рибофлавин). При явлениях авитаминоза назначают витамины, в первую очередь В, В2, В6, В12, фолиевую кислоту, витамин А, при геморрагических явлениях — витамин К (викасол);
·Антибактериальные средства применяют по показаниям. Антибиотики широкого спектра действий при хроническом энтерите не находят большого применения из-за опасности дисбактериоза. Чаще назначают колибактерин, бифидумбактерин, бификол и особенно производные оксихинолина: энтеросептсл, интестопан, мексаформ, мексазу);
·Восстановление нормального состава кишечной микрофлоры (применяют колибактерин, бификол (до 2 недель), бифидумбактерин и т.д.);
·При поносах показаны вяжущие средства (висмут, дерматол).
Диетотерапия
Основные требования к диетотерапии при энтерите — стол №4:
Категорически запрещается курение и прием алкоголя. Диетадолжна быть полноценной, содержать нормальное количество углеводов, жиров и полноценного белка в несколько увеличенном количестве (130-140 г.) Рекомендуется все суточное количество пищи принимать 4-5 раз (дробное питание).
Разрешается:
*хлеб и мучные изделия;
*супы: на слизистых отварах;
*крупы и макаронные изделия;
*овощи;
*фрукты, ягоды, сладости (приложение 4).
В период обострения процесса пища назначается в механически щадящем виде (слизистые отвары, супы, протертые каши, пюре, паровые котлеты и т.д.). При поносах хороший эффект оказывает ацидофильного молока (по 100-200 г. 3-4 раза в день) и несладких соков и киселей из фруктов и ягод, содержащих дубильные вещества (черника, черная смородина, груши и др.).
Исключаются:
·Тугоплавкие жиры животного происхождения;
·Ограничивают продукты, содержащие большое количество клетчатки.
Химический состав и калорийность:
·углеводы — 250г (40-50 г. сахара);
·белки-90г (60-65% животные);
·жиры-70г;
·калории-2000 ккал;
·соль — 8-10 г.
Так же важную роль в лечении играют:
·Физиотерапевтические процедуры (согревающие компрессы, парафиновые аппликации, озокерит, диатермия, индуктотермия);
·Санаторно-курортное лечение.
Лечение больных хроническим колитом должно быть комплексным. В период ремиссии медикаментозное лечение обычно не проводится, рекомендуется регулярное питание с исключением продуктов, вызывающих обострение (например легко бродящие углеводы). Воздействие на факторы, способствующие развитию болезни, включает:
1.лечение кишечных инфекций
2.прекращение злоупотребления слабительными препаратами
.ликвидацию гельминтов
.лечение сопутствующих заболеваний ЖКТ
Медикаментозная терапия:
·Для нормализации кишечной флоры рекомендуется прием лактобактерина, бифидумбактерина (по 5 доз на прием 1-2 раза в день в течении 2-3 недель).
Источник