Приворотский запоры у детей
 íîðìå ñòóë ó ðåáåíêà äîëæåí áûòü åæåäíåâíûì (1-2 ðàçà â ñóòêè), èíîãäà ÷åðåç äåíü,
áåç íàðóøåíèÿ îáùåãî ñàìî÷óâñòâèÿ. Ñóùåñòâóþò ðàçëè÷íûå âàðèàíòû íîðìû äåôåêàöèè â çàâèñèìîñòè îò
èíäèâèäóàëüíûõ îñîáåííîñòåé âûäåëèòåëüíîé ôóíêöèè òîëñòîé êèøêè.
×òî ïîíèìàþò ïîä çàïîðîì?
— åñëè êîíñèñèåíöèÿ êàëà ïëîòíàÿ â âèäå êîìî÷êîé
— åñëè âîçíèêàåò ÷óâñòâî íåïîëíîãî îïîðîæíåíèÿ êèøå÷íèêà
— åñëè äåôåêàöèÿ ïðîèñõîäèòèäâà èëè ìåíåå ðàç â íåäåëþ.
— åñëè íàòóæèâàíèå çàíèìàåò áîëåå 1/4 âðåìåíè àêòà äåôåêàöèè.
Åñëè èìåþò ìåñòî 2 è áîëåå èç ýòèõ êðèòåðèåâ íà ïðîòÿæåíèè 3 ìåñÿöåâ, òî òàêîå ñîñòîÿíèå ìîæíî
ðàñöåíèâàòü êàê õðîíè÷åñêèé çàïîð.
Çàïîðû ó äåòåé áûâàþò àëèìåíòàðíûå, ôóíêöèîíàëüíûå è îðãàíè÷åñêèå.
Àëèìåíòàðíûå çàïîðû âûçâàíû íåïðàâèëüíûì ïèòàíèåì.
Ýòî — íàèáîëåå ÷àñòàÿ ïðè÷èíà çàïîðîâ íå òîëüêî ó äåòåé, íî è ó âçðîñëûõ.
Ê àëèìåíòàðíûì çàïîðàì ó äåòåé ÷àùå âñåãî ïðèâîäÿò:
— êîëè÷åñòâåííûé íåäîêîðì ðåáåíêà, êîãäà îáúåì êàëîâûõ ìàññ ïðîñòî íåâåëèê è ðåôëåêòîðíûé ïîçûâ íà äåôåêàöèþ îòñóòñòâóåò
— íåäîñòàòîê â åäå ðåáåíêà ïèùåâûõ âîëîêîí (ðàñòèòåëüíîé êëåò÷àòêè)
— èçáûòî÷íîå óïîòðåáëåíèå ðåáåíêîì æèðîâ, áåëêà ( ìÿñà, ÿèö), ïðîòåðòûõ áëþä
— íåäîñòàòî÷íîå ïîòðåáëåíèå æèäêîñòè
— óïîòðåáëåíèå íåêîòîðûõ ìåäèêàìåíòîçíûõ ïðåïàðàòîâ, òàêèõ êàê ïðåïàðàòû âèñìóòà, êàëüöèÿ, àëìàãåëü è äð.
Äèñêèíåçèÿ êèøå÷íèêà ïðèâîäèò ê ôóíêöèîíàëüíûì çàïîðàì. Çàïîðû ôóíêöèîíàëüíîãî ïðîèñõîæäåíèÿ ñîñòàâëÿþò 95% âñåõ ñëó÷àåâ çàïîðîâ ó äåòåé.
Ôóíêöèîíàëüíûå çàïîðû ìîãóò áûòü:
— ãèïåðòîíè÷åñêèå èëè ñïàñòè÷åñêèå. Îíè ðàçâèâàþòñÿ â îñíîâíîì êàê ðåçóëüòàò íåðâíûõ ñòðåññîâ èëè ïîâûøåííûõ ó÷åáíûõ íàãðóçêàõ, ó äåòåé-íåâðîïàòîâ, ïðè íåâðîçàõ, áîëåçíÿõ æåëóäêà, æåë÷íûõ ïóòåé, ìî÷åïîëîâîé ñèñòåìû, ïðè äèñáàêòåðèîçå êèøå÷íèêà. Ïðè ýòîì êàë ïðèíèìàåò âèä ñóõèõ êîìî÷êîé (îâå÷èé), âûäåëÿåòñÿ ìàëåíüêèìè ïîðöèÿìè, ñ áîëåâûìè îùóùåíèÿìè. Ó ðåáåíêà ÷àñòî ðàçâèâàåòñÿ áîÿçíü ãîðøêà è çàïîðû ïðèíèìàþò åùå áîëåå óñòîé÷èâûé õàðàêòåð.
— ãèïîòîíè÷åñêèå çàïîðû, ÷àùå âñòðå÷àþòñÿ ó äåòåé ðàííåãî âîçðàñòà. Ïðè ýòîì ñíèæàåòñÿ òîíóñ êèøêè è áðþøíîé ñòåíêè, çàìåäëÿåòñÿ äâèãàòåëüíàÿ ôóíêöèÿ êèøêè.Òàêèå çàïîðû ìîãóò áûòü ïðè ýíäîêðèííîé ïàòîëîãèè, ðàõèòå, ãèïîòðîôèè. Óñóãóáëÿþòñÿ ãèïîòîíè÷åñêèå çàïîðû ïðè ìàëîïîäâèæíîì îáðàçå æèçíè.
Ïðè ãèïîòîíè÷åñêèõ çàïîðàõ îòìå÷àåòñÿ íåðåãóëÿðíîå îòõîæäåíèå îáúåìèñòûõ êàëîâûõ ìàññ ïîñëå èñêóññòâåííî âûçâàííîé äåôåêàöèè. Èñïðàæíåíèÿ ïðåäñòàâëÿþò ãóñòóþ êàøèöèåîáðàçíóþ ìàññó, âûäåëÿþåìóþ ÷åðåç 1-2 äíÿ, îáû÷íî ñêàïëèâàåòñÿ áîëüøîå êîëè÷åñòâî ãàçîâ, âîçíèêàåò ìåòåîðèçì.
— óñëîâíî-ðåôëåêòîðíûå çàïîðû ó äåòåé âîçíèêàþò ïðè ïîäàâëåíèè åñòåñòâåííîãî ïîçûâà íà äåôåêàöèþ.
Íåò âðåìåíè ñõîäèòü â òóàëåò, íåïðèÿçíü ÷óæèõ òóàëåòîâ è äð. ôàêòîðû ìîãóò ñòàòü ïðè÷èíîé ïîäàëåíèÿ ïîçûâîâ íà äåôåêàöèþ.  ñâîþ î÷åðåäü, ÷óâñòâèòåëüíûå íåðâíûå îêîí÷àíèÿ, ðàñïîëîæåííûå íà âûõîäå èç êèøå÷íèêà, ðåàãèðóþò íà äëèòåëüíîå äàâëåíèå êàëîâûõ ìàññ ïðèâûêàíèåì ê ðåäêîìó îïîðîæíåíèþ. Ïîäàâëåíèå ïîçûâîâ ê äåôèêàöèè ìîæåò íàáëþäàòüñÿ è ó äåòåé ñ ìèíèìàëüíîé ìîçãîâîé äèñôóíêöèåé, âîçíèêàþùåé êàê ïîñëåäñòâèå ïåðåíåñåííîé ïåðèíàòàëüíîé ýíöåôàëîïàòèè.
Îðãàíè÷åñêèå çàïîðû — ýòî ñëåäñòâèå âðîæäåííûõ àíîìàëèé ðàçâèòèÿ êèøå÷íèêà:
- áîëåçíü Ãèðøïðóíãà,
- äîëèõîñèãìà,
- ìåãàäîëèõîñèãìà,
- ïåðâè÷íûé ìåãàðåêòóì,
- ñâèùåâûå ôîðìû àòðåçèè ïðÿìîé êèøêè,
- âðîæäåííîå ñóæåíèå àíàëüíîãî îòâåðñòèÿ,
- òðåùèíû çàäíåãî ïðîõîäà,
- õðîíè÷åñêîå âîñïàëåíèå â òîëñòîé êèøêå,
- âðîæäåííûé ïèëîðîñòåíîç.
Ëå÷åíèå çàïîðîâ ó äåòåé
Ïðåæäå ÷åì äàâàòü ðåáåíêó ñëàáèòåëüíûå ñðåäñòâà èëè äåëàòü êëèçìû, ïîïðîáóéòå
âîñïîëüçîâàòüñÿ ñëåäóþùèìè ïðîñòûìè ðåêîìåíäàöèÿìè.
— Óâåëè÷üòå êîëè÷åñòâî ïîòðåáëÿåìîé ðåáåíêîì æèäêîñòè äî 1,5-2 ë â äåíü. Óòðîì íàòîùàê äàâàéòå ðåáåíêó
ñòàêàí ïðîõëàäíîé âîäû ñ 1 ÷.ë. ìåäà.
— Äàâàéòå ðåáåíêó áîëüøå ôðóêòîâ è îâîùåé, ñîäåðæàùèõ öåëëþëîçó (êàïóñòà, ìîðêîâü, êàáà÷êè), ãåìèöåëëþëîçó (áîáîâûå)
, ïåêòèí (ÿáëîêè, ñëèâû, ÷åðíàÿ è êðàñíàÿ ñìîðîäèíà, ñâåêëà).
— Íàòîùàê óòðîì âûïèòü 1/41,5 ñòàêàíà ìèíåðàëüíîé âîäû ñ íåáîëüøèì êîëè÷åñòâîì ãàçà («Åññåíòóêè 4»,
«Åññåíòóêè 17», «Ñëàâÿíîâñêàÿ», «Äîíàò Mg»),
— Èçìåíèòå îáðàç æèçíè ðåáåíêà, óâåëè÷üòå ôèçè÷åñêóþ íàãðóçêó (ëå÷åáíàÿ ôèçêóëüòóðà, çàíÿòèÿ ñïîðòîì, ïðîãóëêè, ïîäâèæíûå èãðû è äð.).
— Ôîðìèðóéòå óñëîâíûé ðåôëåêñ íà äåôåêàöèþ ó ðåáåíêà â îäíî è òî æå âðåìÿ. Îïòèìàëüíûì âðåìåíåì äëÿ äåôåêàöèè ÿâëÿåòñÿ âðåìÿ ïîñëå çàâòðàêà, êîãäà ìàêñèìàëüíî âûðàæåí æåëóäî÷íî-êèøå÷íûé ðåôëåêñ. Ïîýòîìó ðåáåíêà óòðîì íàäî áóäèòü ñ ó÷åòîì âðåìåíè íà íåòîðîïëèâîå ïîñåùåíèå òóàëåòà ïîñëå çàâòðàêà.
 áîëüøèíñòâå ñëó÷àåâ ïðèìåíåíèå òîëüêî ýòèõ ðåêîìåíäàöèé íîðìàëèçóåò ìîòîðèêó òîëñòîé êèøêè ðåáåíêà.
Åñëè ñîáëþäåíèå ýòèõ ðåêîìåíäàöèé íå äàëî æåëàåìîãî ýôôåêòà, ïðèñòóïàþò ê áîëåå àêòèâíûì ìåðàì.
— Èç ïèòàíèÿ äåòåé íàäî èñêëþ÷èòü ìàííóþ êàøó, ðèñ, ñëèçèñòûå ñóïû, êîôå, êðåïêèé ÷àé, øîêîëàä, êàêàî, ãðàíàòû, ÷åðíèêó, ãðóøè, áåëûé õëåá, ïèðîãè, áëèíû, ïå÷åíüå, ìàêàðîíû.
—  ïèòàíèå äåòåé íåîáõîäèìî ââåñòè ïðîäóêòû, ðàçäðàæàþùèå êèøå÷íèê. Ýòî- ÷åðíûé õëåá, êàïóñòà, ïîìèäîðû, îãóðöû,
ìîðêîâü, ñâåêëà, êàáà÷êè, øïèíàò, áîáîâûå, àïåëüñèíû, èíæèð, ôèíèêè, îðåõè, ÿáëîêè, ÷åðíîñëèâ, äûíè, ïåðñèêè, òûêâà, âèíîãðàä. Óìåðåííî ðàçäðàæàþò êèøå÷íèê ñâåæèé êåôèð, ëèìîíàä, êâàñ, ìåä, ñëèâî÷íîå ìàñëî, ðàñòèòåëüíûå æèðû, øïðîòû.
— Öåëåñîîáðàçíî äîáàâëÿòü äåòÿì â ïåðâûå èëè âòîðûå áëþäà îòðóáè («Ôèáðîìåä» è äð.) ïî 1-3 ÷àéíûå ëîæêè (äîçó ïîäáèðàþò èíäèâèäóàëüíî äî ïîëó÷åíèÿ îïòèìàëüíîãî ýôôåêòà).
— Ïðè ñîñòàâëåíèè ðàöèîíà ïèòàíèÿ íåîáõîäèìî ó÷èòûâàòü «êèñëûå» è «ùåëî÷íûå» ñâîéñòâà ïðîäóêòîâ. Èõ ñîîòíîøåíèå äîëæíî áûòü ïðèìåðíî ðàâíûì.«Êèñëûìè» ïðîäóêòàìè ÿâëÿþòñÿ ïîñòàâùèêè êèñëîò: ìÿñî, ðûáà, ñûð, òâîðîã, áîáîâûå è «ïîæèðàòåëè ùåëî÷åé» (ùåëî÷íûå âåùåñòâà òðàòÿòñÿ äëÿ èõ ðàñùåïëåíèÿ): ñàõàð, øîêîëàä, ìîðîæåíîå, êîíôåòû, áóëêà, ìàêàðîíû, êîíäèòåðñêèå èçäåëèÿ, æèðû, ðàñòèòåëüíûå ìàñëà.
«Ùåëî÷íûìè» ïðîäóêòàìè ÿâëÿþòñÿ êàðòîôåëü, ìîëîêî, ñëèâêè, îâîùè, ôðóêòû, çåëåíü, öåëüíûå çëàêè, ÿè÷íûé æåëòîê, îðåõè.
Ñëèâî÷íîå ìàñëî è ðàñòèòåëüíûå ìàñëà õîëîäíîãî ïðåññîâàíèÿ íåéòðàëüíû.
Ëó÷øèì çàâòðàêîì ÿâëÿþòñÿ ìþñëè èç ñûðîãî çåðíà ñ ìîëîêîì è ôðóêòàìè, ëîìòèê õëåáà èç çåðíà ãðóáîãî ïîìîëà ñ ìàñëîì, òðàâÿíîé èëè íåêðåïêèé ÷åðíûé ÷àé.
×åãî íå íóæíî äåëàòü ïðè õðîíè÷åñêèõ çàïîðàõ ó äåòåé
Íå ñëåäóåò ïðèáåãàòü ê îáû÷íûì ñëàáèòåëüíûì ñðåäñòâàì. Êèøå÷íèê áûñòðî ïðèâûêàåò ê íèì, è òîãäà äëÿ äîñòèæåíèÿ ðåçóëüòàòà òðåáóåòñÿ åùå áîëüøå ñëàáèòåëüíîãî. Åñòåñòâåííóþ æå ðåãóëÿöèþ ôóíêöèè êèøå÷íèêà ñëàáèòåëüíûå ñðåäñòâà âîññòàíîâèòü íå ìîãóò. Ýòî îòíîñèòñÿ, êàê ê ñèíòåòè÷åñêèì ñðåäñòâàì, òàê è ñðåäñòâàì ðàñòèòåëüíîãî ïðîèñõîæäåíèÿ, íàïðèìåð, ÷àè ñ ñåííîé. Ê íèì ïðè äëèòåëüíîì ïðèåìå òîæå ðàçâèâàåòñÿ ïðèâûêàíèå. Åñòü åùå îäíî íåãàòèâíîå ñâîéñòâî ñëàáèòåëüíûõ ñðåäñòâ: ïðè äëèòåëüíîì èñïîëüçîâàíèè îíè âûçûâàþò çíà÷èòåëüíóþ ïîòåðþ ìèíåðàëüíûõ ñîëåé. Ïîâûøåííîå âûâåäåíèå íàòðèÿ èç îðãàíèçìà ìîæåò ïðèâåñòè ê ðàçâèòèþ áîëåçíåé ïî÷åê,
ñåðäöà, ïå÷åíè. Ïîòåðÿ êàëèÿ óñóãóáëÿåò çàïîðû, à êàëüöèÿ âûçûâàåò îñòåîïîðîç.
×òî íóæíî äåëàòü ïðè ãèïîòîíè÷åñêèõ çàïîðàõ ó äåòåé
Äëÿ ðàçìÿã÷åíèÿ êàëîâûõ ìàññ äåòÿì ïåðâîãî ïîëóãîäèÿ æèçíè äàþò 20-30 %-íûé ñàõàðíûé ñèðîï ïî 1-2 ÷àéíûå ëîæêè ïåðåä êàæäûì êîðìëåíèåì.
Óâåëè÷èòü â 2-3 ðàçà ïðîòèâ îáû÷íîãî ïîòðåáëåíèå ôðóêòîâûõ è îâîùíûõ ñîêîâ. C 4-ìåñÿ÷íîãî âîçðàñòà ââîäÿò îâîùíûå ïþðå, ñ
5-6 ìåñÿöåâ êàøè.
Óòðîì íàòîùàê è ïåðåä ñíîì ðåêîìåíäóþòñÿ ðàçíîîáðàçíûå, óìåðåííî îõëàæäåííûå ñûðûå ôðóêòîâûå è ÿãîäíûå ñîêè. Âîçáóæäàþò ïåðèñòàëüòèêó êèøå÷íèêà ìåä, âàðåíüå, âèíîãðàäíûé è ìîðêîâíûé ñîêè. Äåòÿì áîëåå ñòàðøåãî âîçðàñòà ðåêîìåíäóþòñÿ õîðîøî âûïå÷åííûé ÷åðíûé õëåá, õëåá èç ìóêè ãðóáîãî ïîìîëà, õëåá ñ îòðóáÿìè, êàïóñòà, ñâåêëà, ìîðêîâü, âèíåãðåòû, ôðóêòû, âèíîãðàä, ÷åðíîñëèâ, êóðàãà, àðáóçû. Îñîáåííî óñèëèâàþò ïåðèñòàëüòèêó êèøå÷íèêà êâàøåíûå, ñîëåíûå, ìàðèíîâàííûå îâîùè è ôðóêòû. Ïîëåçíû ñâåæèå êèñëîìîëî÷íûå ïðîäóêòû.
Íåîáõîäèìî ïðèíèìàòü ïèùó, áîãàòóþ ïèùåâûìè âîëîêíàìè, è îïîðîæíÿòü êèøå÷íèê â îïðåäåëåííîå âðåìÿ, ëó÷øå ïîñëå çàâòðàêà.
Íå ñëàáèòåëüíûìè â ñòðîãîì ñìûñëå ñëîâà, íî õîðîøèìè ñðåäñòâàìè äëÿ íàëàæèâàíèÿ ðåãóëÿðíîãî ñòóëà ÿâëÿþòñÿ ñîäåðæàùèå êëåò÷àòêó íàáóõàþùèå âåùåñòâà, òàêèå êàê ëüíÿíîå ñåìÿ, ñåìÿ ïîäîðîæíèêà, ïøåíè÷íûå îòðóáè. Ïîïàäàÿ â êèøå÷íèê, îíè íå
ó÷àñòâóþò â ïðîöåññå îáìåíà âåùåñòâ, à äîñòèãàþò ïðÿìîé êèøêè ïî÷òè áåç èçìåíåíèé. Çà ñ÷åò âîäû, ñîäåðæàùåéñÿ â ïèùåâîé êàøèöå, îíè íàáóõàþò â êèøå÷íèêå, óâåëè÷èâàÿ îáúåì åãî ñîäåðæèìîãî. Ïîâûñèâøèéñÿ îáúåì êàëîâûõ ìàññ ñèëüíåå ðàñòÿãèâàåò ñòåíêó êèøå÷íèêà è ïîáóæäàåò åãî ìûøöû àêòèâèçèðîâàòü ñâîþ äåÿòåëüíîñòü. Ïîìíèòå, ÷òî ïðè èñïîëüçîâàíèè íàáóõàþùèõ ñðåäñòâ ñëåäóåò äàâàòü ðåáåíêó ïèòü áîëüøå æèäêîñòè, è ïðîòèâíîì ñëó÷àå çàïîð ìîæåò òîëüêî óñóãóáèòüñÿ.
Áåçâðåäíóþ ïîìîùü ïðè çàïîðå ìîæåò îêàçàòü ìîëî÷íûé ñàõàð, êîòîðûé ñîäåðæèòñÿ â ìîëîêå è êèñëîìîëî÷íûõ ïðîäóêòàõ. Ìîëî÷íûé ñàõàð â íåèçìåíåííîì âèäå äîñòèãàåò íèæíåãî îòäåëà êèøå÷íèêà, ãäå áàêòåðèè ìèêðîôëîðû ïðåâðàùàþò åãî â ìîëî÷íóþ êèñëîòó, êîòîðàÿ îêàçûâàåò ñèëüíîå ñëàáèòåëüíîå äåéñòâèå è ïîëîæèòåëüíî âëèÿåò íà êèøå÷íóþ ôëîðó. Ïðè ñòîéêèõ çàïîðàõ ìîëî÷íûé ñàõàð ìîæíî ïðèíèìàòü â ïîðîøêå êàê äîïîëíåíèå ê îáû÷íîé ïèùå èëè â âèäå ïðåïàðàòîâ (ëàêòóëîçà, äþôàëàê).
Òî÷å÷íûé ìàññàæ ó äåòåé ïðè çàïîðå.
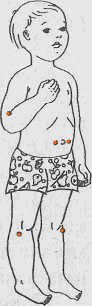 Ðåêîìåíäóåìûå òî÷êè ðàñïîëîæåíû:
Ðåêîìåíäóåìûå òî÷êè ðàñïîëîæåíû:
1 íà âåðøèíå ëîêòåâîé ñêëàäêè ñ íàðóæíîé ñòîðîíû ïðè ìàêñèìàëüíî ñîãíóòîé â ëîêòåâîì ñóñòàâå ðóêå;
2 êíèçó è êíàðóæè îò êîëåííîé ÷àøå÷êè, íà øèðèíó óêàçàòåëüíîãî ïàëüöà êíàðóæè îò íà÷àëà áóãðèñòîñòè
áîëüøåáåðöîâîé êîñòè;
3 íà æèâîòå, ïî áîêàì îò ïóïêà, íà øèðèíó äâóõ ïàëüöåâ îò ñðåäíåé ëèíèè æèâîòà.
Ìàññàæ ïðîâîäèòñÿ òîðìîçíûì ìåòîäîì, ïðèåìîì ðàñòèðàíèÿ.
Ïîëåçíî êàòàíèå íà íàäóâíîì ìÿ÷å æèâîòîì âíèç. Äåòÿì ñòàðøåãî âîçðàñòà íåîáõîäèìû ëå÷åáíàÿ ôèçêóëüòóðà, çàíÿòèÿ ñïîðòîì, ïðîãóëêè íà ñâåæåì âîçäóõå, ïîäâèæíûå èãðû.
Åñëè ïåðå÷èñëåííûå ìåðû íåäîñòàòî÷íû, òî ïðè ãèïîìîòîðíîé äèñêèíåçèè òîëñòîé êèøêè âðà÷ ìîæåò íàçíà÷èòü íåîáõîäèìîå ëå÷åíèå.
×òî íóæíî äåëàòü ïðè ãèïåðòîíè÷åñêèõ (ñïàñòè÷åñêèõ) çàïîðàõ
Äåòÿì ðàííåãî âîçðàñòà äàþò îâñÿíóþ êàøó, êåôèð, óêðîïíóþ âîäó.
Äåòÿì ñòàðøåãî âîçðàñòà â ìåíþ ââîäÿò êèñëîìîëî÷íûå ïðîäóêòû, ÿéöà, áåëûé õëåá, ìÿñî, ñîêè (ìîðêîâíûé, àáðèêîñîâûé, ÿáëî÷íûé, àïåëüñèíîâûé, âèøíåâûé).
Ñëåäóåò îãðàíè÷èòü ïðîäóêòû ñ áîëüøèì ñîäåðæàíèåì êëåò÷àòêè.
Ïîêàçàíû óñïîêàèâàþùèå ïðîöåäóðû è ñðåäñòâà (òåïëûå âàííû, òåïëûé äóø, ãðåëêè, íàñòîéêà âàëåðèàíû).
Ïðè îòñóòñòâèè ýôôåêòà îò âûøåóêàçàííûõ ñðåäñòâ ïîïðîáóéòå äàâàòü ðåáåíêó êàðòîôåëüíûé ñîê
ïî 1/4-1/2 ñòàêàíà.
 òÿæåëûõ ñëó÷àÿõ èíîãäà ìîæíî ïðèìåíÿòü îòâàð ðåâåíÿ, ñåííû èëè àëåêñàíäðèéñêîãî ëèñòà.
Î÷èñòèòåëüíûå êëèçìû ìîæíî ïðèìåíÿòü òîëüêî ïðè íàëè÷èè ñèìïòîìîâ êàëîâîé èíòîêñèêàöèè â ñëó÷àå îòñóòñòâèÿ ýôôåêòà îò ïðèìåíåíèÿ ïåðå÷èñëåííûõ âûøå ñðåäñòâ.
Óñòðàíåíèå áîëåçíåííîñòè ïðè äåôåêàöèè, âåäóùåé ê ñòðàõó è ïîäàâëåíèþ ïîçûâîâ, âàæíàÿ çàäà÷à ëå÷åíèÿ ñïàñòè÷åñêèõ è óñëîâíî-ðåôëåêòîðíûõ çàïîðîâ. Ñ ýòîé öåëüþ â íà÷àëå ëå÷åíèÿ ìîæíî êàêîå-òî âðåìÿ èñïîëüçîâàòü êëèçìû â îïðåäåëåííîå âðåìÿ (óòðîì ïîñëå çàâòðàêà), çàòåì ìîæíî ïðîâåñòè êóðñ ëå÷åíèÿ ñ ïðèìåíåíèåì ðåêòàëüíûõ ñâå÷åé ñ ïðîòèâîâîñïàëèòåëüíûì, àíòèñïàñòè÷åñêèì, îáåçáîëèâàþùèì è çàæèâëÿþùèì (ïðè òðåùèíàõ çàäíåãî ïðîõîäà) äåéñòâèåì (àíóçîë, áåòèîë, ñâå÷è ñ àíåñòåçèíîì, ìåòèëóðàöèëîì, îáëåïèõîâûì ìàñëîì è äð.).
Åñëè ìåðîïðèÿòèÿ ïî èçìåíåíèþ îáðàçà æèçíè è ïèòàíèÿ íå äàþò æåëàåìîãî ðåçóëüòàòà, îáðàòèòåñü ê âðà÷ó. Åñëè â òå÷åíèå ìåñÿöà êîíñåðâàòèâíîå ëå÷åíèå çàïîðà íå äàåò ðåçóëüòàòà, òî ðåáåíêà íàäî îáñëåäîâàòü â óñëîâèÿõ ñòàöèîíàðà äëÿ èñêëþ÷åíèÿ îðãàíè÷åñêîé ïðèðîäû çàïîðà (äîëèõîñèãìà, äîëèõîêîëîí, ìåãàêîëîí, áîëåçíü Ãèðøèðóíãà è äð.). Ïðè âûÿâëåíèè îðãàíè÷åñêîé ïðèðîäû çàïîðà íåîáõîäèìî âñåìè âîçìîæíûìè êîíñåðâàòèâíûìè ìåòîäàìè ñòàðàòüñÿ íîðìàëèçîâàòü ôóíêöèþ êèøå÷íèêà.
Ïîêàçàíèÿìè ê îïåðàòèâíîìó ëå÷åíèþ ÿâëÿþòñÿ:
— óïîðíûå çàïîðû;
— áîëè â æèâîòå;
— íàðóøåíèÿ ôóíêöèîíàëüíîãî ñîñòîÿíèÿ òîëñòîé êèøêè;
— õðîíè÷åñêàÿ êèøå÷íàÿ èíòîêñèêàöèÿ;
— áåçóñïåøíîñòü êîíñåðâàòèâíîãî ëå÷åíèÿ â òå÷åíèå 0,5-1 ãîäà.
Îïòèìàëüíûì äëÿ îïåðàöèè ÿâëÿåòñÿ âîçðàñò 5-6 ëåò.’
Ôèòîòåðàïèÿ ïðè çàïîðàõ
Êîëè÷åñòâî ðàñòèòåëüíîãî ñûðüÿ â ñáîðàõ óêàçàíî â âåñîâûõ ÷àñòÿõ. Ïðèâåäåííûå äîçèðîâêè ðàññ÷èòàíû íà äåòåé â âîçðàñòå 10-14 ëåò. Ìëàäøèì äåòÿì äîçó óìåíüøàþò â ñîîòâåòñòâèè ñ âîçðàñòîì.
Ñáîð 1
Êðàïèâà äâóäîìíàÿ (ëèñòüÿ) 7, êðóøèíà ëîìêàÿ (êîðà) 10, òûñÿ÷åëèñòíèê (òðàâà) 3.
Ñáîð 2
Àíèñ îáûêíîâåííûé (ïëîäû) 2, ñîëîäêà ãîëàÿ (êîðíè) 2, æîñòåð (ÿãîäû) 5, êðóøèíà (êîðà) 5, ñåííà (ëèñòüÿ) 6.
Ñáîð 3
Âàõòà òðåõëèñòíàÿ (ëèñòüÿ) 4, òûñÿ÷åëèñòíèê (òðàâà) 4, êðóøèíà ëîìêàÿ (êîðà) 10, òìèí (ïëîäû) 2.
Ñáîð 4
Áóçèíà (öâåòêè) 1, æîñòåð (ïëîäû) 1.
Âñå ýòè ñáîðû ãîòîâÿò è ïðèíèìàþò îäèíàêîâî: 1 ñò. ë. ñìåñè çàëèòü 1 ñòàêàíîì êèïÿòêà, íàñòîÿòm 45 ìèíóò. Ïðèíèìàòü íà íî÷ü ïî 50-100 ìë.
Ïðè çàïîðàõ ðåêîìåíäóåòñÿ òàêæå íàñòîé êîðíåé îäóâàí÷èêà: 2 ÷àéíûå ëîæêè ñóõèõ èçìåëü÷åííûõ êîðíåé çàëèòü ñòàêàíîì êèïÿ÷åíîé õîëîäíîé âîäû, íàñòîÿòü â òå÷åíèå 8 ÷àñîâ. Ïèòü ïî 50 ìë 4 ðàçà â äåíü ïåðåä åäîé.
 êà÷åñòâå ìÿãêîãî ñëàáèòåëüíîãî ìîæíî ïðèíèìàòü ïîðîøîê èç êîðíÿ ðåâåíÿ (0,2-2 ã).
Âîò åùå îäèí ðåöåïò ëåêàðñòâà îò çàïîðà, îò êîòîðîãî íå îòêàæåòñÿ íè îäèí ðåáåíîê: êóðàãà, èíæèð, ãðåöêèå îðåõè, àëîý ïî ÷àñòè, ëèìîí èëè àïåëüñèí 1 øòóêà. Ñìîëîòü íà ìÿñîðóáêå, äîáàâèòü 1 ÷àñòü ìåäà,ïåðåìåøàòü. Õðàíèòü â õîëîäèëüíèêå, ïðèíèìàòü ïî 1-2 ÷àéíûå ëîæêè äî åäû.
Èñïîëüçîâàëàñü ëèòåðàòóðà
1. Çäîðîâüå âàøåãî ðåáåíêà. Íîâåéøèé ñïðàâî÷íèê./Ïîä ðåê. Â.À.Àëåêñàíäðîâîé.Èçâ-âî Ýêñìî, 2003 ã.
2. Â.Ô. Ïðèâîðîòñêèé, Í.Å. Ëóïïîâà. Ñîâðåìåííûå ïîäõîäû ê ëå÷åíèþ ôóíêöèîíàëüíûõ çàïîðîâ ó äåòåé // ÐÆÃÃÊ. 2009. Ò.19. ¹1. Ñ.5965.
Ïîíðàâèëàñü ñòàòüÿ? Ïîäåëèñü ññûëêîé
 Àäìèíèñòðàöèÿ ñàéòà med39.ru íå äàåò îöåíêó ðåêîìåíäàöèÿì è îòçûâàì î ëå÷åíèè, ïðåïàðàòàõ è ñïåöèàëèñòàõ. Ïîìíèòå, ÷òî äèñêóññèÿ âåäåòñÿ íå òîëüêî âðà÷àìè, íî è îáû÷íûìè ÷èòàòåëÿìè,
Àäìèíèñòðàöèÿ ñàéòà med39.ru íå äàåò îöåíêó ðåêîìåíäàöèÿì è îòçûâàì î ëå÷åíèè, ïðåïàðàòàõ è ñïåöèàëèñòàõ. Ïîìíèòå, ÷òî äèñêóññèÿ âåäåòñÿ íå òîëüêî âðà÷àìè, íî è îáû÷íûìè ÷èòàòåëÿìè,
ïîýòîìó íåêîòîðûå ñîâåòû ìîãóò áûòü îïàñíû äëÿ âàøåãî çäîðîâüÿ. Ïåðåä ëþáûì ëå÷åíèåì èëè ïðèåìîì ëåêàðñòâåííûõ ñðåäñòâ ðåêîìåíäóåì îáðàòèòüñÿ ê ñïåöèàëèñòàì!
 ÊOÌÌÅÍÒÀÐÈÈ
ÊOÌÌÅÍÒÀÐÈÈ
Masha
/ 2014-02-25
Zdravstvuyte. Spasibo za informaciyu. Vi upomyanuli kartofelniy sok. Kogda nujno davat i v kakoy dozirovke e
nelli / 2015-09-24
napisano 14- 12 stakana soka.Ya vot tozhe smotryu dlya rebenochka.Boitsya kakat,tak popochku bolno
Natalya
/ 2016-10-18
Íàðîäíûå ñðåäñòâà õîðîøè è áåçâðåäíû, îñîáåííî êîãäà ïîìîãàþò. Íàì âîò íè÷åãî íå ïîìîãàëî, ñ ìåñÿöåâ ñåìè ñòàëè çàïîðàìè ìó÷èòüñÿ. Íåâûíîñèìî ñìîòðåòü, òàêîé êðîõà ìó÷àåòñÿ: ñûí ñèäåë íà ãîðøêå ïî ïîë÷àñà ñ èãðóøêàìè, ñî ñëåçàìè, ïîêðàñíååò, áåäíûé, à ðåçóëüòàò — íîëü. Òóò íå äî áàáóøêèíûõ ñðåäñòâ Íàì òîãäà çäîðîâî ïîìîãëè ïðîñòûå ãëèöåðèíîâûå ñâå÷è Ãëèöåëàêñ, î÷åíü âûðó÷àëè.
Íèíà
/ 2016-11-03
Åñëè ó ìîåãî ðåáåíêà çàïîð, òî ÿ ââîæó îáèëüíîå ïèòü¸ â ðàöèîí. Íó à åñëè è ýòî íå ïîìîãàåò, îáðàùàþñü ê âåðíîìó ïîìîùíèêó — ê ãëèöåëàêñó. Îí óæå ÷åðåç 20 ìèíóò ïîçâîëÿåò ñûíó íàêîíåö ñõîäèòü â òóàëåò.
Âàëÿ Ïîòàïîâà
/ 2016-11-15
Íàì óêðîïíàÿ âîäè÷êà íå ïîìîãàëà, áðàëè ãëèöåðèíîâûå ñâå÷êè ãëèöåëàêñ, çàïîðû áûëè êîãäà ñ ãðóäíîãî âñêàðìëèâàíèÿ ïåðåøëè íà èñêóññòâåííîå â 4 ìåñÿöà, òîãäà ñèëüíûå çàïîðû áûëè, íî ñâå÷êè ñïàñàëè.
Источник
Последнее обновление статьи: 27.03.2019 г.
Причины запора у младенцев, детей до 7 лет
В силу анатомо-физиологического несовершенства пищеварительной системы и влияния многочисленных факторов риска, единая причина болезни не установлена. Запор у ребенка – комплексное, полиэтиологическое заболевание, имеющее индивидуальные механизмы развития и проявления. Воздействие факторов риска и ряд других обстоятельств приводят к замедлению пропульсивной деятельности кишечника, скоплению плотных масс в дистальных отделах, возникновению характерных симптомов патологии.
Основные предрасполагающие факторы
| Пренатальные | Интранатальные | Постнатальные |
|
|
|
Доминирующие причины запора
Алиментарные причины
К ним относят следующие факторы:
- нутритивные нарушения и беспорядочное вскармливание;
- недооценка индивидуального пищевого пристрастия младенца, частая смена смесей;
- насильственное и избыточное кормление («до последней капли»);
- введение в рацион питания продуктов, которые ребёнок данного возраста не может адекватно переварить;
- раннее введение прикормов и переход на твёрдую пищу;
- избирательное питание (дефицит в рационе пищевых волокон, нарушение баланса между пищевыми ингредиентами);
- нарушенный стереотип питания (беспорядочное и эпизодичное питание).
Социально-психологические причины
В их число входят следующие факторы:
- низкая двигательная активность, тугое пеленание, использование подгузников с тугими лямками и т. д.;
- синдром «боязни горшка»;
- педагогические ошибки в воспитании;
- психологическая подавленность, повышенная стеснительность;
- несформированный стереотип дефекации;
- низкая стрессоустойчивость и лабильность характера ребёнка.
Патологические состояния организма
Сюда относят следующее:
- органические заболевания кишечника (болезнь Гиршпрунга, долихоколон и долихосигма (удлинение отделов кишечника), трещины анального отверстия, геморрой;
- дефицит железа;
- рахит;
- неврологические заболевания (миопатии, парезы, параличи различного генеза);
- у девочек воспалительные процессы внутренних половых органов;
- эндокринные и обменные заболевания (сахарный диабет, гипотиреоз, муковисцидоз).
Использование определённых групп медикаментов
К ним можно отнести:
- кодеин и его производные;
- седативные средства (Фенобарбитал, антидепрессанты, производные фенотиазина,);
- Лоперамид;
- энтеросорбенты;
- антациды и т. д.
Виды запора
Острый
Этот тип носит временный характер. Запор у ребёнка возникает нечасто, длится всего несколько дней.
Он может быть вызван изменением в диете или режиме дня, путешествиями, отсутствием физических упражнений, болезнями или применением лекарства.
Облегчить состояние ребёнка при остром запоре можно безрецептурными слабительными, упражнениями или диетой с высоким содержанием клетчатки.
Хронический
Запоры у детей длятся более трёх месяцев, а иногда и продолжаются в течение многих лет. Расстройство нарушает повседневную жизнь ребёнка. Оно не проходит без изменения диеты и физических нагрузок, требует применение медицинских препаратов, отпускаемых по рецепту врача.
Функциональный
Функциональный (идиопатический) запор подразумевает, что не существует идентифицируемого причинного органического состояния.
Данный тип расстройства обычно начинается после неонатального периода. Почти всегда есть намеренное или подсознательное удержание стула. Острая форма часто предшествует хроническому течению. Стул становится твёрдым, меньшим по объёму и труднопроходимым, что приводит к раздражению в анальном отверстии и появлению трещин.
У детей до 3 лет принудительное или слишком раннее приучение к горшку может инициировать задержку стула. У старших детей стойкий запор может развиться когда ребёнок находиться в ситуации, не позволяющей опорожнить кишечник, например, в школе.
Поскольку акт дефекации становится болезненным, возникает добровольное удержание фекалий, чтобы избежать боли. Далее позыв к дефекации исчезает, поскольку прямая кишка вмещает всё содержимое. Этот порочный цикл постепенно усугубляется, так как увеличивается объём кала, который необходимо вывести.
Основные проявления
У грудных детей с задержкой акта дефекации видимые изменения минимальны. При длительной кишечной дисфункции возможно обнаружить увеличение размеров живота, обусловленное накоплением каловых масс в дистальных отделах ЖКТ. Дети жалуются на чувство неловкости, полноты и распирания в животе, в особенности в левой стороне.
При отхождении плотных и спаянных между собой фекальных масс у пациента в анальной области возникает резкая боль, что обусловлено появлением надрывов и трещин. Ребёнок в последующем не решается на акт дефекации, сопровождаемый болезненными ощущениями, начинает самопроизвольно задерживать опорожнение кишечника, вследствие возникает длительный запор, а порой теряется рефлекс на дефекацию.
Диагностика
Диагностику проводят в две стадии.
Первый этап
На первой стадии врач тщательно собирает и анализирует анамнез, уточняет факторы и соматические расстройства, способствующие формированию болезни, проводит физикальный осмотр.
Сбор анамнеза
Сбор анамнеза часто помогает отличить функциональный запор от болезни Гиршпрунга.
Особенно важно выяснить, когда у ребёнка впервые был стул после рождения. У большинства детей с болезнью Гиршпрунга возникают запоры сразу или вскоре после появления на свет. У более чем половины младенцев с этой патологией отсутствует меконий (первородные фекалии) в первые 36 часов жизни.
Также врач должен задать вопросы о специфических симптомах запора у ребёнка, о начале и их продолжительности, есть ли болезненность и кровотечение, ассоциированные с дефекацией.
У грудничков функциональный запор часто развивается из-за диетических изменений (например, смена грудного молока на смесь, добавление твёрдых продуктов в меню, замена смеси на цельное молоко).
У детей до 3 лет идиопатический запор возникает во время приучения к горшку. У ребёнка раннего и дошкольного возраста задержка стула может развиваться после пелёночного дерматита или обезвоживания.
У старших детей функциональный запор не редко развивается при поступлении в школу, потому что они отказываются опорожнить кишечник, пока находятся в школе.
Физикальный осмотр
Самой важной частью физикального осмотра является ректальное исследование. Врач должен его провести у любого ребёнка с хроническим запором, независимо от возраста, чтобы исключить основные анатомические аномалии, которые могут обуславливать запор, такие как:
- анальная атрезия (заращение отверстия) и уретроперинеальный свищ (полый канал на коже промежности);
- непроходимость кишечника (эффект калового завала);
- болезнь Гиршпрунга.
Также следует обратить внимание на размер анального канала, размер прямой кишки и наличие каких-либо внутриректальных масс. Если прямая кишка заполнения стулом, необходимо отметить его консистенцию.
Среди детей с болезнью Гиршпрунга прямая кишка, как правило, довольно мала и пуста. После обследования у младенца может возникнуть жидкий стул, поскольку функциональная обструкция временно ослаблена.
У ребёнка с функциональным запором прямая кишка, как правило, увеличена, а стул присутствует только за анальным краем.
Важно подтвердить наличие анального (кожного) рефлекса. Чтобы его вызвать, врач штифтом погладит кожу на промежности. В ответ на поглаживание внешний анальный сфинктер будет сжиматься. Отсутствие этого рефлекса может указывать на аномалию с периферическими сенсорными или двигательными нервами, или центральными связями, опосредующими рефлекс.
Второй этап
Второй этап обследования инструментальный. Его инициируют в том случае, если назначенная терапия не оказала достаточного эффекта, клиническая картина сохраняется, а врач сомневается в функциональном характере патологии, подозревая наличие аномалий дистального отдела ЖКТ, болезни Гиршпрунга. Применяют ректоромано- или колоноскопию и ирригографию.
Римские критерии
В соответствии с Римскими критериями II, функциональный запор диагностируют, если у пациента есть не менее двух из приведённых проявлений:
- отсутствие дефекации не менее 25 % обычного времени испражнения;
- запор продолжается не менее года без использования слабительных;
- потребность чрезмерного натуживания;
- стул комковатый или твёрдый;
- ощущение не полного опорожнения (этот критерий не может быть применим для детей грудного и раннего возраста);
- менее двух актов дефекации в неделю.
Если имеется только нерегулярная дефекация, а перечисленные критерии запора отсутствуют, диагностируется функциональная задержка стула.
У пациентов грудного возраста в большинстве случаев наблюдают функциональную задержку стула, а в раннем возрасте – чаще функциональный запор.
Как помочь ребёнку при запоре
Лечение запоров у детей – достаточно сложная и длительная задача.
Изменение рациона питания
Диетические изменения, такие как увеличение потребления жидкости и углеводов, обычно рекомендуются как часть лечения запоров.
Сбалансированная диета
Плохо абсорбируемые сахара (например, сорбит) встречаются во многих фруктовых соках (например, из чернослива, груши, яблока). Эти сахара увеличивают частоту стула. Если у ребёнка запор, рекомендуется соблюдать сбалансированную диету, включающую цельные зерна, фрукты, овощи и обильное потребление жидкостей.
Исключение коровьего молока
Следует исключить из рациона младенцев и детей раннего возраста белок коровьего молока в течение определённого периода времени, поскольку он усугубляет хронический запор.
Излишние или неэффективные диетические изменения
Не требуется переводить ребёнка на молочную смесь с низким содержанием железа. В нескольких исследованиях показано, что употребление богатых железом смесей не связано с развитием запора.
Также нет достоверных сведений, что применение пробиотиков эффективно при лечении запоров у взрослых и детей.
Увеличение двигательной активности
Для взрослых и детей ежедневные физические нагрузки помогут пищеварению и облегчат запор.
Регулярная двигательная активность благоприятствует быстрому движению пищи через толстую кишку и помогает мышцам кишечника сжиматься, перемещая отходы.
С другой стороны, отсутствие активности приводит к слабости кишечника, что затрудняет регулярное отхождение фекалий.
Для детей одно из лучших упражнений — это ходьба. Уделите 30 минут в день ходьбе, особенно после еды.
Плавание и езда на велосипеде на регулярной основе также будут полезны.
Медикаментозная терапия. Основные группы препаратов при лечении запоров у детей
Основой фармакологической терапии запора является использование достаточного количества слабительного для достижения желаемого эффекта. Непрерывное применение слабительных препаратов может потребоваться в течение нескольких месяцев, пока не исчезнет связь между актом дефекации и болью.
Осмотические слабительные:
- полиэтиленгликоль;
- гидроксид магния;
- лактулоза;
- сорбитол;
- цитрат магния;
- фосфат натрия.
Препараты способствуют притягиванию воды из клеток, что приводит к расширению кишечника и усилению его перистальтики.
Слабительные со стимулирующим эффектом:
- Сеннозид;
- Бисакодил.
Препараты этой группы усиливают перистальтическую активность в желудочно-кишечном тракте. Большинство этих агентов также стимулируют выделение соли и воды в толстом кишечнике.
Смягчители стула:
- докузат натрия.
Препарат насыщает стул водой и жиром, способствуя его размягчению.
Народная медицина
Ранние исследования показывают, что ежедневное употребление травяного чая на основе фенхеля, аниса, бузины и сенны в течение 5 дней может уменьшить запор.
Семена фенхеля стимулируют движение мышц в пищеварительном тракте, что приводит к здоровому пищеварению и регулярным актам дефекации. Семена фенхеля также предотвращают образование газа у детей.
Применение очистительной клизмы при запоре у детей
В некоторых случаях можно использовать клизму, чтобы помочь устранить запор. Однако это следует делать только по рекомендациям врача.
К этому методу нельзя прибегать постоянно, так как регулярное применение клизмы может помешать мышцам кишечника правильно выполнять свою работу по выведению кала.
Также возможно развитие электролитного дисбаланса, что потребует дополнительного лечения.
Осложнения запора у детей
Серьёзные запоры могут привести к более тяжёлым состояниям, в том числе и к таким, как:
- ректальное кровотечение из-за постоянного напряжения для опорожнение кишечника;
- анальная трещина — небольшая рана в области заднего прохода;
- геморрой — увеличенные, воспалённые кровеносные сосуды вен в прямой кишке;
- каловый завал, когда сухой кал скапливается в анусе и прямой кишке, что приводит к обструкции.
Когда запор угрожает жизни пациента
Запор сам по себе не приводит к летальному исходу. Но при продолжительной задержке стула могут возникнуть определённые изменения, которые становятся причиной смерти.
Исследования показали, что пациенты с запором находятся в группе риска развития онкологических заболеваний. Пищеварительный тракт человека пропускает через себя тысячи канцерогенов.
При нерегулярном опорожнении кишечника эти химические соединения задерживаются в организме, что приводит к появлению атипичных клеток. У пациентов с запорами опухоль чаще обнаруживается в местах скопления кала – селезёночном и печёночном углу, сигмовидной и слепой кишке.
Профилактика запора у ребёнка
- Необходимо предлагать детям продукты с высоким содержанием клетчатки, такие как фрукты, овощи, фасоль, цельнозерновые хлопья и хлеб. Если ребёнок не привык к диете с высоким содержанием грубого волокна, то можно начать с добавления нескольких граммов клетчатки ежедневно в пищу, чтобы предотвратить появление газа и вздутие живота.
- Следует поощрять ребёнка пить много жидкости.
- Регулярная физическая активность стимулирует перистальтику кишечника.
- Посещение туалета должно быть для ребёнка комфортным. Можно предоставить малышу скамеечку для ног, чтобы у него было достаточно опоры для комфортного опорожнения кишечника.
- Важно напоминать ребёнку, чтобы он никогда не игнорировал позывы к акту дефекации.
Заключение
Запор может поражать людей в любой возрастной группе, и в конечном итоге это может привести к возникновению многих проблем, таких как геморрой, анальные трещины, каловый завал. Поэтому важно изменить привычки в еде, а также выпивать много жидкости, чтобы предотвратить это заболевание.
Источник
