Поносы запоры их виды
Нарушение
моторной функции кишечника
Формы
нарушения моторики кишечника разнообразны.
Крайними вариантами нарушений являются
диарея и запор (рис.7).
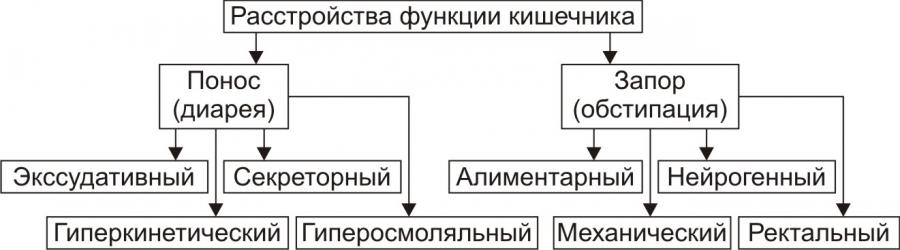
Рис.
7. Типовые формы нарушения моторной
функции кишечника и их разновидности.
•
Диарея.
Понос
(диарея, от гр. diarrheo
— истекаю) — учащенный (более 2–3 раз в
сутки) стул жидкой или кашицеобразной
консистенции, сочетающийся с усилением
моторики кишечника.
Основные
виды и механизмы возникновения.
Экссудативный:
результат избыточного образования
воспалительного экссудата слизистой
оболочкой кишечника (напр., при
инфекционных и неинфекционных энтеритах
и колитах).Секреторный:
следствие чрезмерной секреции жидкости
в просвет кишечника (напр., при холере,
вирусных энтероколитах).Гиперосмоляльный:
результат значительной гиперосмоляльности
кишечного содержимого (напр., при
нарушении всасывания компонентов
кишечного химуса при мальабсорбции
или передозировке солевых слабительных).Гиперкинетический:
следствие гиперсекреции и повышенной
перистальтики кишечника (напр., при
энтероколитах, синдроме раздражённой
кишки.
Последствия:
гипогидратация организма, вплоть до
эксикоза (крайняя степень гипогидратации
организма); гиповолемия и нередко —
артериальная гипотензия, нарушения
электролитного баланса и КЩР (различного
характера и выраженности в зависимости
от основного заболевания).
•
Обстипация.
Запор
(обстипация) — длительная задержка
стула или затруднение опорожнения
кишечника (до 3 сут и более). Наблюдается
у 25–30% людей в возрасте после 70 лет.
Основные
виды и механизмы возникновения.
Алиментарный
(малообъёмный).
Является результатом малого объёма
кишечного содержимого (напр., при
хроническом недоедании, малом потреблении
жидкости, недостатке овощей и фруктов
в пище, употреблении легкоусвояемой
пищи). Малый объём кишечного содержимого
и экскрементов недостаточен для
активации рефлекторного процесса
дефекации.Нейрогенный
(спастический и атонический запоры).
а)
Спастический запор.
Чрезмерное повышение вагальных
нейрогенных влияний на стенку кишечника
может привести к спазму её мускулатуры.
Это замедляет эвакуацию пищи и опорожнение
кишечника.
б)
Атонический запор.
Снижение нейроэффекторных воздействий
на мускулатуру кишечника вызывает его
гипотонию и задержку стула.
Ректальный.
Является следствием патологических
процессов в прямой кишке (например,
трещины или парапроктита), сопровождающихся
болью. Это подавляет рефлекс дефекации.Механический.
Результат механической задержки
эвакуации кишечного содержимого
(например, опухолью, рубцом).
Кишечная
непроходимость
– нарушение проходимости кишечника
вследствие механического препятствия
или нарушение его функций. Кишечная
непроходимость может быть врожденной
и приобретенной.
По
патогенезу:
Механическая
Динамическая
Тромбоэмболическая
Механическая
непроходимость обусловлена
механическим закрытием просвета кишки
опухолью, каловыми камнями, гельминтами,
инородными телами или сдавление кишок
извне опухолью, рубцом.
Виды:
Обтурационная
механическая непроходимость (просвет
кишки закрыт, но кровообращение в
кишечной стенке первоначально не
нарушено)Странгуляционная
механическая непроходимость (сдавливается
кишечная стенка и резко страдает ее
кровоснабжение)
Динамическая
непроходимость
возникает при спазме или параличе
кишечной мускулатуры.
Тромбоэмболическая
(гемостатическая) непроходимость
кишечника
возникает в результате нарушения
кровообращения в кишечной стенке при
тромбозе или параличе сосудов.
В
участке непроходимости развиваются
застойная гиперемия, паралич сосудов,
отек, воспаление и некроз. Под влиянием
болевых импульсов и сосудистых расстройств
резко снижается всасывание в кишечнике,
однако секреция кишечного сока
продолжается. Содержимое кишечника
растягивает его отделы, расположенные
выше места непроходимости, раздражает
рецепторы и вызывает упорную рвоту. В
результате развивается обезвоживание
организма, наступает сгущение крови. В
крови падает содержание хлоридов,
которые вместе с водой переходят в
брюшную полость, увеличивается содержание
аммиака, мочевины, индикана и других
продуктов гниения, усиленно образующихся
в кишечнике и всасывающихся в кровь.
Развивается тяжелая кишечная
аутоинтоксикация.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА!!!
Диарея (понос) – учащенный (более 2-3 раз в сутки) стул жидкий или кашеобразный консистенции, сочетающийся с усилением моторики кишечника.
Основные виды и механизмы возникновения.
1)Экссудативный – результат избыточного образования воспалительного экссудата слизистой оболочки кишечника ( при инфекционных и неинфекционных энтеритах и колитах)
2)Секреторный – следствие чрезмерной секреции жидкости в просвет кишечника (при холере, вирусных энтероколитах)
3)Гиперосмолярный – результат значительной гиперосмолярности содержимого (при нарушении всасывания компонентов кишечного химуса – мальабсорбции)
Последствия: гипогидрация организма, гиповолемия, артериальная гипотензия, нарушение электролитного баланса и КЩР.
Обстипация (запор) –длительная задержка стула или затруднение опорожнения кишечника (до 3 суток и более). Наблюдается у 25-30% людей в возрасте старше 70 лет.
Основные виды и механизмы возникновения.
1)Алиментарный (малообъемный) – является результатом малого объема кишечного содержимого (хроническое недоедание, малое потребление жидкости, недостаток овощей и фруктов, употребление легкоусвояемой пищи. Развивается из-за неправильного питания.
2)Нейрогенный – спастические и атонические запоры.
*Спастический запор – чрезмерное повышение вагальных нейрогенных влияний на стенку кишечника может привести к спазму её мускулатуры.
*Атонический запор – снижение нейроэффекторных воздействий на мускулатуру кишечника вызывает его гипотонию и задержку стула.
а) Ректальный – процесс сопровождается болью (трещины в прямой кишке).
б) Механический – задержка содержимого (опухоль).
3.Неврогенный запор (синдром “ленивой кишки”) – развивается, когда человек сам подавляет позывы к дефекации (при наличии геморроя или трещин в прямой кишке).
4.Гиподинамический запор – связан с малоподвижностью, чаще возникает при беременности у женщин, у пожилых людей, по причине болезни, предписывающей постельный режим.
5.Запор от воспалительных процессов в кишечнике, чаще всего это хронический колит или наличие воспаления толстой кишки.
6.Проктогенный запор – зависит от различных заболеваний прямой кишки или снижения её чувствительности. Механический запор встречается у больных с рубцовыми изменениями толстой кишки или патологии её развития, а также при наличии различных видов опухолей в толстой или прямой кишке.
7.Токсический запор – страдают от курения, причиной токсического запора могут быть гельминты, чьи продукты жизнедеятельности отравляют организм изнутри.
8.Эндокринный запор – возникает при нарушении в работе органов эндокринной системы (сахарный диабет, заболевания щитовидной и паращитовидной желез). Одной из самых распространенных причин является сниженная функция щитовидной железы (гипотиреоз).При гипотиреозе снижается моторная функция ЖКТ. Из-за недостаточного количества тиреоидных гормонов снижается активность гладкой мускулатуры кишечника, происходит замедление волн перистальтики и сокращения тонкого кишечника.
Непроходимость кишечника – это клинический комплекс, который зависит от наличия препятствия для прохождения кишечного содержимого. Общие явления при острой непроходимости кишечника выражается внезапным появлением резкой боли в животе, в тошноте и рвоте, в дальнейшем переходящей в каловую, в отсутствии стула и неотхождения газов. В настоящее время различают два вида непроходимости: динамическую и механическую.
Динамическая непроходимость – динамический илеус. Является результатом паралича или спазма кишечной мускулатуры, поэтому его делят на два вида:
А) Паралитический – наблюдается при остром перитоните вследствие отравления и пропитывания кишечной мускулатуры воспалительным экссудатом. Кишечная непроходимость характеризуется полным или частичным прекращением продвижения химуса по кишечнику.
Симптомы:
-задержка газов,
-рвота,
-метеоризм,
-отсутствие перистальтики.
Б) Спастическая непроходимость – спастический илеус может быть рефлекторным, неврогенным и токсическим. Спастическая непроходимость может переходить в паралитическую.
Рефлекторный илеус наблюдается при болезненных состояниях, связанных с раздражением симпатической системы (желчные камни, почечные колики, ущемление яичника).
При паралитической непроходимости рекомендуют энтеростомию (наложение кишечного свища), чтобы освободить кишечник от каловых масс.
Механическая непроходимость —обусловлена грыжами и опухолью. Другие причины – инородные тела, перекрут кишки на её брыжейке. Механический илеус делится на странгуляционную непроходимость и на обтурационную непроходимость. Страгуляционная непроходимость характеризуется перекручиванием кишок, ущемлением. Странгуляционная чаще наблюдается в тонком кишечнике. Завороток кишок чаще всего в толстой кишке, а именно в сигмовидной. Завороток кишок наблюдается, когда кишки проворачиваются на 180 градусов. Это приводит к ущемлению петли с прекращением кровоснабжения.
Обтурационная непроходимость – возникает вследствие закупорки просвета кишечника :
-инородное тело,
-рубцевание (вследствие язв) .
Инвагинация (внедрение кишок) чаще всего возникает у детей (75%) внедрение тонкой кишки в слепую.
Болезнь Гиршпрунга- чаще всего встречается у детей. Характеризуется тем, что в прямой и сигмовидной кишке нет нервных окончаний. Этот участок не работает, становится узким и не дает пищевому комку продвигаться. Наблюдается синдром “лягушачего живота”.
Вопрос 8.
Дата добавления: 2018-10-18; просмотров: 3700 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Заболевания органов пищеварения нередко сопровождаются запорами или поносами. Однако эти
признаки возникают также при нарушении диетического режима, под влиянием вегетативной нервной системы,
после приема лекарств и в ряде других причин.
Запоры — замедленное, затрудненное или систематически недостаточное
опорожнение кишечника. А.М. Амниев указывает, что дефекацию осуществляют один раз в сутки 64,7% людей, два раза
— 22,3, три раза и более — 6,2%, у 6,8% здоровых людей дефекация наступает один раз в несколько дней.
Задержку опорожнения кишечника в течение более 48 ч можно рассматривать у большинства людей как запоры.
В зависимости от причины и патогенеза выделяют следующие запоры:
- алиментарные;
- неврогенные (дискинетические, рефлекторные — вследствие подавления позывов на дефекацию, в
результате органических заболеваний нервной системы); - гиподинамические;
- воспалительные;
- проктогенные;
- механические (при сужениях кишечника);
- вследствие аномалии развития толстой кишки;
- токсические;
- медикаментозные;
- эндокринные, в результате нарушения водноэлектролитного обмена.
По патогенетическому признаку выделяют следующие запоры:
- Запоры первичные (самостоятельные) — Первичные запоры обычно связаны с подавлением
рефлекса на дефекацию, с нарушением вегетативной иннервации кишечника. - Запоры вторичные (симптоматические) — Симптоматические запоры развиваются в результате
заболевания кишечника, нервной или эндокринной системы.
Клиническая картина запоров разнообразная, но в основном сводится к жалобам на
затрудненное опорожнение кишечника. Некоторые больные жалуются на вздутие живота, боли в различных его
отделах, плохой сон, плохое настроение и снижение трудоспособности. Частота дефекации может быть различной;
от одного раза в 2—3 дня до одного раза в 2—3 недели и реже. У некоторых больных стул ежедневный, но с
затрудненным актом дефекации, и бывает он 2—3 раза в день, но незначительный, с плотными гороховидными
сухими фрагментированными каловыми массами, а при спазме дистального отдела толстой кишки —
лентовидный. Вследствие раздражения сигмовидной и прямой кишок образуется много слизи, которая покрывает
каловые массы. В отдельных случаях наблюдается так называемый запорный понос, возникающий в результате
воспалительного процесса.
Запоры могут быть причиной боли в заднем проходе, зуда, ложных позывов на дефекацию. У
значительного числа больных отмечаются снижение аппетита, отрыжка воздухом, вздутие живота, урчание в
кишечнике и другие признаки, которые переносятся тягостно. В большинстве случаев в толстом кишечнике
пальпируются плотные образования, которые легко принять за опухоль. При пальцевом исследовании прямой
кишки выявляется спастически сокращенная кишка, содержащая плотные каловые массы. Иногда введение пальца
вызывает болевые ощущения. Ректоскопическое исследование также сопровождается спазмом кишки и болевой
реакцией. Выявляются геморроидальные узлы, иногда признаки проктосигмоидита, трещины слизистой оболочки
анального отверстия. При колоноскопии обнаруживается сегментарный колит. Посредством ирригоскопии находят
спастически сокращенную толстую кишку или ее сокращенные участки, признаки стаза контрастной массы,
задержку ее в кишечнике в течение нескольких суток. У некоторых больных тонус кишки резко повышен, она имеет
вид шнура. Вместе с тем при привычных запорах выявляется снижение моторной функции отдельных ее сегментов
или всего кишечника. Слизистая оболочка может быть несколько раздраженная: складки становятся продольными,
приподнятыми, но без признаков воспаления; смещаемость кишки не нарушена. Опорожнение кишки от контрастной
массы замедлено. Длительная (на несколько суток) задержка бария в толстом кишечнике (в слепой, восходящей,
сигмовидной кишках) может наблюдаться при увеличении размеров кишечника, а также при наличии опухоли или
воспалительного процесса. Стенозирующая кишку опухоль может вызывать стаз кишечного содержимого.
Копрологическое исследование выполняется с целью выявления признаков воспаления,
атипичных клеток, клеток крови в каловых массах. Для уточнения диагноза опухоли толстого кишечника важно
обнаружение раковых клеток.
Лечение запоров.
Лечение проводится с учетом этиологии и патогенеза запоров. Так, при опухоли толстого
кишечника применяется хирургическое лечение, при наличии колита используются антибиотики,
сульфаниламидные препараты, спазмолитические средства, тепловые и кишечные (подводные кишечные промывания,
клизмы) процедуры. В лечении привычных запоров, а также запоров, связанных с неврогенными, алиментарными
причинами, большое значение имеют диетические методы, назначение послабляющих, ветрогонных средств,
бактериальных препаратов — колибактерина, бификола. Ветрогонным и послабляющим эффектом обладают
морские водоросли (морская капуста), лечебные травы (александрийский лист, кора крушины, плоды жостера,
семена укропа, цветы ромашки, корень валерианы, цветы бессмертника). Они входят в состав специальных сборов.
Иногда эффективны вазелиновое или оливковое масло и др. При привычных запорах полезны минеральные воды
(ессентуки, джермук, минская и др.), особенно баталинская. Рекомендуется принимать их утром, комнатной
температуры, в количестве около стакана, натощак. При наличии трещины слизистой оболочки анального
отверстия используются свечи с белладонной, папаверином, ихтиолом, анальгином.
Поносы — учащенное опорожнение кишечника с выделением разжиженных, иногда
обильных испражнений. При поносах количество каловых масс обычно превышает 200 г, а содержание в них воды
составляет более 80% (в норме около 60%). Стул бывает 2—20 и больше раз в сутки.
Диагностика поносов.
В диагностике поносов имеют значение оценка частоты опорожнения кишечника, некоторые его
особенности (тенезмы, боли, связь с приемом определенного вида пищи), исследование каловых масс (физическое,
копрологическое, бактериологическое), а также всестороннее исследование кишечника. Необходимо также
учитывать общее состояние организма, нарушение кровообращения, признаки интоксикации, особенности
лихорадки и др.
Поносы возникают под влиянием многочисленных причин:
- бактериальных заболеваний кишечника (дизентерия, сальмонеллез, холера, туберкулез, дисбактериоз и др.);
- паразитарных (гельминтозы, амебиаз, грибковые поражения и др.);
- вирусных (энтеровирусы, ротавирусы и др.);
- хронических неспецифических болезней кишечника (болезнь Крона, хронический язвенный катит);
- опухолей кишечника (рак, полипоз, саркома);
- метаболических заболеваний (глютеновая энтеропатия, амилоидоз);
- токсических поражений (отравления мышьяком, инсектицидами и др.);
- симптоматических поражений (цирроз печени, панкреатиты, гастриты и др.).
Для каждой группы заболеваний характерны, кроме поносов, другие специфические признаки
— лихорадка, анорексия, похудание, анемия и т. д. При физикальном исследовании удается выявить участки
вздутого газами кишечника, спазмированного, реже инфильтрированного воспалительной тканью, признаки
ограниченного перитонита, опухоли, чаще толстого кишечника. В некоторых случаях даже при самых тяжелых
поражениях кишечника (например, при хроническом язвенном колите) живот запавший, кишечник слабо
болезненный, инфильтраты в нем определить трудно.
Длительные поносы приводят к синдрому нарушения всасывания в кишечнике. Он
характеризуется следующими основными признаками:
- поносами,
- снижением массы тела,
- нарушениями метаболического характера (гипогликемией, гиполипидемией).
Сюда относятся изменения водного и электролитного обмена, при которых обнаруживаются
сухость кожи и видимых слизистых оболочек, нарушение ритма сердца, наклонность к судорогам. Нарушения
витаминного обеспечения организма проявляются прежде всего признаками кровоточивости (подкожные гематомы,
связанные с дефицитом витаминов К и С), гипералгезии или снижением тактильной чувствительности, слабостью в
конечностях (дефицит витамина B1), анемией с гиперхромией эритроцитов и мегалоцитозом (дефицит витамина
В12).
При дифференциальном диагнозе определенных заболеваний по признаку поносов учитывается
острота процесса. Остро возникающие поносы обычно наблюдаются при интоксикациях, аллергиях алиментарного
происхождения или острых энтеритах, колитах инфекционного характера. Длительно протекающие поносы
связываются с такими заболеваниями, как хронический колит, язвенный колит, колит, сопровождающий опухать
кишечника, туберкулез кишечника, амебиаз, глютеновая энтеропатия и др.
Как запоры, так и поносы могут служить поводом для тщательного исследования
кишечника.
Если у Вас остались вопросы. То Вы можите получить консультацию ведущих специалистов
многопрофильного медицинского центра «Ваша Клиника»
Источник

