Операция при запоре видео
Каждый понедельник на АиФ Здоровье – новый комплекс упражнений для красоты и здоровья. На этой неделе – комплекс из 8 упражнений, которые помогут наладить работу кишечника, укрепить мышцы пресса и улучшить кровообращение органов брюшной полости.
Задержавшиеся в кишечнике остатки переваренной пищи отравляют организм токсинами, вызывают головную боль, бессонницу, состояние тревожности, могут стать причиной и более серьезных проблем со здоровьем. Единичный случай запора не так страшен, но, если он приобретает хронический характер, надо срочно принимать меры.
Гимнастика для ленивого кишечника
Прежде всего надо выяснить причину запора. Ведь он может быть вызван не только банальным колитом, но и язвой двенадцатиперстной кишки и другими серьезными заболеваниями. Однако наиболее частая причина запоров – вялый, ленивый кишечник, когда функция перистальтики замедлена. В этом случае его можно стимулировать при помощи физических упражнений, тренирующих мышцы брюшного пресса, диафрагмы и тазового дна, а также самомассажа и диеты.
| Важно | |
|---|---|
| Комплекс гимнастики и самомассажа противопоказан при пупочной грыже, язве кишечника или двенадцатиперстной кишки, беременности, при повышенном артериальном давлении, в дни менструации. Их нельзя делать на полный желудок. После еды надо выждать как минимум 2 часа. | |
Гимнастика, «пробуждающая» кишечник, очень проста и не требует каких-то невероятных усилий, вы ее освоите быстро. Причем, что обрадует многих, добрая половина упражнений выполняются лежа в постели. Главное – не лениться и выполнять ее регулярно. Тогда она подстегнет работу кишечника за счет улучшения кровообращения органов брюшной полости, укрепления мышц живота, а также облегчит отхождение газов при метеоризме.
1. Исходное положение (И. П.) – лежа на спине. Чуть присогните ноги в коленях, делайте ногами движения, имитирующие езду на велосипеде. Повторите 30 раз.
2. И. П. – то же. Согнутые в коленях ноги притяните руками к животу, вернитесь в И. П. Повторите 10 раз.
3. И. П. – то же. Поднимите одновременно обе ноги и постарайтесь закинуть их за голову – 10–15 повторений.
4. И. П. – лежа на спине, ноги согнуты в коленях. Сводите и разводите колени – 15–20 раз.
5. И. П. – стоя на коленях, опираясь вытянутыми руками на пол. Позвоночник параллельно полу. Поднимайте согнутую в колене левую ногу, затем – правую. Повторите 10 раз для каждой ноги.
6. И. П. – то же. Наберите воздух через рот, на выдохе прогните поясницу вниз и расслабьте живот. Немного задержитесь в этой позе. Вернитесь в И. П., наберите воздух через рот. На выдохе втяните живот и прогните спину вверх «домиком» – как ощетинившаяся кошка. Сделайте 20–30 повторений.
7. И. П. – стоя, руки вдоль туловища. Сделайте глубокий выдох, втягивайте и вытягивайте живот. Повторите 5–8 раз. Это упражнение отлично массирует внутренние органы, улучшает моторику кишечника.
8. Закончите комплекс ходьбой на месте с высоким подниманием колен – 2–3 минуты.
Приемы самомассажа
Они тоже очень просты, и их всего два.
1. Лягте на спину, расслабьтесь. Положите правую руку на живот, делайте круговые поглаживания по часовой стрелке. Поглаживания должны быть достаточно мягкими, без резких движений и надавливаний.
2. Лежа на спине, массируйте свод стопы, активно разминая и разглаживая его. Для этого можно использовать ручной массажер.
Реформируем питание
Восстановить нормальную работу кишечника помогут и следующие меры:
1. Пейте достаточное количество воды – не менее 1,5–2 литров в день. Это поможет размягчить стул.
2. Старайтесь наладить дробное питание (4–5 раз в сутки), при этом есть медленно, тщательно разжевывая пищу.
3. Откажитесь от перекусов всухомятку. Старайтесь ввести в рацион больше клетчатки, перейдите на хлеб с отрубями, добавляйте при приготовлении блюд пшеничные отруби.

4. Ежедневно съедайте не менее 500 г свежих фруктов и овощей. Старайтесь есть как можно больше свеклы в любых видах. Этот корнеплод отлично стимулирует работу кишечника. Старайтесь каждый день есть салаты из свежих и отварных овощей, заправленных нерафинированным растительным маслом. Оно действует как смазка, облегчая дефекацию.
Откажитесь от наваристых бульонов, сала, жареного мяса, мясных и рыбных консервов, булочек и печенья, белого хлеба, кофе. Также при запоре не рекомендуются фрукты и ягоды, обладающие вяжущим вкусом: они способствуют закреплению кишечника. К ним относятся груши, гранаты, айва, кизил, черника, черноплодная рябина и т. д. Ежедневно перед сном выпивайте по стакану кефира.
В случае стойких запоров не стоит отказываться и от мягких слабительных препаратов, однако пользоваться ими каждый день все же не стоит, чтобы избежать привыкания.
Хорошейте с АиФ.ru: каждый понедельник – новые подборки лучших упражнений >>
Читайте в соцсетях!


Источник
Хронический запор — причины, признаки, лечениеНесмотря на то, что жалоба на запоры является одной из наиболее часто встречающихся жалоб пациентов, существуют значительное различие в определении этого понятия больными и врачами. Острые эпизоды запоров наиболее часто связаны с вредными привычками или побочными эффектами лекарственных препаратов с/без дополнительных местных осложнений (анастомоз, анорек-тальная боль и т.д.). Хронический запор относится к категории функциональных расстройств и определяется как состояние, объединяющее различные сочетания хронических и рецидивирующих симптомов со стороны ЖКТ при отсутствии органических или биохимических отклонений: Важно различать короткие эпизоды запоров и хронический запор: => критерии, характеризующие хронический запор (табл. 4-10). Перекрестные патофизиологические состояния: медленнотранзитный запор (45-50%), дисфункция/диссинергия тазового дна (50-60%), СРК с преобладанием запоров (50-60%). Синдром Огилви — самостоятельное и независимое заболевание. Задача врача — определить симптом «запора» как: Существует высокая вероятность развития фрустрации среди больных (боязнь отсутствия улучшения), врачей (убежденность в отсутствии «легкого» лечения, неблагоприятное соотношение затраченного времени/усилий для улучшения состояния больного и т.п.) и среди страхователей/работодателей (затраты, прогулы, непрямые расходы).
а) Эпидемиология: б) Симптомы хронического запора:
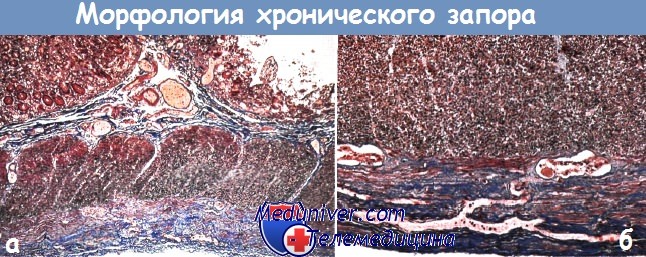
в) Дифференциальный диагноз: г) Патоморфология:
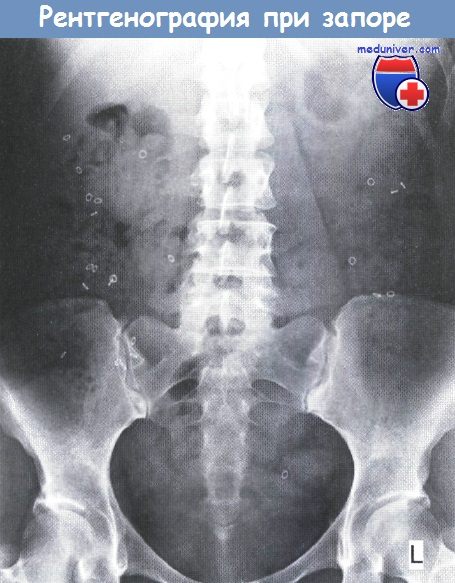
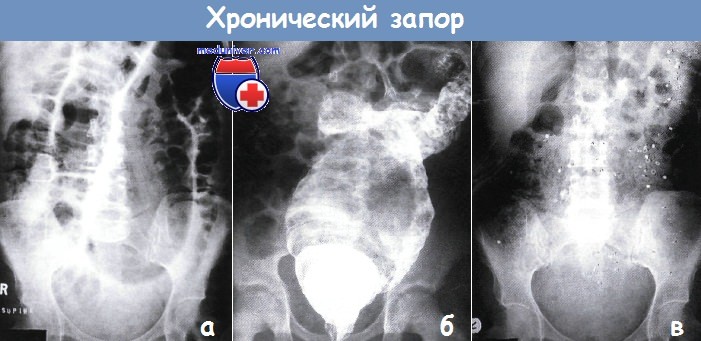
д) Обследование при хроническом запоре Необходимый минимальный стандарт:
Дополнительные исследования (необязательные):
е) Классификация хронического запора: ж) Лечение без операции хронического запора — Общее: — СРК: даже если на лечение нет ответа, оно остается нехирургическим. Тегасерод (Зелмак) (прокинетик 5-НТ4 серотониновых рецепторов изъят из продажи в США в 2007 г., никогда не был зарегистрирован в Европе) может иметь некоторые преимущества у отобранных больных. — Диссинергия тазового дна (анизм, синдром мышцы, поднимающей задний проход, пародоксальный спазм лобково-прямокишечной мышцы): физиотерапия/тренировка обратной биологической связи. з) Операция при хроническом запоре Показания: Хирургический подход: и) Результаты лечения хронического запора: к) Наблюдение и дальнейшее лечение. Повторные функциональные исследования (запоры/диарея, континенция стула/газов и мочи) через 3 и 6 месяцев. — Также рекомендуем «Синдром раздраженного кишечника (СРК) — причины, признаки, лечение» Оглавление темы «Болезни толстой и прямой кишки»:
|
Источник
Здравствуйте. Могу Вам дать прочитать одну статью см. ниже. Может чем нибудь она Вам поможет или наведет на какие либо активные действия. Проблема лечения хронических колостазов (ХКС) остается одной из актуальных проблем колопроктологии. До конца не изучены вопросы этиологии, патогенеза, диагностики, консервативного и хирургического лечения ХКС. Остаются неутешительными результаты хирургического лечения, по данным различных авторов количество неудовлетворительных результатов доходит до 27,3-45,9% [1, 2, 4].
По данным различных авторов [2, 3, 4] в развитых странах ХКС страдают 30-40% взрослого, трудоспособного населения, впрочем, женщины чаще, чем мужчины. У населения старше 60 лет, количество страдающих различной степени выраженности запорами доходит до 60%. На основании широкого распространения, большинство авторов обоснованно относят ХКС к болезням цивилизации.
Наш клинический опыт основан на лечении и наблюдении 335 больных страдающих кологенными запорами, из них 79 больных (23,5%), хирургическим путем. Из оперированных 67 больных (84,8%) в плановом порядке и 12 больных (15,1%) в экстренном порядке. Женщин 262 (78,2%), мужчин 73 (21,7%). Средний возраст больных 46,4 лет. Длительность заболевания от 6 месяцев до 32 лет. Из них в стадии компенсации 97 (28,9%). субкомпенсации 174 (51,9%), декомпенсации 64 (19,1%).
Диагностическая программа включала в себя общеклинические, биохимические, эндоскопические (ректороманоскопия, колоноскопия), рентгенологические (ирригоскопия, пассаж бариевой взвеси), пассаж радиофармпрепарата, реовазография ободочной кишки, измерение тонической активности ободочной кишки (метод разработан В.М. Тимербулатовым) и внутрикишечного давления, по показаниям выполнялась биопсия стенки прямой кишки по Свенсону, а также изучалась микробная флора кишки.
Исследование микробной флоры выявило наличие дисбактериоза в стадии компенсации у 22 больных (22,6%), в стадии субкомпенсации у 132 больных (75,8%), в стадии декомпенсации у 63 больных (98,4%).
Всем этим больным лечение начинали с комплексной консервативной терапии, включающей в себя диету, медикаментозное лечение с учетом моторной активности ободочной кишки, электростимуляцию, иглорефлексотерапию, ЛФК, массаж, лазеро- и магнитотерапию, забрюшинные новокаиновые блокады по разработанной в нашей клинике методике, коррекцию имеющегося дисбактериоза.
При подготовке кишечника к эндоскопическим исследованиям и оперативному лечению использовали препарат «Фортранс», это было эффективным практически у всех больных.
Хирургическое лечение получили 79 больных из них 18 мужчин (22,7%), 61 женщин (77,2%). В плановом порядке оперированы 67 больных (84,8%), в экстренном порядке 12 (15,1%).
В плановом порядке оперированы 67 больных, из них 15 мужчин (22,3%), 52 женщин (77,6%). Средний возраст составил 42,3 года.
Показанием к плановому оперативному лечению больных с ХКС является:
• осложненные формы ХКС (наличие некупируемого болевого синдрома, хроническая интоксикация, приступы толстокишечной непроходимости)
• отсутствие эффекта от консервативной терапии, прогрессивное нарастание симптомов заболевания, хронической интоксикации и болевого синдрома.
Объем оперативного вмешательства зависел от нескольких факторов а) локализации и протяженность задержки бариевой взвеси; б) сопутствующих ХКС заболеваний ободочной кишки; в) наличии осложнений ХКС; г) состояния прямой кишки.
Из 67 оперированных в плановом порядке 31 больной (46,2%) был с долихосигмой. В 27 случаях (87,1%) была произведена операция — левосторонняя гемиколэктомия с наложением трансверзо-ректоанастомозом. В 4 случаях (12,9%) была произведена резекция сигмовидной кишки с передней резекцией прямой кишки.
Больных с долихоколон было 9 (13,4%), из них в 7 случаях (77,7%) произведена операция субтотальная колэктомия, в 2-х случаях (23,3%) произведена операция левосторонняя гемиколэктомия.
С мегодолихоколон оперировано 2 больных (2,9%), в одном случае произведена операция колэктомия с илеоректальным анастомозом, в другом — субтотальная колэктомия.
С синдромом Пайра, в чистом виде, оперировано 14 больных (20,8%), практически во всех случаях произведено эндоскопическое низведение селезеночного изгиба ободочной кишки и адгезиолизис путем рассечения ободочно-селезеночной и ободочно-диафрагмальной связки и спаек.
Сочетание долихосигмы с синдромом Пайра было у 12 больных (17,9%) практически во всех случаях произведена операция левосторонняя гемиколэктомия с наложением трансверзо-ректоанастомоза.
Из 41 гемиколэктомий выполненных по поводу ХКС, в 28 случаях (68,2%) выполнена лапароскопически ассистируемая гемиколэктомия с экстракорпоральным наложением анастомоза. При наложении большинства анастомозов на уровне прямой кишки был использован аппарат АКА-2. Из послеоперационных осложнений у больных оперированных в плановом порядке отметим один случай ранней спаечной кишечной непроходимости, потребовавший релапаротомии, два случая анастомозита, и три случая нагноения послеоперационной раны. Летальных исходов не было.
В экстренном порядке оперированы 12 больных, из них 3 мужчин (25%), 9 женщин (75%). Средний возраст составил 45,6 года. Показанием к экстренной операции является осложнение ХКС в виде толстокишечной непроходимости при отсутствие эффекта от консервативной терапии. Все больные были оперированы после предоперационной подготовки. Диагноз верифицирован после рентгенологических и эндоскопических методов исследований. Надо отметить высокую информативность УЗИ брюшной полости при кишечной непроходимости.
У всех 12 больных клинически имел место заворот различных отделов ободочной кишки: заворот сигмовидной кишки — 9 случаев (75%), заворот поперечной ободочной кишки 2 случая (16,6%), заворот левой половины ободочной кишки при длинной брыжейки нисходящего отдела 1 случай. Объем оперативной помощи зависел от наличия трофических изменений стенки кишки и распространенности перитонита. В 5 случаях (41,6%) операция завершена устранением непроходимости путем разворота и различных фиксирующих приемов, в 6 случаях (50%) произведена резекция различных участков ободочной кишки с наложением анастомоза и лишь в 1 случае произведена резекция с выведением колостомы. В послеоперационном периоде имело место: один случай несостоятельности анастомоза, потребовавший релапаротомии и выведении сигмостомы и два случая нагноения послеоперационной раны. Летальных исходов не было.
Ближайшие и отдаленные результаты изучены у 46 больных (68,6%) оперированных в плановом порядке и у 8 больных (66,6%) оперированных в экстренном порядке. Результаты расценены нами как хорошие у 18 больных (39,1%), удовлетворительные у 22 больных (47,8%), неудовлетворительные у 6-х больных (13,0%), перенесших резекцию сигмовидной кишки и левостороннюю гемиколэктомию. Наилучшие результаты получены при субтотальной резекции ободочной кишки, а при гемиколэктомиях — лапароскопически ассистируемых операциях.
В послеоперационном периоде, несмотря на большой объем операций, активизировали больных практически через сутки после проведения операции. При проведении операций эндоскопическим и комбинированным способом требовалось значительно меньшее количество анестетиков, сокращались сроки заживления раны. Среднее пребывание больного на стационарном лечении составило при первом варианте 6 дней, при втором 10 дней. и 16 дней при традиционном способе.
Таким образом, большинству больных с ХКС необходима консервативная терапия. Из оперативных методов лечения наиболее эффективна субтотальная колэктомия. Эндоскопические методы операций на ободочной кишке являются малотравматичным, эффективным методом и представляют большой интерес для дальнейшего развития. Здоровья Вам.
Источник