Обследование ребенка с хроническим запором
Явления запора у детей — достаточно распространены среди детского населения (5-30% в зависимости от критериев диагностики). Симптомы становятся хроническими более чем в 30% пациентов, и запоры являются общей причиной обращения к вторичной помощи.
Точная причина запоров не до конца понятна, среди самых распространенных выделяют:
- боль,
- лихорадку,
- обезвоживание,
- диетическое питание,
- употребление жидкости,
- психологические проблемы,
- тренировки туалетных навыков,
- лекарства и семейный анамнез.
Запор редко угрожает жизни, поэтому это не имеет существенного влияния на показатели здравоохранения. Но многие дети и молодые люди испытывают социальный, психологический дискомфорт, также, запоры могут влиять на успеваемость в школе.
Признаки и симптомы запора
- нарушена активность кишечника,
- неприятный запах газов и стула,
- чрезмерный метеоризм,
- неправильная текстура стула,
- случайный переход огромных по объему стульев в частые небольшие гранулы,
- боль в животе,
- вздутие или дискомфорт,
- плохой аппетит,
- недостаток энергии ,
- несчастный,
- плохое или раздражающие настроение и общее недомогание.
Запор, который не может быть объяснен анатомическими или физиологическими аномалиями называется «идиопатическим».
![]()
Некоторые дети с физическими недостатками, такие как церебральный паралич, более подвержены идиопатическим запорам вследствие нарушения подвижности.
Дети и молодые люди с синдромом Дауна или аутизмом также более склонны к запорам.
Важно, чтобы этим детям предоставлялась такая же помощь.
- Без ранней диагностики и лечения запор может осложняться анальной трещиной или стать хроническим.
- Частые случаи неэффективного лечения приводят к тому, что люди разочаровываются в медицине, в дальнейшем может снижаться эффективность лечения.
Сбор анамнеза и общий обзор
Ключевые компоненты, на которые стоит обратить внимание при сборе анамнеза для диагностики запоров.
Таблица 1. Ключевые компоненты, на которые стоит обратить внимание при сборе анамнеза для диагностики запоров.
| Ключевые компоненты | Потенциальные симптомы у ребенка < 1 года | Потенциальные симптомы у ребенка > 1 года |
| Характер и свойства стула. | Менее трех полных стульев в неделю (3 или 4 тип Бристольского шкала стула) (это не касается только грудных детей после 6-недельного возраста) Твердый большой стул «овечий кал» (1 тип Бристольского шкала стула). | Менее трех полных стульев в неделю (3 или 4 тип Бристольского шкала стула). Изменение свойств стула (неоформленный, появление резкого запаха, стул проходит без ощущения, также может быть толстым и липким или сухим и шелухи.) «Овечий кал» (1 типа Бристольского шкала стула). |
| Симптомы, связанные с дефекацией | Страдания во время дефекации Кровотечения связаны с жестким стулом Напряжение | Плохой аппетит, который улучшается при прохождении большого стула уменьшения боли в животе после акта дефекации Напряжение Боль в анальной области |
| Анамнестические сведения | Предыдущий эпизод запоров Предыдущая или текущая анальная трещина | Предыдущий эпизод запоров Предыдущая или текущая анальная трещина Неприятные ощущения перистальтических движений кишечника и кровотечения, связанные с застоями каловых масс. |
Если у ребенка обнаружено запор, выполните сбор анамнеза по таблице 2, чтобы установить положительный диагноз идиопатического запора, исключив основные причины. Если у ребенка проявляются симптомы «красного флага» осуществить ургентную доставку в профильный стационар.
Таблица 2 Основные компоненты анамнеза для диагностики идиопатического запора
| Ключевые компоненты | Диагностические подсказки, указывающие на идиопатический запор | «Красные флажки», указывающие на НЕ идиопатический запор |
| Сроки начала запоров и потенциальных провоцирующих факторов | у ребенка младше 1 годаНачинается через несколько недель жизни Известны триггеры, что совпадает с началом появления симптомов: трещина, изменение диеты, инфекции у ребенка старше 1 годаНачинается через несколько недель жизни Очевидные триггерные факторы, совпадает с началом проявления симптомов: трещина, изменение диеты, приучение к горшку / туалета или стрессовые факторы, такие как начало посещения садика / школы, страхи и фобии, большие изменения в семье, прием лекарств, инфекционные болезни etc. | Начинается с рождения или первых недель жизни |
| Выход мекония | Нормальный (в течение 48 часов после рождения [у доношенного ребенка]) | Отсутствие / задержка мекония (более 48 часов после рождения [у доношенного ребенка]) |
| Характер стула | Так называемые «каловые ленты» (скорее всего , у ребенка младше 1 года) | |
| Общее развитие | у ребенка младше 1 годаВообще хорошо, вес и рост в пределах нормы у ребенка старше 1 годаВообще хорошо, вес и рост в пределах нормы, активность достаточно. | Нет »красного флага», но обратить внимание «янтарный флажок» ниже |
| Неврологический статус | Никаких неврологических проблем, нормальное развитие опорно-двигательного аппарата. | Ранее неизвестная или не диагностированная слабость в нижних конечностях, задержка развития опорно-двигательного аппарата. |
| Живот | «Вздутие живота» со рвотой | |
| Диета и потребления жидкости | У ребенка младше 1 годаИзменения в молочной смеси, отлучение, недостаточное потребление жидкости У ребенка старше 1 годаСлучай нарушения диеты и / или недостаточное потребление жидкости |
Проведите всеобщее обозрение . Используйте таблицу 3 для установления диагноза идиопатического запора, исключив основные причины. Если у ребенка проявляются симптомы «красного флага» осуществить ургентную доставку в профильный стационар.
Таблица 3 Основные компоненты общего обзора при диагностике идиопатического запора
| Ключевые компоненты | Выводы и диагностические подсказки, указывающие на идиопатический запор | «Красные флажки» и диагностические подсказки, указывающие на НЕ идиопатический запор или иное заболевание. |
| Обзор перианальной зоны: внешний вид, положение, проходимость и т.д. | Нормальный вид ануса и перианальной зоны | Аномальный вид / положения / проходимость заднего прохода: свищи, синяки, множественные трещины, различные аномалии развития etc. |
| Обследование органов брюшной полости | Мягкий живот. Плоский или вздутый, который можно объяснить возрастом или избыточным весом | Явно заметно вздутие |
| Позвоночно-поясно-седалищный район | Нормальный вид кожи и анатомические структуры пояснично-крестцовых / ягодичных областей | Ненормальное: асимметрия или уплощение ягодичных мышц, аномалии развития таза , окраска кожи, липомы, сколиоз, etc. |
| Исследование нижних конечностей, включая тонус и силу | Нормальная походка. Нормальный тонус и сила в нижних конечностях | Деформация нижних конечностей, как косолапость Аномальные нервно-мышечные признаки, такие как церебральный паралич |
| Неврологический статус | Никаких неврологических проблем, нормальное развитие опорно-двигательного аппарата. | Ранее неизвестная или не диагностированная слабость в нижних конечностях, задержка развития опорно-двигательного аппарата. |
| Неврологическое обследование нижних конечностей рефлексы | Рефлексы присутствуют и удовлетворительных свойств | Аномальные рефлексы |
![]()
Другие возможные причини запора у ребенка
- Если анамнез и / или физический осмотр указывают на задержку роста рассмотреть вопрос о лечении запора и провести тест на целиакию и гипотиреоз.
- Если во время сбора анамнеза и объективного обследования выяснилось информация или оказались непосредственные доказательства, указывающие на возможность плохого обращения с детьми, немедленно сообщите об этом факте компетентные органы.
- Если при осмотре окажется перианальная стрептококковая инфекция, то лечат запор, а также инфекцию.
Информируйте ребенка и его родителей или опекунов о диагнозе. Успокаивайте их и расскажите, что существует терапия идиопатического запора, но это может занять несколько месяцев для решения их проблемы.
![]()
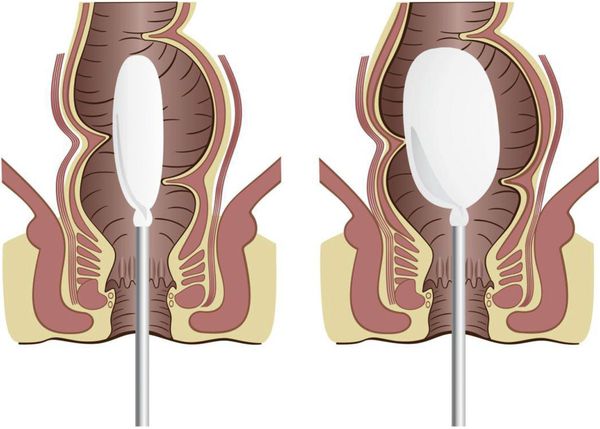
Пальцевое ректальное исследование
- Не проводите пальцевое ректальное исследование детям в возрасте от 1 года с «красным флагом» (см. Таблицы 2 и 3).
- При проведении пальцевого ректального исследования необходимо соблюдать определенные условия:
- конфиденциальность
- информированное согласие дается ребенком или молодым человеком, или родителями или законным опекуном, если ребенок не может ее предоставить, и обязательно задокументирована
- в присутствии опекунов / родителей
- учитывать индивидуальные предпочтения ребенка по степени обнажения тела и пола медицинского работника, который проводит исследования
- все результаты исследования должны быть должным образом задокументированы
Клинические исследования
Эндоскопия
- не используется ЭФГДС для исследования идиопатического запора.
Целиакия и гипотиреоз
- Провести комплекс исследований на целиакию и гипотиреоз при идиопатических запорах, которые трудно поддаются лечению.
Манометрия
- Не используйте аноректальную манометрию для исключения болезни Гиршпрунга у детей и молодежи с хроническим запорами.
Рентгенография
- Рассмотреть возможность применения простой рентгенографии при идиопатических запорах, которые трудно поддаются лечению.
Ректальное биопсия
- Не выполнять биопсию, если не присутствуют или не присутствовали одни из следующих клинических признаков болезни Гиршпрунга:
- задержка отхождения мекония (более 48 часов после рождения для доношенных новорожденных.)
- запор с первых недель жизни
- хроническое вздутие живота плюс рвота
- отягощенный семейный анамнез по болезни Гиршпрунга
Исследования с контрастированием
- Рассмотреть возможность применения исследований с контрастированием при идиопатических запорах, которые трудно поддаются лечению
Ультразвук
- Рассмотреть возможность применения УЗИ ОБП при идиопатических запорах, которые трудно поддаются лечению.
Лечение запора у детей
Поддерживающую терапию начинать после освобождения от застоя каловых масс.
Предлагаем следующую схему приема лекарственных средств:
- Полиэтиленгликоль 3350 (форлакс) + электролиты, используя схему увеличения дозы (см. Таблицу 4), как лечение первой линии.
- Полиэтиленгликоль 3350 + электролиты можно смешивать с холодным напитком.
- Используйте слабительное стимулятивного действия (см. Таблицу 4), если полиэтиленгликоль 3350 + электролиты не влечет к желаемому эффекту через 2 недели.
- Назначайте слабительное стимулятивного действия моно- или в комбинации с осмотическим слабительным, таким как лактулоза (см. Таблицу 5)
- Информируйте больного / членов семьи, применение слабительных может усилить болевой синдром.
Таблица 4 слабительные средства: рекомендуемые дозы
| Слабительные средства | Рекомендуемая доза |
| ПЕГ3350 (Диагностин * Эндофальк *), Макрогол (Форлакс) | Дозировка составляет 1-2 пакетика (10-20 г) в сутки, желательно утром за 1 прием. Суточная доза определяется в соответствии с клинического эффекта и может составлять от 1 пакетику через день (особенно для детей) до 2 пакетиков в сутки. Первый эффект от применения Форлакс наступает в течение 24-48 часов после приема. |
| Натрия пикосульфат (Пиконорм) | детям в возрасте от 4-х лет (только по назначению врача) — по 10-20 капель (соответствует 2,5-5 мг натрия пикосульфата моногидрата) 1р / д. |
| Бисакодил | Дети от 2 до 5 лет 5 мг (1/2 свече) дети от 6 до 14 лет: 5-10 мг (1/2 — 1 суппозиторий). |
| Докузат натрия (Норгалакс) | 1-2 микроклизмы в сутки. |
| Натрия (Микролакс) | Детям в возрасте от 3 лет следует применять содержимое 1 тубы микроклизмы с наконечником (5 мл), вводя наконечник микроклизмы на всю длину. Новорожденным и детям до 3 лет следует применять содержимое 1 тубы микроклизмы с наконечником (5 мл) и вводить наконечник микроклизмы на половину длины (см. Отметку на наконечнике тубы). |
Таблица 5. Дозировка Лактулоза (Нормазе, Биофлоракс, Нормолакт)
| Возраст | Начальная доза в сутки | Поддерживающая доза в сутки |
| Взрослые и дети старше 14 лет | 15-45 мл | 15-30 мл |
| Дети 7-14 лет | 15 мл | 10-15 мл |
| Дети 1- 6 лет | 5-10 мл | 5-10 мл |
| Дети до 1 года | до 5 мл | до 5 мл |
Важно Примечание к лечению
- Назначать Микролакс только после того, как все препараты per os были испробованы и не имели эффекта.
- Применять фосфатные клизмы для лечения, только тогда, когда все пероральные лекарства и натрия (Микролакс) не имели клинического эффекта.
- Мануальная эвакуация — только после отсутствия эффекта от вышеописанных методов.
- Осмотр детей, получающих лечение в течение 1 недели.
![]()
Поддерживающая терапия
Поддерживающей терапии начинать после освобождения от застоя каловых масс.
Предложите следующую схему лечения или поддерживающей терапии:
- Полиэтиленгликоль 3350 + электролиты как первая линия лечения.
- Отрегулируйте дозу полиэтиленгликоля 3350 + электролитов в соответствии с симптомами и ответом на лечение. Рекомендуется использование половинных доз для поддерживающей терапии (см. Таблицу 4).
- Используйте слабительное стимулятивного действия (см. Таблицу 4), если полиэтиленгликоль 3350 + электролиты не влечет к желаемому эффекту.
- Замените слабительное стимулятивного действия / полиэтиленгликоль 3350 + электролиты, если они не воспринимаются ребенком, не приносят желаемого эффекта. Предложите другой слабительное средство, например осмотического действия (Лактулоза) см. таблица 5.
- Продолжайте принимать лекарства в поддерживающей дозе в течение нескольких недель после установления нормальной функции кишечника — это может занять несколько месяцев. Дети, которые приучаются к туалету должны принимать слабительные, пока навык нормально не сформируется.
НЕ обрывайте прием лекарств внезапно: постепенно уменьшайте дозу в течение нескольких месяцев в соответствии с консистенции и частоты стула.
Диета и образ жизни
- Диетические рекомендации не являются лечением первой линии.
-
 Лечить идиопатический запор слабительными препаратами в комбинации:
Лечить идиопатический запор слабительными препаратами в комбинации:- Психологическая беседа, в соответствии с развитием ребенка, информация о запорах и использования систем поощрения и наград.
- Рациональное питание и употребление достаточного количества воды.
- Консультировать родителей, детей (если это необходимо), чтобы сбалансированная диета включала:
- Адекватное потребление жидкости (см. Таблицу 6).
- Рекомендуйте употребление продуктов с высоким содержанием клетчатки (такие, как фрукты, овощи, хлеб с высоким содержанием зерновых) (не применяется только для грудных детей
 ). Не рекомендуется необработанные отруби, которые могут вызвать вздутие и метеоризм и уменьшить поглощение микроэлементов.
). Не рекомендуется необработанные отруби, которые могут вызвать вздутие и метеоризм и уменьшить поглощение микроэлементов.
Таблица 6 Американские диетические рекомендации
| Возраст | Общее потребление воды (включая пищей) | Вода, полученная из напитков в сутки. |
| 0-6 мес. | 700 мл (предполагается получение исключительно грудного молока) | |
| 7-12 мес. | 800 мл (из молока и дополнительных пищевых продуктов и напитков) | 600 мл |
| 1-3 года. | 1300 мл | 900 мл |
| 4-8 лет. | 1700 мл | 1200 мл |
| 9-13 лет. Мальчики. | 2400 мл | 1800 мл |
| 9-13 лет. Девочки. | 2100 мл | 1600 мл |
| 14-18 лет. Ребята. | 3300 мл | 2600 мл |
| 14-18 лет. Девушки. | 2300 мл | 1800 мл |
К вниманию Приведенные цифры весьма условны, и вообще, вышеуказанные рекомендации не должны толковаться как особое требование. Потребление воды может иметь место среди тех, кто физически активный или подвергается воздействию жарких сред. Следует отметить, что дети с ожирением имеют более высокие нормы потребления воды.
Рекомендуйте ежедневную физическую активность, которая адаптирована к стадии развития ребенка и его индивидуальных способностей, как часть поддерживающей терапии детей с идиопатическим запором.
Английский протокол диагностики и лечение запора у детей от 2017 г. в переводе на русский язык
Источник
Дата публикации 13 августа 2018 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
Всё чаще причиной обращения за помощью к детскому гастроэнтерологу становятся жалобы на задержку стула у детей.
Запор (копростаз) — это нарушение очищающей функции кишечника, при котором увеличиваются интервалы между актами дефекации, изменяется консистенция стула, возникает систематически неполное опорожнение кишечника.
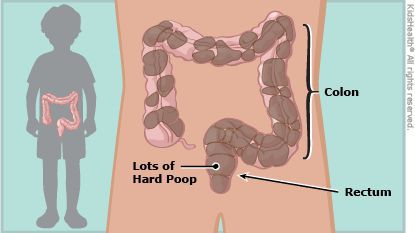
У здорового малыша частота дефекаций может быть разнообразной. Она зависит от возраста малыша, качества питания, количества выпитой воды и других моментов. К примеру, у детишек на первых месяцах жизни, которые питаются только грудным молоком, частота дефекаций составляет от 1 до 6-7 раз в день. С введением прикормов частота дефекаций снижается, стул становится более густым. При искусственном вскармливании стул реже, чем при грудном. Если анализировать детей более старшего возраста, то норма частоты их стула может варьироваться от 3 раз в день до 3 раз в неделю.
Беспокоит то обстоятельство, что родители зачастую поздно начинают бить тревогу — ребёнок чувствует себя хорошо, играет, кушает, терпит.[3][4] И если маленькие дети всё же находятся под контролем, то подростки часто могут стесняться рассказать о нарушении стула.[2] Зачастую это выясняется на приёме у гастроэнтеролога по поводу другой проблемы.
Причины запоров:
- Нейрогенная этиология — проявления нарушений вегетативной нервной системы и вертебральной иннервации, психоэмоциональные расстройства.
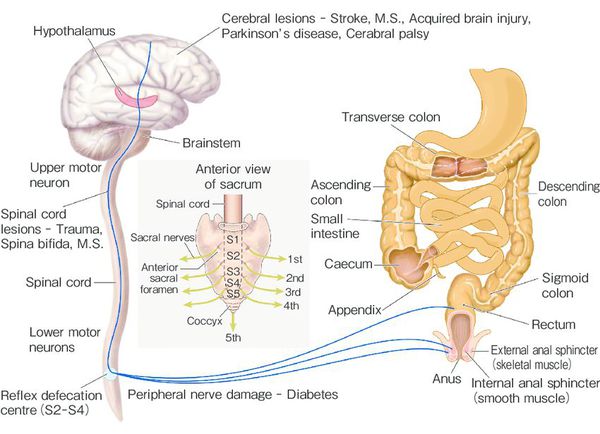
- Подавление естественного позыва к дефекации. Если ребёнок находится в неловком месте либо положении, он старается сдерживать позыв, «терпит до дома».[8][12] Если это происходит часто, то чувствительность рецепторов снижается, кишка растягивается и состояние запора может прогрессировать.
- Инфекционные заболевания, в результате которых возможно нарушение созревания либо гибель нервных ганглиев пищеварительного тракта, что также ведёт к снижению чувствительности стенок кишечника.
- Некачественное питание — наиболее частая причина запоров. Изобилие рафинированных продуктов, недостаток клетчатки, нарушение режима и торопливый приём пищи — всё это может нарушить процесс переваривания и эвакуации пищевого комка. Кроме того, длительное кормление малыша протертой пищей, которое тормозит развитие акта жевания, может привести к развитию запоров в раннем возрасте.
- Эндокринная патология — нарушение выработки гормонов коры надпочечников, щитовидной и паращитовидной желёз.
- Медикаментозные препараты, снижающие эвакуаторную функцию кишечника: ганглиоблокаторы, холинолитики, транквилизаторы и другие.
- Заболевания прямой кишки и сфинктера, ведущие к болезненной дефекации (свищи, геморрой, трещины).[9][12]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы запора у ребёнка
Запор может выражаться как кишечными проявлениями, так и общеклиническими симптомами.
Местная симптоматика проявляется снижением частоты стула, неполным опорожнением кишечника, уплотнённым «фрагментированным» стулом.[7][8][10] Эти нарушения зачастую сопровождаются болью при дефекации и недержанием кала. Если у детей первых месяцев жизни в норме кашицеобразные каловые массы, которые после введения прикормов превращаются из кашицеобразных в оформленные, то при задержке стул уплотняется до «овечьего»стула.
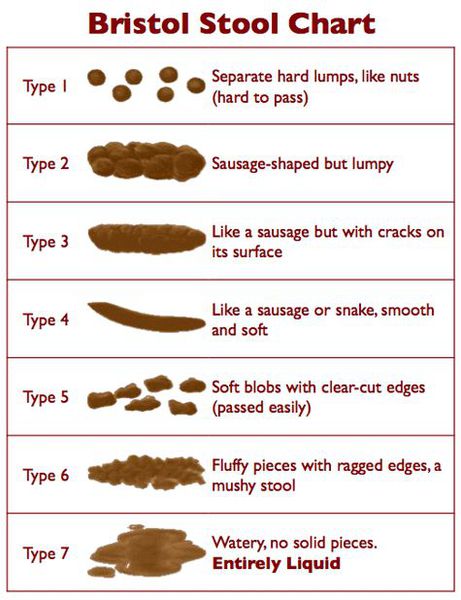
При копростазе появляются разлитые боли в животе разной локализации, проходящие после опорожнения кишечника, вздутие, беспокойство и боль при дефекации.
Общеклинические проявления характеризуются утомляемостью, снижением аппетита, головной болью, капризностью (каловая интоксикация). На кожных покровах могут появиться высыпания, гнойнички, акне.
При осмотре отмечается увеличение объёма живота из-за скопившихся газов, при пальпации обнаруживаются плотные каловые массы в сигмовидной и прямой кишке.
Задержка стула может сопровождать и другие патологии желудочно-кишечного тракта — гастродуодениты, холециститы, панкреатиты, функциональные нарушения гепатобилиарной системы.
Основываясь только на клинических данных, не всегда возможно установить механизм запоров: гипер- или гипотонический. Однако гипотонические запоры отличаются большей тяжестью и упорством, имеют прогрессирующий характер, могут сопровождаться каломазанием и образованием каловых камней.
Патогенез запора у ребёнка
При длительном нахождении каловых масс в толстой кишке происходит повышенное всасывание их жидкой части и уплотнение, что приводит к повреждению слизистой и боли при дефекации.[8][9] Это заставляет ребёнка принудительно сдерживать позыв к опорожнению.
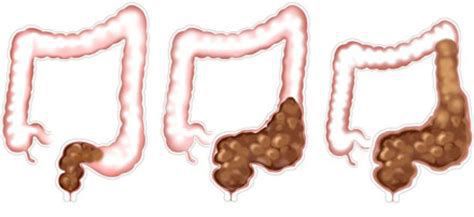
При частых задержках сигмовидная и прямая отделы толстой кишки дилатируются (расширяются), восприимчивость нервных окончаний снижается[8][9], что ведёт к прогрессированию запоров и их хронизации.
На фоне повышенного расширения прямой кишки тонус анального сфинктера понижается[1][8], в результате чего жидкость обтекает уплотнённый кал и без дефекации протекает через гипотоничный сфинктер (каломазание)[1][8].
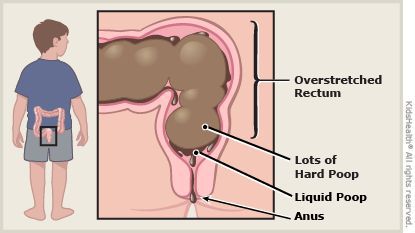
По мере увеличения частоты запоров развивается нарушение микробиоты кишечника, что усиливает патологическое состояние.[7][10]
Классификация и стадии развития запора у ребёнка
В данное время нет единой общепринятой классификации запоров.
По происхождению выделяют:
- Первичные запоры — обусловлены врождёнными аномалиями развития;
- Вторичные запоры — появившиеся в результате заболеваний, травм, действия лекарственных препаратов и т.д.;
- Идиопатические запоры — нарушения моторики кишечника вследствие разных причин, в том числе и алиментарных (в связи с неполноценным питанием).[1][4]
По времени возникновения различают:
- Острый запор — отсутствие стула в течение нескольких дней, возникшее внезапно;[1][5]
- Хронический запор — регулярное снижение количества актов дефекации в течение трёх месяцев и более. Другими аспектами хронического запора являются долгое напряжение во время дефекации и неполное опорожнение кишечного тракта, болезненная дефекация и уплотнение стула до «овечьего», каломазание или энкопрез (недержание кала), а также каловые массы, пальпируемые по ходу кишечного тракта.[6]
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), принято различать синдром раздражённой кишки и функциональные запоры разной этиологии.[2]
Кроме того, по типу нарушения двигательной функции запоры подразделяются на:
- гипертонические — являются следствием перенесённых инфекций или психологических перегрузок, а также возникают при неврозах, патологических нарушениях, способствующих сохранению тонуса сфинктеров заднего прохода, употреблении пищи, богатой целлюлозой;
- гипотонические — могут сопровождать такие состояния, как рахит, гипотрофия, эндокринная патология (гипотиреоз), а также малоподвижный образ жизни.[2][4]
Функциональный характер имеют более 90% всех случаев запоров.[4][6][8][9]
Очень важно различать запоры по степени компенсации:
- Компенсация — дефекация 1 раз в 2-3 дня, сохранение позывов, боли в животе не тревожат, отсутствует метеоризм, запоры легко корректируются питанием;
- Субкомпенсация — дефекация 1 раз в 3-7 дней (только после приёма слабительного), могут тревожить боли в животе и вздутие;
- Декомпенсация — запоры более недели, отсутствие позывов к дефекации, боли и вздутие живота, общие проявления каловой интоксикации, дефекация после клизмы.
Эта классификация по степени компенсации необходима врачу для определения тактики лечения или направления на консультацию к проктологу или хирургу.[1]
Осложнения запора у ребёнка
Длительная компрессия, которую оказывает кишечное содержимое при застое, может повлечь за собой растяжение и удлинение толстой кишки, нарушение кровоснабжения. Также у детей всё чаще возникают случаи геморроя, парапроктита, колита, хотя мы привыкли считать эти проблемы «взрослыми».
При частом натуживании может происходить выпадение прямой кишки.
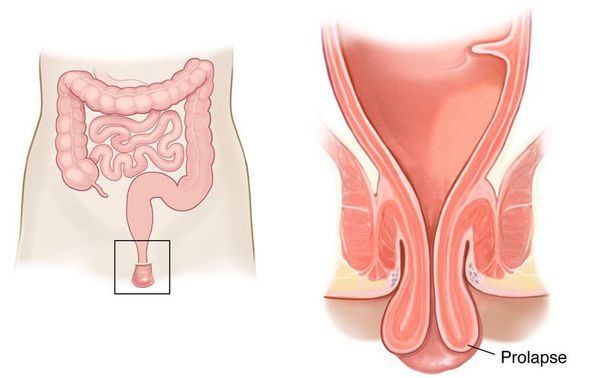
Запоры провоцируют и усиливают дисбаланс микробиоты кишечника, что выражается в изменении соотношения полезной и условно патогенной микрофлоры и проявляется у ребёнка снижением иммунитета, признаками недостаточности микроэлементов и витаминов, вздутием живота и плохим запахом изо рта.
Каловый застой приводит к усилению всасывания токсинов и продуктов метаболизма микрофлоры. Об этом свидетельствуют признаки интоксикации: утомляемость, снижение аппетита, нарушение сна, кожные проявления.
Заболевания других органов желудочно-кишечного тракта, такие как рефлюкс-энтерит, стоматиты, желчекаменная болезнь, гастрит и другие, тоже могут возникнуть в результате стойких запоров.
Диагностика запора у ребёнка
Обследование проводится с целью выяснения причины и механизма развития запора, а также исключения врождённой или приобретённой органической патологии. Начинается осмотр с пальцевого обследования. При этом определяется заполненность ампулы прямой кишки, состояние тонуса сфинктера, наличие анатомических повреждений (трещин, стеноза), наличие кровянистых выделений. При болезни Гиршпрунга тонус сфинктера повышен, при хронических запорах, каломазании — снижен.
Лабораторная диагностика:
- копрограмма;
- анализ кала на дисбактериоз;
- общий и биохимический анализ крови.
Эндоскопическое обследование (колоноскопия, ректороманоскопия) выполняется с целью оценки состояния слизистой оболочки кишечника и исключения воспалительных процессов.
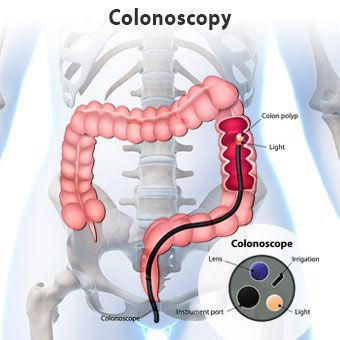
С помощью рентгенографии органов брюшной полости и ирригографии можно увидеть структурные и функциональные особенности кишечника. Если при гипертоническом запоре просвет кишки сужен, гаустры усилены, опорожнение нормальное, то при гипотоническом наблюдается расширение сигмовидной и прямой кишки, опорожнение сильно замедлено.
Нарушения аноректальной зоны у детей выявляются с помощью манометрии и сфинктерометрии.
В комплексном исследовании применяется УЗИ-диагностика состояния кишечника, гепатобилиарной системы, поджелудочной железы и желудка. Учитывая неврологическую природу запоров, необходима консультация невропатолога.
Дифференциальный диагноз
При постановке диагноза очень важно провести сравнительный анализ заболеваний и состояний, схожих по клинике с запором.
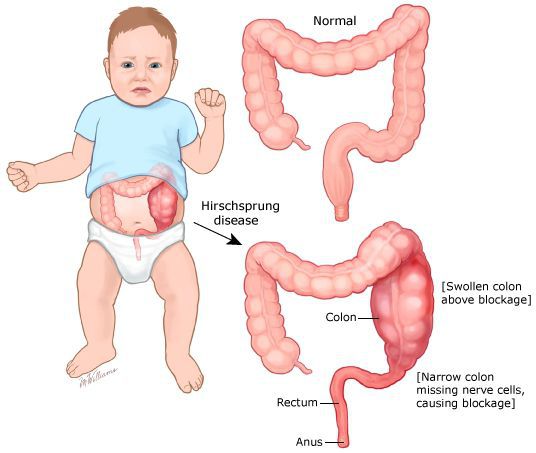
В первую очередь необходимо исключить заболевания, имеющие органическую патологию (болезнь Гиршпрунга или аганглиоз). При данном заболевании нарушена иннервация участка толстой кишки, что может быть врождённой или приобретённой патологией. Врождённый аганглиоз проявляется с первого года жизни, приобретённый может возникнуть после какого-либо инфекционного заболевания кишечника. Чем больше протяженность участка с нарушенной иннервацией, тем раньше и более тяжело протекает заболевание. При болезни Гиршпрунга консервативное лечение малоэффективно. Идёт прогрессирование запоров с образованием каловых камней, увеличением размеров живота, развитием колита. Лечение заболевания — оперативное.
Лечение запора у ребёнка
Основные направления:
- смена образа жизни, поведения;
- диетические рекомендации;
- лечение медикаментозными препаратами;
- лечение травами;
- бальнеотерапия;
- БОС-терапия (биологически обратная связь);
- физиотерапия, ЛФК (лечебная физкультура).
Основа лечения запоров — изменение образа жизни: прогулки, посещение спортивных мероприятий, активные игры на свежем воздухе. В особенности, это необходимо детям, длительно сидящим за компьютером или перед телевизором. Эти изменения должны стать привлекательной альтернативой их обыденному времяпрепровождению.[1][7]
Диетические рекомендации:
- Рациональное питание должно включать в себя качественные продукты, содержащие пищевые волокна (зерновые каши, пшеничные отруби, ягоды, печёные яблоки, фрукты и овощи). Употребление рафинированных и легкоусвояемых продуктов необходимо свести к минимуму.[4]
- Младенцам, находящимся на искусственном вскармливании, полезны детские смеси, в которых содержится камедь рожкового дерева («Фрисовом», «Нутрилон Антирефлюкс»), кисломолочные смеси («Нан кисломолочный»), смеси с лактулозой («Семпер Бифидус») и другие.[2] Кроме того, обязательно введение прикормов соответственно возрасту.
Медикаментозная терапия:
- пребиотики, содержащие лактулозу («Дюфалак», «Порталак»), «Хилак форте», «Эубикор», монопробиотики («Бифидумбактерин», «Пробифор»), полипробиотики («Бифиформ», «Бифидум баг», «Максилак») — курсовое лечение (3-4 недели);
- желчегонные препараты («Холосас», «Хофитол», «Галстена»);
- слабительные препараты;
- на основании копрограммы могут быть назначены ферменты («Креон», «Пангрол», «Мезим») — курсовое лечение (две недели);
- при спастических запорах назначаются спазмолитики («Папаверин», «Дротаверин», «Бускопан», «Дюспаталин»).[1][6]
При применении слабительных следует помнить о следующих правилах:
- Длительное применение слабительных препаратов не рекомендовано.
- Дозы слабительного необходимо подбирать индивидуально.
- Нужно стараться одновременно не принимать (не назначать) препараты, которые действуют на разных уровнях желудочно-кишечного тракта.
- В детском возрасте можно использовать только те препараты, которые не вызывают привыкания («Лактулоза», «Форлакс», «Эубикор», морская капуста и т.д.).
БОС-терапия заключается в обучении ребёнка сознательной регуляции тонуса мышц тазового дна.
К физиопроцедурам относятся электрофорез, СМТ (синусоидальные модулированные токи) и рефлексотерапия.
Прогноз. Профилактика
При устранении предрасполагающих причин и корректировке дефектов питания можно добиться беспроблемной дефекации и изменения характера испражнений. Самостоятельно проводить лечение, используя только послабляющие препараты и клизмы, нельзя, так как это может привести к усилению тяжести и хронизации состояния.[10][11]
Для профилактики задержки стула необходима физическая активность, массаж, рациональное питание и благоприятная психологическая обстановка.
Источник


