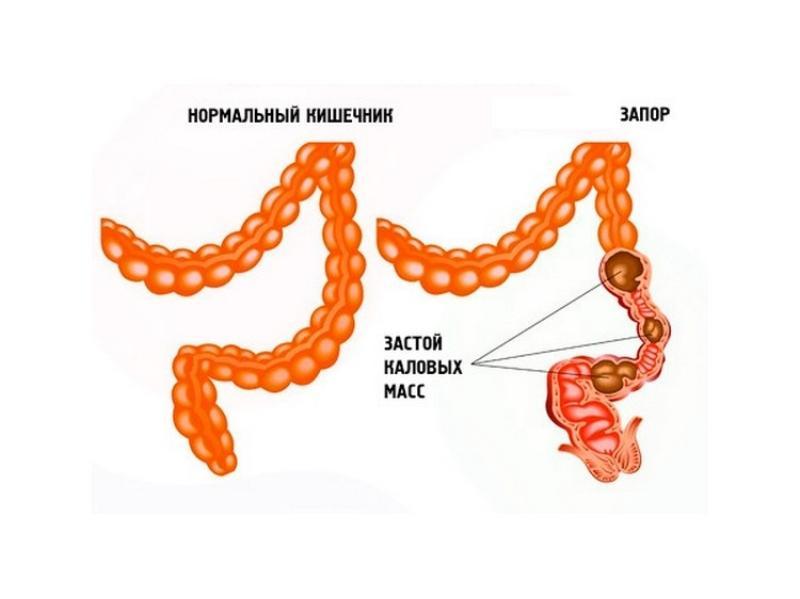
Классификация запоров у детей и их причины
Причины запора у детей
Неправильное питание
Запоры, которые провоцируют алиментарные причины, возникают во втором полугодии жизни ребенка, когда происходит активное введение прикорма. Нарушения испражнений обусловлены преобладанием твердых продуктов и каш, снижением потребления грудного молока. Стул наблюдается 1 раз в сутки или реже, что нехарактерно для грудничков. При этом кал имеет вид небольших комочков, которые раздражают прямую кишку, из-за чего ребенок плачет при дефекации.
У старших детей запоры связаны с недостаточным потреблением овощей и фруктов, в которых содержится клетчатка. Задержка кала провоцируется нерациональным рационом с преобладанием каш, творога, мяса. Отсутствие стула часто обусловлено неадекватным питьевым режимом, особенно в жаркое время года. Кал длительно находится в прямой кишке, теряет воду, при дефекации выделяются сухие бугристые каловые массы в виде цилиндра.
Психогенные факторы
Иногда стул начинает задерживаться в период приучения малыша к использованию горшка. Если родители в это время не проявляют достаточно терпения и заботы, каждый акт испражнения сопровождается стрессом, возникают условно-рефлекторные реакции с участием рецепторов прямой кишки. Ребенок непроизвольно задерживает кал, со временем урежается частота позывов к дефекации.
Запоры у детей младшего возраста вызывают и другие психогенные причины: стеснение при использовании горшка в детском садике, неудобства при посещении школьного туалета. Отсутствие полноценного отхождения каловых масс зачастую сочетается с энкопрезом (недержанием кала, пачканием трусиков). При несвоевременной диагностике и терапии таких состояний они могут перетекать в стойкие психические проблемы, сохраняющиеся во взрослом возрасте.
Дисбактериоз
Нарушение нормальной микрофлоры и разрастание патогенных бактерий — частая причина, почему возникает запор у ребенка, поскольку полезные микроорганизмы вырабатывают молочную кислоту и стимулируют перистальтику кишечной стенки. Испражнение при дисбактериозе происходит раз в 2-3 дня, каловые массы скудные, комковатые, зловонные. Иногда на поверхности кала можно увидеть сероватый налет. Дети старшего возраста жалуются на урчание и бурление в животе, схваткообразные боли.
Лихорадка
При повышении температуры детский организм интенсивно теряет воду через потоотделение и учащенное дыхание. Вследствие обезвоживания каловые массы становятся очень сухими, при походе в туалет выделяются маленькие комочки («овечий кал»). При фебрильной температуре стул может отсутствовать в течение 3-4 дней, что свидетельствует о тяжелой гипогидратации, вылечить которую в домашних условиях невозможно.
Болезни прямой кишки
При повреждениях слизистой оболочки дефекация сопровождается резкой болезненностью, поэтому ребенок самопроизвольно сдерживает позывы, чтобы не испытывать боль. Ситуация усугубляется при накоплении большого количества твердого кала в ректальной ампуле, запор достигает 5-7 дней и более. Дети предъявляют жалобы на невыносимые боли в области заднего прохода и внизу живота, которые усиливаются в сидячем положении.
При проктитах и парапроктитах запор у детей сочетается с другими симптомами: постоянными дергающими или тупыми болями без четкой локализации, отсутствием аппетита, слабостью и недомоганием. Для анальной трещины характерно выделение капель крови из ануса при дефекации. При прямокишечных свищах наряду с длительными запорами наблюдается отхождение кровянистого или гнойного содержимого из отверстия рядом с анусом.
Болезнь Гиршпрунга
Выраженность симптоматики зависит от формы болезни Гиршпрунга. При диффузном поражении толстого кишечника запоры начинаются практически сразу после рождения, самопроизвольная дефекация у новорожденного отсутствует. Ребенок беспокойный, постоянно кричит, сучит ножками и пытается прижать их к животу. При отсутствии лечения детская форма болезни патологии вызывает кишечную непроходимость.
При латентном или пролонгированном варианте аномалии отмечается урежение частоты испражнений до 2-3 раз в неделю, запоры устраняются после применения клизм. Проявления чаще возникают у школьников и подростков. Застой каловых масс обусловливает хроническую интоксикацию, для которой характерны головокружения, головные боли, бледность кожи, быстрая утомляемость.
Врожденные аномалии развития
Атрезия прямой кишки проявляется уже в первые сутки жизни новорожденного: меконий не отходит, стул отсутствует, анального отверстия нет. Такое состояние диагностируется неонатологами сразу после родов. Ложные запоры (псевдозапоры) патогномоничны для расщелины губы и неба. При этом дефекте строения лицевого черепа молоко и смеси затекают в дыхательные пути или выливаются изо рта. Задержка кала связана с недостаточным питанием.
Для долихосигмы типично появление упорных запоров после 6 месяцев жизни, что обусловлено введением прикорма. Сначала они беспокоят эпизодически и длятся от 2 до 3 дней, затем продолжительность и частота задержек стула увеличивается. Кал большого диаметра, по виду напоминает «еловую шишку», имеет резкий зловонный запах. У 30% детей запоры возникают в период 3-6 лет.
Гельминтозы
Маленькие дети не соблюдают гигиену, поэтому развитие запоров у ребенка дошкольного возраста часто связано с попаданием паразитов в ЖКТ. При гельминтозах нарушаются процессы переваривания пищи и кишечная моторика. Некоторые из них (аскариды) формируют большие «клубки» в петлях кишечника, поэтому при аскаридозе возникает препятствие продвижению каловых масс. Всегда выявляется упорная задержка стула, дети ощущают боли в животе, иногда бывает рвота.
Хронические заболевания ЖКТ
Появление запоров характерно для гастродуоденита и язвенной болезни. Эти причины вызывают нарушения моторики желудочно-кишечного тракта, вследствие чего частично переваренная пища длительно задерживается в кишечнике. Запоры непродолжительные, дефекация возобновляется через 2-3 суток самостоятельно или после постановки клизмы. Симптом повторяется регулярно, его провоцируют погрешности в диете, стрессы.
Длительные запоры у детей, развивающиеся на фоне резких болей в животе, тенезмов, типичны для неспецифического язвенного колита. При позывах на дефекацию из анального отверстия выделяется кровь и слизь, задержка каловых масс во время обострения достигает недели. Симптом иногда сменяется профузной диареей, каловые массы жидкие и зловонные, содержат примеси крови.
Интоксикация
При отравлении свинцом запор у ребенка может быть единственным симптомом. Иногда ощущается разлитая болезненность в животе и единичная рвота. Задержку каловых масс также вызывают эндогенные причины: интоксикация продуктами белкового распада, выделение токсинов микробными клетками. Запоры продолжительные, позывы к стулу зачастую отсутствуют. Симптом возникает на фоне общего тяжелого состояния, требующего экстренной медицинской помощи.
Осложнения фармакотерапии
Чаще всего постоянные запоры обусловлены злоупотреблением слабительных без рекомендаций врача. Бесконтрольный прием этих лекарств угнетает естественный рефлекс на опорожнение кишечника, прямокишечные мышечные волокна перестают реагировать на импульсы от спинного мозга. Самостоятельная дефекация затруднена или невозможна. Запоры провоцируют и другие лекарственные причины: назначение антихолинергических средств, химиопрепаратов.
Редкие причины
- Эндокринная патология: гипотиреоз, сахарный диабет, феохромоцитома.
- Детский ботулизм.
- Поражение нервной системы: детский церебральный паралич, нервно-артритический диатез.
- Объемные образования: единичные полипы прямой кишки, ювенильный полипоз, рак кишечника.
- Энтеропатии: целиакия, лактазная недостаточность.
Диагностика
Обследованием детей, у которых задерживается стул, занимается врач-педиатр. При необходимости для консультирования привлекают детского гастроэнтеролога. Специалист детально собирает анамнез болезни и выявляет предрасполагающие факторы, изменения питания, сопутствующие заболевания. Для верификации причины запора назначают инструментальный осмотр ЖКТ и лабораторные методы. Наиболее информативны:
- Пальцевое исследование. Оценка состояния ампулы прямой кишки — первое, что необходимо делать при запоре у ребенка. При обследовании определяются каловые камни, объемные новообразования, места наибольшей болезненности. Перед осмотром ощупывается живот, чтобы обнаружить вздутие, спазмы, увеличение в размерах сигмовидной кишки.
- Ультразвуковое исследование. УЗИ брюшной полости является простым неинвазивным методом диагностики, который показывает признаки воспалительных процессов, аномалии строения пищеварительного тракта, подозрительные новообразования. Дополнительно с помощью ультразвукового датчика осуществляют прицельное УЗИ печени и поджелудочной железы.
- Рентгенография. Обзорная рентгенограмма брюшной полости достаточно информативна, позволяет обнаружить расширение кишечных петель и признаки кишечной непроходимости. Для проверки состояния толстой кишки назначается ирригография с барием, которая проводится после клизмы. Иногда применяют рентгенографию пассажа бария по ЖКТ.
- Копрограмма. Микроскопическое исследование кала включает определение непереваренных частиц пищи, жирных кислот, эритроцитов и лейкоцитов. Обязателен бактериологический посев каловых масс для исключения дисбактериоза. Испражнения исследуют на яйца гельминтов и наличие протозойных инфекций.
- Лабораторные показатели. При постоянных запорах у ребенка выполняют биохимический анализ крови, печеночные пробы, чтобы исключить сопутствующие гепатобилиарные расстройства. При подозрении на эндокринные заболевания исследуют гормональный профиль. Иногда показано высокоспециализированное токсикологическое исследование крови.
- Дополнительные методы. Для исключения органической патологии и опухолей кишечника рекомендована ректороманоскопия или колоноскопия. Для диагностики болезни Гиршпрунга и НЯК при исследовании берут биопсию кишечной стенки. Если присутствуют признаки нарушений нервной системы, нужна консультация невролога, ЭЭГ и ЭхоЭГ.
Лечение
Помощь до постановки диагноза
Кратковременный (до 2-х дней) запор, возникающий при нормальном самочувствии, не требует специфического лечения. Чтобы нормализовать стул у грудничков, необходимо добавить в рацион фруктовые и овощные пюре, старшим детям дают больше свежих или тушеных овощей, полезные кисломолочные продукты. Эффективно повышение физической активности, что способствует работе кишечника и улучшает моторику.
Во время приучения к горшку родителям важно соблюдать терпение, не кричать на ребенка и не принуждать его к дефекации. Когда задержке стула сопутствуют изменения цвета или консистенции каловых масс, общие недомогание, боли в полости живота, это указывает на патологические причины. Обязательно следует обратиться к врачу, который знает, как лечить запор у ребенка правильно.
Консервативная терапия
Запоры у детей в большинстве случаев вторичны по отношению к основной патологии, поэтому их лечение направлено на устранение первопричины. Детям с длительно отсутствующим стулом назначают очистительные клизмы. При тяжелых заболеваниях, когда дефекация продолжает задерживаться несмотря на соблюдение специальной диеты, в схему лечения включают:
- Слабительные средства. В педиатрической практике преимущественно используют мягкие препараты (лактулоза, сеннозиды), которые не имеют побочных эффектов. Лактулоза способствует росту полезной кишечной микрофлоры, поэтому рекомендована при дисбактериозе.
- Прокинетики. Эффективны при гипотонических запорах, когда наблюдается недостаточное сокращение гладкой мускулатуры ЖКТ. Координируют работу всех отделов пищеварительного тракта, ускоряют продвижение каловых масс.
- Спазмолитики. В случае спастического варианта запоров у детей эти лекарственные средства эффективно расслабляют гладкие мышцы и облегчают дефекацию. Препараты также быстро снимают болезненные ощущения в кишечнике.
- Ректальные свечи. Суппозитории с глицерином показаны в качестве мягких слабительных. Они смягчают каловые массы, делают процесс дефекации безболезненным. При сильных болях в области ануса вводятся свечи с анестетиками.
Физиотерапия
При гипотонии назначают гальванизацию, импульсные токи, другие стимулирующие методы. При гипертонусе кишечника показаны парафиновые аппликации на область живота. Для устранения кишечной гипотонии применяют курсы массажа с элементами ЛФК, которые направлены на ускорение моторики кишечника и повышение процессов нервно-мышечной передачи. Если стул отсутствует под влиянием психогенной причины, требуется консультация детского психолога.
Источник

Запором у ребенка принято считать нарушение работы толстого кишечника, в результате чего акт дефекации отсутствует более 48 часов, а потом осуществляется затруднительно с болями и чувством неполного опорожнения кишечника.
Наиболее часто проблемой запора страдают дети дошкольного возраста. У грудничков трудности с регулярным опорожнением кишечника связаны с незрелостью пищеварительной системы, отсутствием грудного вскармливания, ранним введением прикорма, перенесенными травмами в родах.
Классификация запоров
В зависимости от причин возникновения трудностей с регулярным опорожнением кишечника выделяют несколько форм запора у детей:
- Алиментарный – встречается чаще всего и вызван погрешностями в рационе питания. Часто родители идут на поводу у своих маленьких детей и позволяют им вместо полноценного приема пищи съесть булочку, шоколад и тому подобное. Частое нарушение рациона приводит к появлению алиментарных запоров.
- Функциональный – разделяется на спастический и гипотонический. Этот вид запора обусловлен нарушением сократительной способности кишечника. Спастический запор сопровождается сильными болями и отхождением плотных каловых масс (так называемый овечий кал) в виде шариков, а гипотонический характеризуется задержкой стула более, чем на 5 суток с последующим затрудненным отхождением кала цилиндрической формы большого диаметра. Функциональный запор может быть обусловлен, как заболеваниями кишечника, так и погрешностями в питании, которые продолжаются длительное время.
- Эндокринный – этот вид запора вызван некоторыми сбоями гормональной регуляции, например, при заболеваниях гипофиза, поджелудочной железы, щитовидки.
- Интоксикационный – обусловлен токсическим поражением организма и толстого кишечника, например, при остром отравлении или инфекционных заболеваниях.
- Органический – вызван особенностями строения и анатомическими изменениями кишечника.
- Рефлекторный – спровоцирован причинами нервно-психического характера и возникает по типу условного рефлекса.
- Медикаментозный – задержка стула вызвана приемом или передозировкой некоторых лекарственных препаратов.
Кроме этого запор у детей классифицирует также по стадиям, для каждой из которой характерна своя интенсивность и выраженность симптоматики:
- стадия компенсации – стул бывает каждые 2-3 дня, при этом ребенок жалуется на боли в животе, метеоризм, неприятные ощущения при дефекации и чувство неполного опорожнения кишечника;
- стадия субкомпенсации – стул задерживается на 4-5 дней и характеризуется болями в животе, жалобами на невозможность самостоятельно опорожнить кишечник. Часто болезненная дефекация возможна только после приема слабительных препаратов или очистительной клизмы;
- стадия декомпенсации – стул наблюдается раз в 10-12 дней и невозможен без использования вспомогательных процедур (клизма, слабительное, извлечение затвердевшего кала из прямой кишки пальцем). При этом ребенок не только жалуется на распирающие боли в животе, но может быстро уставать, имеет неприятный запах изо рта, бледность, плохой аппетит, головные боли, что свидетельствует об интоксикации организма скопившимися каловыми массами.
Причины запора у ребенка
Различные виды запора у детей связаны с воздействием предрасполагающих факторов на организм (внешних и внутренних), среди которых:
- нарушение питания – несбалансированный рацион, злоупотребление углеводами, недостаточное употребление чистой воды, искусственное вскармливание в грудном возрасте;
- обезвоживание организма на фоне высокой температуры тела, многократной рвоты, сильной потливости при инфекционных заболеваниях;
- полипы и опухоли толстого кишечника;
- гельминтоз;
- спайки в толстом кишечнике;
- рахит, гипотрофия;
- гиподинамия;
- неспецифический язвенный колит;
- врожденные аномалии строения кишечника;
- хронические заболевания органов ЖКТ – гастриты, панкреатиты, холецистит, дискинезия желчевыводящих путей, энтероколит, колит, дисбактериоз.
Запоры условно-рефлекторного характера провоцирует сам ребенок, например, на фоне незаживающей анальной трещины, парапроктита, тяжелых опрелостей, то есть тех состояний, которые ассоциируются у ребенка с болью во время акта дефекации.
Известны случаи запоров у детей дошкольного возраста, которые только начали посещать детский сад и стесняются попроситься на горшок. В этой ситуации ребенок намеренно сдерживает позыв к дефекации, что создает предпосылки для развития психогенного запора. При этом из кала, который накопился в прямой кишке, в организм всасывается вода, каловые массы затвердевают, что вызывает у ребенка болезненность и трудность с последующим опорожнением кишечника.
Запоры на фоне приема лекарственных препаратов наблюдаются при злоупотреблении и передозировке таких средств, как энтеросорбенты, обволакивающие антацидные препараты, препараты железа, ферменты, мочегонные. Регулярное применение слабительных средств и постановка клизм приводит к снижению двигательной активности петель кишечника, в результате чего продвижение каловых масс по кишке замедляется и создает условия для образования запора.
Клинические признаки запора у ребенка
Запор у маленьких детей характеризуется появлением местных и общих симптомов, а именно:
- местные симптомы:
- ощущение переполненности прямой кишки и трудности с опорожнением кишечника – ребенок может несколько раз проситься в туалет, но при этом дефекация не происходит;
- вздутие живота;
- повышенное газообразование и урчание;
- образование анальных трещин;
- кишечные колики;
- примесь крови в каловых массах, что связано с травмированием слизистой оболочки прямой кишки и ануса затверделыми каловыми массами;
- изменение консистенции каловых масс — выделение кала кусочками, шариками, твердого, как камень;
- беспокойство и плач ребенка перед походом в туалет.
- Общие симптомы – вызваны интоксикацией организма на фоне обратного всасывания из каловых масс продуктов распада в кровяное русло:
- неприятный запах изо рта;
- быстрая утомляемость;
- нарушение сна;
- частые головные боли;
- тошнота;
- отсутствие аппетита и похудание;
- железодефицитная анемия;
- появление болезненных трещин в уголках рта;
- высыпания на коже аллергического и гнойного характера.
Хронический запор у ребенка приводит к накоплению затверделых каловых масс в прямой кишке, в результате чего нарушается питание тканей в этой зоне и создает предпосылки для развития колита кишечника, дисбактериоза и воспаления геморроидальных узлов. Постоянное натуживание ребенка во время дефекации повышает внутрибрюшное давление, что может привести со временем к ослаблению сфинктера ануса и выпадению прямой кишки.
Как диагностируют запор у ребенка?
Прежде чем обращаться к врачу следует определить, сколько дней у ребенка отсутствует стул, что он до этого ел, не перенес ли каких-то инфекций и не принимал ли лекарства, которые могли задержать стул. Кроме этого, важно понимать, что грудничок может опорожнять кишечник от нескольких раз в сутки до 1 раза в несколько дней и если при этом акт дефекации не сопровождается плачем и болями в животе, а кал имеет кашицеобразную консистенцию, то о запоре речь не идет.
В том случае, если опорожнение кишечника сопровождается у ребенка вышеописанными симптомами и это повторяется уже неоднократно, то рекомендуется обратиться за консультацией к детскому гастроэнтерологу или педиатру.
Для постановки диагноза и определения причины запора у ребенка врач назначает пациенту ряд обследований, включающих в себя:
- сбор анамнеза жизни, осмотр и пальпация живота – для запора характерно вздутие живота и болезненность по ходу кишечника при малейшем надавливании.
- Пальцевое исследование прямой кишки – помогает врачу оценить анатомические особенности строения сфинктера и исключить аномалии строения прямой кишки.
- Анализ кала – на яйца гельминтов, дисбактериоз, копрограмму, скрытую кровь при необходимости.
- Анализы крови – общий и биохимия, на сахар, гормоны и ферменты поджелудочной железы.
- УЗИ органов ЖКТ (поджелудочной, печени, желчного пузыря).
- ФГДС – фиброгастродуоденоскопия.
- Рентгенография кишечника – в кишечник вводится контрастное вещество при помощи клизмы, а потом проводится серия снимков. На снимках врач четко увидит места сужения кишечника, наличие полипов, опухолей, спаек.
- Колоносокпия и ректороманоскопия – осмотр прямой кишки и сигмовидной при помощи гибкого устройства, оснащенного видеокамерой.
Для диагностики запоров психогенного характера ребенку назначают консультацию невролога или психотерапевта.
Лечение
Лечение запора у ребенка проводится комплексно, в зависимости от причины возникновения патологии, и включает в себя:
- коррекцию диеты и образа жизни;
- физиотерапевтические процедуры и массаж;
- медикаментозное лечение.
Коррекция образа жизни и питания

В лечении запоров у детей играет самую важную роль. С первых дней жизни ребенку следует ежедневно выполнять простые гимнастические процедуры – «велосипед» ножками, выкладывание на животик, массаж живота по часовой стрелке. Очень важно пропагандировать естественное вскармливание на исключительном грудном молоке до полугода. Прикормы тоже вводятся постепенно и с разрешения врача.
Если по каким-то причинам ребенка невозможно кормить материнским молоком, значит, с помощью педиатра малышу подбирается адаптированная молочная смесь. Ребенку на искусственном вскармливании, в отличии грудного малыша, регулярно нужно предлагать пить чистую воду, поскольку смесь не заменяет питья.
Детям дошкольного возраста важно правильно составить рацион питания, давать пищу регулярно и желательно в одно и тоже время. На завтрак рекомендуется давать кашу, блюдо из яиц или творога, в обед – первое блюдо на овощном бульоне, гарнир из овощей или круп с мясной или рыбной котлетой, полдник – шиповник и фрукт, ужин – овощи, рыба или кисломолочная продукция. Важно не забывать регулярно предлагать ребенку чистую воду.
При склонности ребенка к запорам в рацион питания желательно включить продукты, богатые клетчаткой и обладающие легким слабительным эффектом – яблоки, свекла, курага, чернослив, бананы, хлеб с отрубями, злаковые культуры. Такие продукты, как кисель, рисовая каша, булочки и свежая выпечка, наоборот, лучше ограничить или временно исключить из рациона ребенка, пока не нормализуется работа кишечника.
Очень важным аспектом лечения запора и предупреждения дальнейших проблем со стулом является выработка у ребенка условного рефлекса на акт дефекации, например, с утра после пробуждения или сразу после завтрака путем высаживания на горшок. Родителям следует научить малыша, что нельзя подавлять желание опорожнить кишечник, как только оно возникает.
Физиотерапия и массаж

Детям с гипотонией кишечника и сниженной перистальтикой для лечения запоров показаны курсы массажа, ЛФК и физиотерапевтических процедур – гальванизации, лечебные ванны. При спастических запорах, вызванных усиленно перистальтикой кишечника, ребенку назначают электрофорез и парафиновые обертывания области живота. Отличные результаты при запорах любого происхождения наблюдается после курса иглорефлексотерапии.
Медикаментозная терапия

В зависимости от причин происхождения запора и результатов проведенного физиотерапевтического лечения ребенку назначают следующие лекарственные препараты:
- слабительные на основе лактулозы – они безвредны и не вызывают привыкания кишечника;
- свечи с глицерином;
- фиточаи со слабительным эффектом – используют с особой осторожностью, так как могут возникать серьезные побочные эффекты и диарея;
- пробиотики – для заселения кишечника полезной микрофлорой;
- спазмолитики – если запоры обусловлены спастическим сокращение мускулатуры петель кишечника;
- курсы лечебных клизм – масляных, гипертонических, ромашковых.
При наличии анальной трещины ребенку индивидуально подбирают препараты местного действия с регенерирующим, обезболивающим и противовоспалительным эффектом – мази, кремы, ректальные свечи.
При запорах нейрогенного характера после перенесенного стресса ребенку может потребоваться курс седативных или антидепрессантов.
Что будет, если не лечить запор у ребенка?
Не леченный запор у ребенка в большинстве случаев переходит в хроническую форму течения. Это приводит к появлению ряда серьезных проблем – колит кишечника, расширение и воспаление вен заднего прохода, появление болезненных анальных трещин и свищей прямой параректальной клетчатки, общая интоксикация организма каловыми массами.
В некоторых случаях острый запор у ребенка может быть признаком кишечной непроходимости, аппендицита, закупорки кишечника клубками глистов – все эти состояния требуют немедленного медицинского вмешательства, так как могут угрожать жизни больного.
Профилактика запора у ребенка
Профилактика запора у детей раннего возраста начинается еще с первых дней его жизни. Сюда входят:
- раннее прикладывание ребенка к груди и естественное вскармливание;
- своевременное и правильное введение прикорма ребенку;
- ежедневное выполнение с малышом гимнастических процедур;
- соблюдение правил рационального питания после 1 года;
- поощрение у ребенка двигательной активности и прогулок на свежем воздухе;
- своевременное высаживание малыша на горшок, чтобы у него выработался условный рефлекс к дефекации.
Для предупреждения развития запоров рефлекторно-психогенного характера родители должны тщательно следить за гигиеной половых органов малыша, никогда не ругать его за промахи, всячески поощрять и хвалить за совершение дефекации в горшок в младшем дошкольном возрасте.
Источник