Чтобы я не ел у меня изжога
Это неприятное состояние хотя бы раз в жизни испытывал, наверно, каждый. Иногда изжога — относительно безобидное следствие употребления неподходящей пищи, но нередко она оказывается симптомом серьезных заболеваний, которые требуют безотлагательного лечения.
Как распознать, насколько велика опасность? Когда пора принимать меры и в чем они должны заключаться? Как бороться с изжогой с помощью лекарственных препаратов? Ответы на эти важные вопросы — в нашей статье.
Что такое изжога
Ощущение жжения в пищеводе в результате раздражения его слизистой оболочки — так проявляется изжога. Но откуда берутся эти ощущения?
Среда здорового желудка кислая, что обусловлено действием соляной кислоты — основного компонента желудочного сока. В пищеводе же кислотность близка к нейтральной. В норме обратному движению пищи препятствует круговая мышца — сфинктер. При его ослаблении по тем или иным причинам кислое содержимое желудка забрасывается в пищевод. Данный процесс называется рефлюксом. Стенки желудка выстланы изнутри защитной пленкой слизи. Благодаря этому они не подвержены агрессивному действию кислоты. Но в пищеводе отсутствуют железы, вырабатывающие защитную слизь. Поэтому кислое желудочное содержимое разъедает слизистую оболочку органа. По сути, наблюдается не что иное, как химический ожог пищевода. Это проявляется чувством жжения, иногда боли в загрудинной области.
Чаще всего изжога возникает примерно через 15–30 минут после приема пищи. Иногда она беспокоит больных в ночные часы.
По статистике периодически ощущают изжогу от 20 до 50% населения развитых стран, притом 10–20% испытывают это состояние чаще одного раза в неделю.
Частая изжога не только сильно снижает качество жизни, но и свидетельствует о серьезных проблемах со здоровьем, а также сама по себе приводит к довольно тяжелым последствиям.
Причины изжоги
Непосредственная причина, как уже было сказано, — ослабление пищеводного сфинктера, приводящее к рефлюксу. Также имеет значение повышенное содержание соляной кислоты в желудочном соке. А эти процессы, в свою очередь, наблюдаются при многих заболеваниях и физиологических состояниях.
- Заболевания ЖКТ:
- гастроэзофагеальная рефлюксная болезнь (сокращенно ГЭРБ), связанная с недостаточностью пищеводного сфинктера. Изжога возникает обычно сразу или спустя 20–30 минут после еды, часто сопровождается отрыжкой;
- гастрит с повышенной кислотностью. Пациент чувствует изжогу через 15–30 минут после приема пищи. Практически всегда этому сопутствуют жалобы на боли в подложечной области;
- язвенная болезнь. Жжение за грудиной возникает через 15–30 минут после еды в случае поражения желудка и через 1,5–2 часа при локализации процесса в двенадцатиперстной кишке;
- холецистит и желчнокаменная болезнь.
- Нарушения режима питания. Нерегулярные приемы пищи, переедание, еда второпях — все это способствует ослаблению пищеводного сфинктера и провоцирует изжогу.
- Погрешности в рационе. Жирные, жареные, острые блюда, свежая выпечка, чай, кофе, шоколад — злоупотребление такой пищей может вызвать изжогу даже у здоровых людей.
- Прием некоторых медикаментов, в частности НПВС, гипотензивных препаратов, также может стать причиной изжоги.
- Нездоровый образ жизни: вредные привычки (курение, злоупотребление алкоголем), хронический стресс.
- Беременность — одна из возможных причин изжоги у женщин. Рефлюкс возникает вследствие повышения внутрибрюшного давления. Тот же механизм развития изжоги наблюдается при избыточном весе.
- Некоторые внешние факторы: тесная одежда, поднятие тяжестей и другие подобные обстоятельства иногда провоцируют изжогу у здоровых людей.
Последствия изжоги
Причиной постоянной изжоги, скорее всего, является серьезное заболевание. Поэтому часто возникающее чувство жжения за грудиной требует безотлагательного вмешательства: промедление с медицинской помощью может стоить человеку здоровья, а иногда и жизни.
Опасность представляют не только причины рефлюкса, но и само это состояние. При длительном воздействии кислоты на незащищенную слизистую пищевода развивается воспалительное заболевание — эзофагит. В некоторых случаях образуются эрозии и пептические язвы, чреватые кровотечением. Осложнением могут стать рубцовые стриктуры (сужения) пищевода, которые делают невозможным нормальный процесс приема пищи.
У ряда пациентов хроническое воспаление приводит к перерождению эпителия слизистой оболочки пищевода. Такое состояние носит название пищевод Барретта (синдром Барретта) и считается предраковым.
Таким образом, мы видим, что последствия изжоги при ее длительном игнорировании могут быть поистине трагическими, вплоть до аденокарциномы.
В этом контексте огромное значение приобретает своевременная и качественная диагностика.
Это важно!
В некоторых случаях жжение за грудиной является состоянием, требующим неотложной медицинской помощи. Под «маской» изжоги могут скрываться приступ стенокардии и инфаркт миокарда. Поэтому при любых необычных и настораживающих симптомах, сопровождающих это состояние, следует незамедлительно обращаться к врачу.
Диагностика
Диагностика при изжоге носит комплексный характер. Тщательный сбор анамнеза, анализ жалоб пациента позволяют врачу выбрать одно или несколько приоритетных направлений исследования.
Лабораторные анализы
В диагностике причин изжоги применяется широкий спектр лабораторных методов.
- Общий анализ крови проводится для определения уровня гемоглобина, эритроцитов, лейкоцитов, СОЭ и др. Отклонение этих показателей от нормы свидетельствует о нарушениях в состоянии организма пациента. Например, высокий лейкоцитоз и СОЭ служат признаками воспалительного процесса, а анемия сопутствует многим заболеваниям ЖКТ. Общий анализ крови не является специфическим исследованием и позволяет сделать лишь косвенные выводы для дальнейшего обследования.
- Биохимический анализ крови определяет содержание печеночных и панкреатических ферментов, билирубина, микроэлементов и др. Результаты помогают оценить функции печени, поджелудочной железы, желчного пузыря. Исследование проводится натощак.
- Анализ крови на наличие антител к Helicobacter pylori выполняется у всех гастроэнтерологических пациентов. Положительный результат подтверждает наличие гастрита или язвенной болезни, ассоциированных с этим микроорганизмом.
- Анализ кала (копрограмма) — информативный, хотя и не специфический метод исследования, позволяющий оценить состояние и функции ЖКТ. Наличие патологических включений, нарушение состава микрофлоры свидетельствуют о расстройстве функций тех или иных органов.
ФГДС
Фиброгастродуоденоскопия позволяет визуально оценить состояние слизистой пищевода, желудка и двенадцатиперстной кишки, определить наличие воспалительных изменений, язвенных дефектов, опухолей и т.д.
Исследование выполняется с помощью эндоскопа, который вводится в полость желудка через пищевод. Изображение демонстрируется на экране. ФГДС может сочетаться с биопсией.
Для уменьшения неприятных ощущений процедура проводится под местной или общей анестезией.
Фиброгастродуоденоскопия — информативный и точный метод диагностики заболеваний ЖКТ. С его помощью можно с высокой достоверностью поставить такие диагнозы, как «гастрит», «эзофагит», «язвенная болезнь» и т.д.
Эзофагоманометрия
Манометрия позволяет измерить давление в пищеводе с помощью катетера, который вводится через рот или нос.
При данном методе диагностики исследуются такие показатели, как перистальтика пищевода, функции верхнего и нижнего пищеводных сфинктеров.
Эзофагоманометрия используется для подтверждения диагноза заболевания, связанного с нарушением сократительной активности пищевода, в частности, ГЭРБ.
Метод противопоказан больным с аневризмой аорты, острым деструктивным эзофагитом, пациентам в тяжелом состоянии.
PH-метрия
Непосредственное измерение уровня pH в разных отделах желудка, пищеводе и двенадцатиперстной кишке применяется с целью точной диагностики нарушений при заболеваниях, связанных с изменением кислотности. Метод помогает подобрать эффективную тактику лечения при ГЭРБ, гастритах, дуодените, язвенной болезни и др.
В зависимости от продолжительности процедуры различают кратковременную, суточную и экспресс-pH-метрию.
Исследование выполняется с помощью зонда, вводимого через рот или нос. За несколько часов до процедуры нужно прекратить прием пищи и определенных лекарственных препаратов.
Противопоказания к pH-метрии те же, что к манометрии пищевода и ФГДС: тяжелые заболевания сердечно-сосудистой системы и легких, нарушения свертываемости крови, преклонный возраст.
Особенности лечения
Чтобы понять, как избавиться от изжоги, нужно знать, из-за чего она возникла. Редкие приступы, вызванные нарушением режима или рациона питания у здоровых людей, не требуют специального медицинского вмешательства и быстро проходят при изменении образа жизни.
Другое дело, если пациента беспокоит частая изжога: причины этого, скорее всего, заключаются в заболевании ЖКТ.
Лечение изжоги в таких случаях возможно только при комплексном подходе. Терапевтические мероприятия должны быть направлены не только на снятие неприятных симптомов, но и на коррекцию основного заболевания. Таким образом, причина и лечение изжоги тесно связаны.
Лечебное воздействие обычно предполагает медикаментозную терапию. Подбор лекарственных средств осуществляется врачом с учетом поставленного диагноза. Чаще всего назначают препараты одновременно нескольких групп (как минимум, антациды + гастропротекторы).
Полное избавление от изжоги возможно при успешном лечении основного заболевания.
Общие терапевтические рекомендации
Кроме приема медикаментов, огромное значение при лечении изжоги имеют соблюдение диеты и коррекция образа жизни.
Необходимо отказаться от курения и употребления алкоголя, установить правильный режим питания. Пищу следует принимать 4–5 раз в день небольшими порциями, тщательно пережевывая. Не рекомендуется лежать сразу после еды. Последний прием пищи должен быть не позднее, чем за 3 часа до сна.
Из рациона следует исключить жирные и жареные блюда, острые приправы и соусы, газированные напитки, кофе и крепкий чай, шоколад, цитрусовые, томаты, кислые фрукты и другие продукты, провоцирующие изжогу. Полезны каши, нежирное отварное мясо, приготовленные на пару овощи и обезжиренные молочные продукты.
Как справиться с изжогой с помощью медикаментов
Лекарственные препараты при изжоге назначаются врачом строго по показаниям, на основании поставленного диагноза. Перед их приемом необходимо ознакомиться с инструкцией и убедиться в отсутствии противопоказаний.
При заболеваниях ЖКТ, сопровождающихся изжогой, применяются препараты нескольких групп (обычно в комплексе).
Легкие формы изжоги и/или редкие приступы
Если приступы жжения в пищеводе возникают редко и протекают легко, основное лечение направлено на устранение симптомов, уменьшение рефлюкса и защиту слизистой от воздействия кислоты.
- Антациды
Антациды назначаются для устранения изжоги и облегчения болей в желудке при кислотозависимых заболеваниях (хронические гастриты, язвенная болезнь, ГЭРБ).
Терапевтический эффект антацидов заключается в нейтрализации кислоты, содержащейся в желудочном соке. Их действие быстрое, но кратковременное.
Основными действующими веществами препаратов этой группы являются соединения алюминия, кальция и магния, а также их комбинации.
При длительном приеме и передозировке антацидов могут возникать побочные эффекты: диарея (препараты магния), запор, симптомы отравления (препараты алюминия) и т.д.
Антациды назначаются как симптоматические средства в дополнение к основной терапии кислотозависимых заболеваний. - Альгинаты
Альгинаты показаны к применению при ГЭРБ и изжоге, не связанной с заболеваниями ЖКТ.
Вступая в реакцию с соляной кислотой, активный компонент препарата образует на поверхности желудочного содержимого так называемый «альгинатовый плот» — пленку геля с нейтральным pH. Это препятствует возникновению рефлюкса. Если содержимое желудка все же попадает в пищевод, «плот» защищает слизистую от повреждения кислотой.
Действующие вещества альгинатов — соединения альгиновой кислоты, получаемой из бурых водорослей, с кальцием или натрием.
Альгинаты практически не имеют побочных эффектов.
Препараты данной группы также назначаются в качестве симптоматического лечения изжоги в комплексе с другими средствами. - Гастропротекторы
Для эффективного лечения изжоги не всегда достаточно симптоматических средств. Одновременно рекомендуется принимать гастропротекторы, которые воздействуют не только на симптомы, но и на причины их появления.
Прием гастропротекторов показан как при кислотозависимых заболеваниях, так и при изжоге, вызванной функциональными расстройствами ЖКТ.
Гастропротекторы защищают поврежденную слизистую желудка от агрессивного действия соляной кислоты и пепсина, образуя на ее поверхности тонкую защитную пленку. При этом препарат удерживается только на пораженных участках. Одним из действующих веществ таких препаратов является трикалия дицитрат висмута.
Возможные побочные эффекты гастропротекторов зависят от типа активного компонента. Например, сукральфат может вызывать запоры и сухость во рту, а мизопростол — диарею. Препараты висмута практически не имеют побочных эффектов.
Тяжелые формы и частые приступы
Если пациента беспокоит частая или сильная изжога, причины обычно гораздо серьезнее, чем обычное функциональное нарушение ЖКТ. Скорее всего, имеет место обострение заболевания, которое требует комплексной и длительной терапии. В дополнение к антацидам и гастропротекторам назначаются препараты других групп.
- Антисекреторные препараты
Медикаменты этой группы уменьшают секрецию соляной кислоты, являются эффективным средством при лечении язвенной болезни и гастритов.
Существует два типа антисекреторных препаратов.
H2-блокаторы гистаминовых рецепторов, помимо антисекреторного действия, уменьшают образование пепсина, увеличивают выработку слизи и повышают сопротивляемость слизистой желудка агрессивным факторам. Активные компоненты препаратов этой группы — циметидин, ранитидин, фамотидин.
Для предотвращения рецидивов язвенной болезни H2-блокаторы назначают длительными курсами (лечение может продолжаться несколько лет). При малых дозах побочные эффекты наблюдаются редко.
Ингибиторы протонной помпы эффективно подавляют секрецию соляной кислоты. Основное действующее вещество препаратов этого типа — омепразол.
Ингибиторы протонной помпы не дают побочных эффектов, если курс лечения не превышает 3 месяцев. - Прокинетики
Прокинетики — средства для улучшения двигательной функции ЖКТ, часто применяемые в комплексной терапии язвенной болезни, ГЭРБ, функциональных расстройств пищеварения. В данную группу входят препараты с различными активными веществами и механизмом действия. Основной терапевтический эффект этих средств при изжоге заключается в повышении тонуса пищеводного сфинктера и, следовательно, предотвращении рефлюкса.
Некоторые виды прокинетиков обладают серьезными побочными действиями, поэтому их прием обязательно должен быть согласован с врачом.
Изжога не так безобидна, как привыкли думать многие, кто сталкивается с ней. Если приступы повторяются систематически — это повод заподозрить заболевание. В таких случаях медлить нельзя, потому что последствия могут быть очень серьезными. При частой или сильной изжоге необходимо обратиться к врачу-гастроэнтерологу для постановки диагноза и назначения подходящих препаратов.
Источник
Ãîâîðèòü ñåãîäíÿ áóäåì îá î÷åíü ïîïóëÿðíîì çàáîëåâàíèè, êîòîðîìó íå óäåëÿþò äîñòàòî÷íî âíèìàíèÿ: ãàñòðîýçîôàãåàëüíàÿ ðåôëþêñíàÿ áîëåçíü. Ñêîðåå âñåãî, òàêàÿ ôîðìóëèðîâêà êîìó-òî ïîêàæåòñÿ íåçíàêîìîé, â îòëè÷èå îò èçæîãè, êîòîðàÿ ÿâëÿåòñÿ åå ãëàâíûì ñèìïòîìîì.
Åñëè âàì óäîáíåå ñìîòðåòü âèäåî, òî â êîíöå åñòü ññûëêà íà âèäåîðîëèê íà ýòó æå òåìó.

Âåäü ñðåäñòâà îò íåå ïîñòîÿííî ðåêëàìèðóþòñÿ ïî ÒÂ, äà è ñðåäè âàñ ìíîãî òåõ, êòî èñïûòûâàë åå îäíàæäû èëè ñòðàäàåò îò íåå ðåãóëÿðíî. Ëþäè ñòàëè ëó÷øå æèòü: ëó÷øå è áîëüøå ïèòàòüñÿ, ïðè÷åì ïèòàòüñÿ ðàçëè÷íûìè âêóñíîñòÿìè, ó íèõ èçìåíèëèñü ïèùåâûå ïðèâû÷êè, îíè âåäóò ìàëîïîäâèæíûé îáðàç æèçíè, ÷òî äåëàåò âåñüìà ïîïóëÿðíûìè íåêîòîðûå çàáîëåâàíèÿ. ÃÝÐÁ â èõ ÷èñëå.
Ïî÷åìó âàæíî çíàòü îá ýòîì çàáîëåâàíèè? Ïîòîìó ÷òî ñàìà ïî ñåáå èçæîãà íåïðèÿòíàÿ âåùü, îò êîòîðîé íåòðóäíî èçáàâèòüñÿ êàê ïðè ïîìîùè íàðîäíûõ ñðåäñòâ, òàê è ïðè ïîìîùè ñïåöèàëüíûõ ïðåïàðàòîâ, ëåæàùèõ íà âèòðèíàõ àïòåê íà ñàìîì âèäíîì ìåñòå.

Íî âîò ïðè ðåãóëÿðíî âîçíèêàþùåé èçæîãå íà ïðîòÿæåíèå ìíîãèõ ëåò áóäóò ñåðüåçíûå ïîñëåäñòâèÿ, êîòîðûå ìîãóò îêîí÷èòüñÿ ëåãêèì ïðèñòóïîì ñìåðòè. Ðàê ïèùåâîäà ýòî âàì íå øóòêè. Íî äàâàéòå îáî âñåì ïî ïîðÿäêó.
Ýòèîëîãèÿ
ÃÝÐÁ ðàçâèâàåòñÿ ïî ìíîãèì ïðè÷èíàì, èç êîòîðûõ îñíîâíûå î÷åíü ëåãêî ïðåäîòâðàòèòü:
ìàëîïîäâèäâèæíûé îáðàç æèçíè;
íåïðàâèëüíûå ïèùåâûå ïðèâû÷êè.
Äàâàéòå ñíà÷àëà ïîñìîòðèì, êàê äîëæíî ïðîèñõîäèòü â íîðìå. Ïîñëå ïåðåæåâûâàíèÿ ïèùà ïðîõîäèò ïî ïèùåâîäó, à çàòåì ÷åðåç êàðäèàëüíûé ñôèíêòåð ïîïàäàåò â æåëóäîê.
Ïðè ÃÝÐÁ ñîäåðæèìîå âàøåãî æåëóäêà îêàçûâàåòñÿ òàì, ãäå îíî áûòü íå äîëæíî: â ïèùåâîäå. Ïðîèñõîäèò åãî çàáðîñ, òî åñòü ðåôëþêñ.
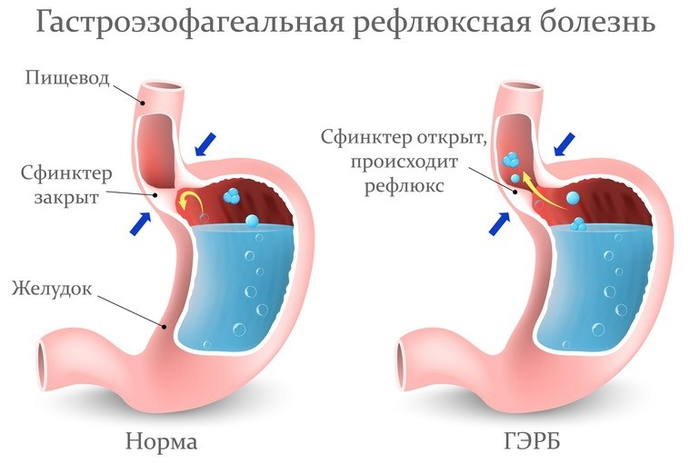
×òî â ýòîì ïëîõîãî?
À âîò ÷òî: ñðåäà â âàøåì æåëóäêå î÷åíü àãðåññèâíàÿ. Ýòî íóæíî äëÿ òîãî, ÷òîáû ïåðåâàðèâàòü ïîñòóïàþùóþ ïèùó. È, åñëè æåëóäîê — ýòî îðãàí, êîòîðûé ýâîëþöèîííî ñôîðìèðîâàëñÿ òàêèì îáðàçîì, ÷òîáû íå òîëüêî ñîçäàâàòü ýòó ñðåäó, íî è ñóìåòü çàùèòèòüñÿ îò åå âîçäåéñòâèÿ, òî ïèùåâîä ýòî ïðîñòî ìûøå÷íàÿ òðóáêà, êîòîðàÿ íóæíà äëÿ ïðîòàëêèâàíèÿ ïèùåâîãî êîìêà. Ýïèòåëèé ïèùåâîäà èìååò ñîâñåì äðóãîå ñòðîåíèå, íåæåëè ýïèòåëèé æåëóäêà: îí ïîêðûò ñëèçüþ äðóãîãî ñîñòàâà è íå èìååò ñòîëüêî ðàçëè÷íûõ ôàêòîðîâ çàùèòû. È èìåííî ïîýòîìó âû îùóùàåòå èçæîãó, êîãäà íåäîïåðåâàðåííàÿ ïèùà âìåñòå ñ ñîëÿíîé êèñëîòîé çàáðàñûâàåòñÿ èç æåëóäêà â ïèùåâîä: â ýòîò ìîìåíò âû áóêâàëüíî ïåðåâàðèâàåòå ñåáÿ èçíóòðè.
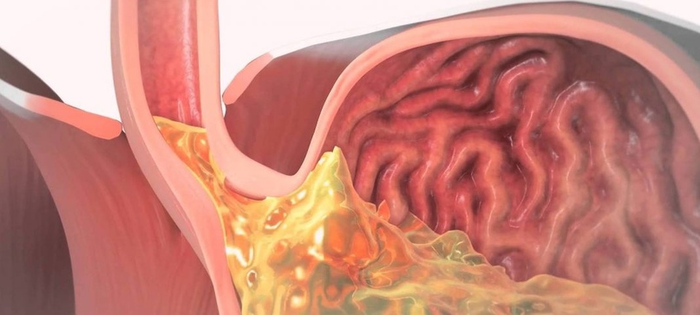
Ðàçâèòèþ äàííîé ïàòîëîãèè ñïîñîáñòâóåò ìíîãî ôàêòîðîâ. Ïåðå÷èñëèì îñíîâíûå èç íèõ:
Ïåðååäàíèå
Âî âðåìÿ ïðèåìà ïèùè çíà÷åíèå pH æåëóäêà â ñðåäíåì ïîäíèìàåòñÿ äî 4-4,5, íî íàä æåëóäî÷íûì ñîäåðæèìûì ôîðìèðóåòñÿ ïîâåðõíîñòíûé ñëîé, pH êîòîðîãî ìîæåò äåðæàòüñÿ íà áîëåå íèçêîì óðîâíå, âïëîòü äî 1,6. Ýòîò ñëîé ñîõðàíÿåòñÿ äî 2 ÷àñîâ ïîñëå ïðèåìà åäû è íîñèò íàçâàíèå «êèñëîòíûé êàðìàí». Èìåííî îí èãðàåò âàæíóþ ðîëü â ôîðìèðîâàíèè ÃÝÐÁ ó ìíîãèõ ëþäåé, ò.ê. ïðè ðåôëþêñå ïèùà ïðîõîäèò â îáðàòíóþ ñòîðîíó ÷åðåç ýòîò ñëîé. À ïðè íàïîëíåííîì æåëóäêå âåðîÿòíîñòü ðåôëþêñà âûøå.
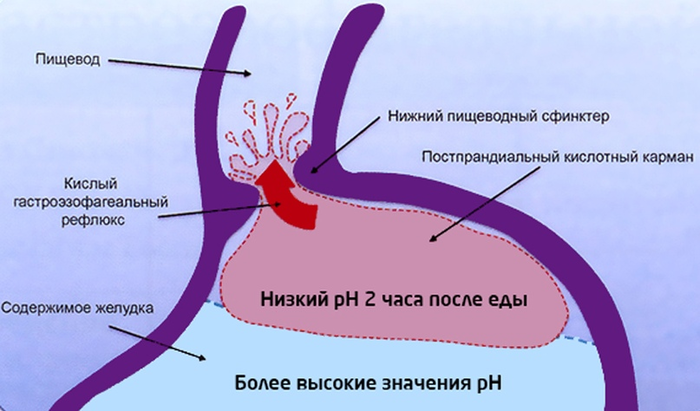
Îæèðåíèå
Ñóùåñòâóåò ñâÿçü ìåæäó îæèðåíèåì è ÃÝÐÁ: ïîâûøåííûé Èíäåêñ Ìàññû Òåëà (ÈÌÒ) èëè óâåëè÷åííûé îáúåì òàëèè ñâÿçàíû ñ íàëè÷èåì ñèìïòîìîâ è îñëîæíåíèé ÃÝÐÁ, âêëþ÷àÿ ïèùåâîä Áàððåòòà ïðåäðàêîâîå ñîñòîÿíèå.
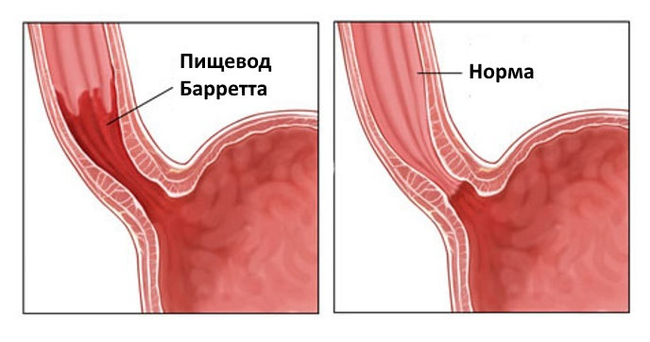
Ïèùåâûå ïðèâû÷êè
Èçæîãà âîçíèêàåò ÷àùå íå òîëüêî ïðè ïåðååäàíèè, íî òàêæå ïðè óïîòðåáëåíèè îïðåäåëåííîé ïèùè â îïðåäåëåííîå âðåìÿ ñóòîê. Êàêîé ïèùè è êîãäà? Ýòî âñåãäà ÿðêî äåìîíñòðèðóåò ðåêëàìà ïðåïàðàòîâ îò èçæîãè: â íåé ïîêàçûâàþò íå òîëüêî ëåêàðñòâà, êîòîðûå ìîæíî ïðèíèìàòü, íî è åäó, îò êîòîðîé íóæíî îòêàçàòüñÿ, íó èëè õîòÿ áû ñîêðàòèòü åå êîëè÷åñòâî.

À èìåííî: ñëàäêîå è æèðíîå â âå÷åðíåå âðåìÿ.
Ñèìïòîìàòèêà
Ñàìûì ïîïóëÿðíûìè ïðîÿâëåíèÿìè ÃÝÐÁ ÿâëÿþòñÿ èçæîãà è ðåãóðãèòàöèÿ, òî åñòü ïîïàäàíèå ïèùè èç æåëóäêà â ïèùåâîä èëè äàæå â ðîòîâóþ ïîëîñòü. Îùóùàåòñÿ ýòî êàê êîì â ãîðëå. Åùå ìîæåò áûòü îòðûæêà, íî îíà îáû÷íî ëþäåé íå áåñïîêîèò. Òî÷íî òàê æå áîëüíûå ìîãóò íå îáðàùàòü âíèìàíèÿ íà äèñêîìôîðò â ýïèãàñòðàëüíîé îáëàñòè, ëåãêóþ òîøíîòó è ìåòåîðèçì (èçáûòî÷íîå îáðàçîâàíèå ãàçîâ).
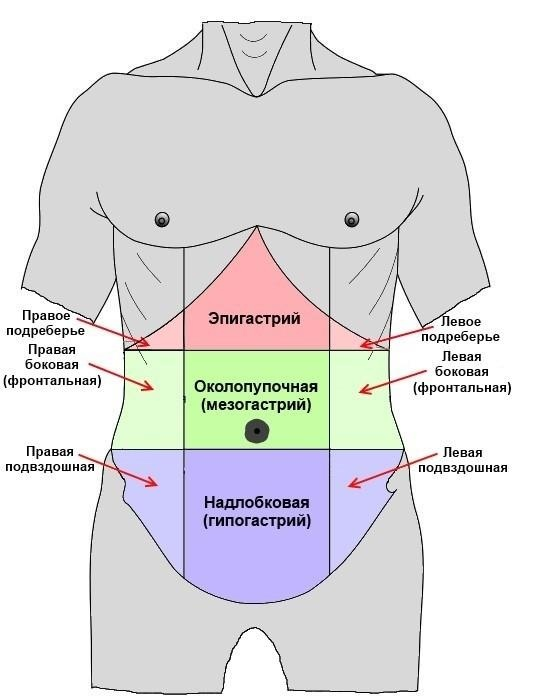
Íî íå ñëàáîñòü ïðîÿâëåíèé ìåøàåò äèàãíîñòèêå, à ñõîæåñòü îñíîâíûõ ïðîÿâëåíèé ÃÝÐÁ ñ îñíîâíûìè ïðîÿâëåíèÿìè äðóãèõ çàáîëåâàíèé. Íàïðèìåð, èçæîãà â íåêîòîðûõ ñëó÷àÿõ ìîæåò áûòü î÷åíü ïîõîæåé íà ææåíèå çà ãðóäèíîé ïðè èøåìè÷åñêîé áîëåçíè ñåðäöà (ÈÁÑ). Ïàöèåíòó áóäóò ïðîâîäèòü ðàçëè÷íûå ýëåêòðîêàðäèîãðàììû è ýõîêàðäèîãðàôèè â ïîïûòêå âûÿñíèòü, ÷òî íå òàê ñ åãî ñåðäöåì, íàçíà÷àò ïðåâåíòèâíî ñîâåðøåííî íå íóæíûå åìó ïðåïàðàòû, è ïðè ýòîì ïðîáëåìà íèêóäà íå äåíåòñÿ.
Íî ïîäîáíîå ïðîèñõîäèò äîâîëüíî ðåäêî: ïðè÷èí ææåíèÿ çà ãðóäèíîé íå òàê ìíîãî, ïîýòîìó ãðàìîòíûé ñïåöèàëèñò èçíà÷àëüíî áóäåò ðàññìàòðèâàòü èçæîãó êàê îäèí èç âîçìîæíûõ âàðèàíòîâ è íàçíà÷èò íåîáõîäèìûå àíàëèçû. À âîò êàøåëü êàê ïðîÿâëåíèå çàáîëåâàíèÿ æåëóäêà â ïîëèêëèíè÷åñêèõ óñëîâèÿõ ðàññìàòðèâàåòñÿ íå òàê ÷àñòî.  ïåðâóþ î÷åðåäü ïîòîìó ÷òî ñàì ïàöèåíò áóäåò èñêðåííå âåðèòü, ÷òî ýòî ëåãêàÿ ïðîñòóäà, êîòîðàÿ òî ïðîõîäèò, òî âîçâðàùàåòñÿ.
Âû ìîæåòå ñïðîñèòü: «Êàê êàøåëü ìîæåò áûòü ñ ýòèì ñâÿçàí?» Î÷åíü ïðîñòî! Æåëóäî÷íîå ñîäåðæèìîå â íåêîòîðûõ ñëó÷àÿõ ìîæåò çàáðàñûâàòüñÿ äîâîëüíî äàëåêî, âïëîòü äî ðîòîâîé ïîëîñòè, ïîñëå ÷åãî ïîéäåò îáðàòíî âíèç, è êàêàÿ-òî ÷àñòü ìîæåò ïîïàñòü â äûõàòåëüíûå ïóòè, îêàçûâàÿ íåõîðîøåå äåéñòâèå íà ãîëîñîâûå ñâÿçêè (ïðèâåò îñèïëîñòü) è ñëèçèñòóþ, âûçûâàÿ êàøåëü. Îñîáåííî ëåãêî ýòî ïðîèñõîäèò â ãîðèçîíòàëüíîì ïîëîæåíèè. Ïîýòîìó, åñëè âû ëþáèòå ïîåñòü íà íî÷ü èëè ïîêåìàðèòü ïàðó ÷àñèêîâ ïîñëå îáåäà, âû íàõîäèòåñü â ãðóïïå ðèñêà. Ïîëîæåíèå òåëà ïîñëå åäû èìååò òàêîå áîëüøîå çíà÷åíèå, ÷òî â íåêîòîðûõ ðåêîìåíäàöèÿõ äàæå ñóòóëîñòü ðåêîìåíäóåòñÿ ðàññìàòðèâàòü êàê ïðåäðàñïîëàãàþùèé ôàêòîð ê ÃÝÐÁ. Íî ýòî òàê, ê ñëîâó. Ãëàâíîå, ÷òîáû âû ïîíÿëè, ÷òî ìû ñåé÷àñ ãîâîðèì î çàáîëåâàíèè, êîòîðîå íà ðàííåé ñòàäèè ÷àñòî íå çàìå÷àþò íè âðà÷è, íè ñàìè áîëüíûå.
Êîðî÷å ãîâîðÿ, îñíîâíûå ñèìïòîìû ýòî èçæîãà ñ ðåãóðãèòàöèåé. Ïðè íàëè÷èè èìåííî ýòèõ ñèìïòîìîâ ñòîèò äóìàòü î ãàñòðîýçîôàãåàëüíîé ðåôëþêñíîé áîëåçíè. À ïðè íàëè÷èè äèñôàãèè íàðóøåíèè ãëîòàíèÿ è îäèíîôàãèè áîëåçíåííîì ãëîòàíèè íóæíî áåæàòü ê âðà÷ó, ò.ê. ýòè ñèìïòîìû ãîâîðÿò î ãëóáîêèõ ìíîæåñòâåííûõ ïîâðåæäåíèÿõ ïèùåâîäà, ïðèâåäøèõ ê ýðîçèÿì è ñòðèêòóðàì.
Ýðîçèè â ïèùåâîäå ýòî ïðèçíàê ýðîçèâíîãî ýçîôàãèòà, êîòîðûé â íåêîòîðûõ ñëó÷àÿõ ìîæåò ïåðåõîäèòü â ïèùåâîä Áàðåòòà, êîòîðûé â ñâîþ î÷åðåäü ÿâëÿåòñÿ ïðåäðàêîâûì ñîñòîÿíèåì.
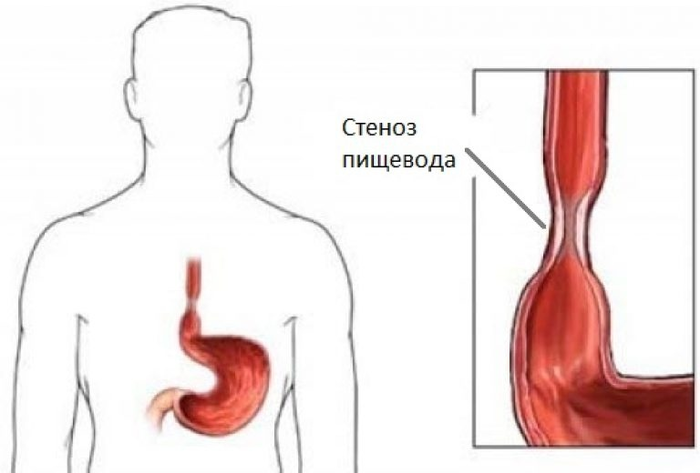
Ñòðèêòóðû ýòî ïî ñâîåé ñóòè ðóáöû. Êàê ïîñëå òîãî ïàäåíèÿ ñ äåðåâà ó âàñ îñòàëñÿ øðàì íà êîæå, òàê è íà ïèùåâîäå âìåñòî íîðìàëüíîé ñòåíêè, ñïîñîáíîé ê ñîêðàùåíèþ è âûðàáàòûâàíèþ ñëèçè, êîòîðàÿ äîëæíà ïîìîãàòü ïðîõîæäåíèþ ïèùè, îáðàçîâàëñÿ ðóáåö ñîåäèíèòåëüíàÿ òêàíü, êîòîðàÿ âûïîëíÿåò ðîëü îáû÷íîé çàïëàòêè.
Äèàãíîñòèêà
 ïåðâóþ î÷åðåäü ïðè äèàãíîñòèêå ÃÝÐÁ îáðàùàåòñÿ âíèìàíèå íà êëèíè÷åñêóþ êàðòèíó, òî åñòü íåïîñðåäñòâåííî íà ïðîÿâëåíèÿ çàáîëåâàíèÿ, à òàêæå âàæíóþ ðîëü èãðàåò àíàìíåç. Âàæíî îáíàðóæèòü ñâÿçü ñèìïòîìîâ ñ ïðèåìîì ïèùè, èíà÷å, êàê ÿ ãîâîðèë ðàíåå, ýòî ìîæåò áûòü ïðèçíàê ñîâñåì äðóãîé áîëåçíè.
Ïðè îñìîòðå îñîáåííî âàæíî èçìåðèòü Èíäåêñ Ìàññû Òåëà: åñëè ó ÷åëîâåêà îí ïîâûøåí, ýòî ãîâîðèò î åãî íåïðàâèëüíûõ ïèùåâûõ ïðèâû÷êàõ.
Òàêæå îáðàùàþò âíèìàíèå íà òî, êàê ÷åëîâåê ñïðàâëÿåòñÿ ñ âîçíèêàþùåé èçæîãîé: åñëè ïðèåì áåçðåöåïòóðíûõ ñðåäñòâ îò èçæîãè èëè êàêîãî-íèáóäü ìîëîêà íå ïðèíîñèò îáëåã÷åíèÿ, òî îïÿòü-òàêè ïðè÷èíà áåñïîêîéñòâ ìîæåò áûòü íå â ïèùåâîäå.
×òî êàñàåòñÿ èíñòðóìåíòàëüíîé äèàãíîñòèêè, òî çîëîòûì ñòàíäàðòîì ÿâëÿåòñÿ ïðîâåäåíèå ñóòî÷íîé pH-ìåòðèè ïèùåâîäà, êîòîðàÿ ïîçâîëÿåò çàôèêñèðîâàòü êàæäûé ýïèçîä ðåôëþêñà. Êàê äîïîëíèòåëüíî ìîæíî ñäåëàòü ôèáðîãàñòðîñêîïèþ (ÔÃÑ)
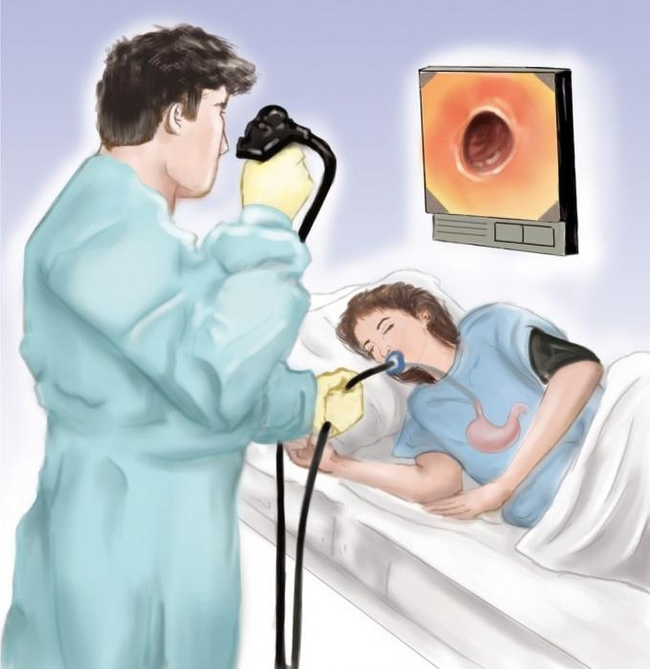
 ýòîì ñëó÷àå ñïåöèàëèñò ñâîèìè ãëàçàìè ìîæåò óâèäåòü ïîâðåæäåíèÿ ïèùåâîäà, åñëè îíè åñòü, à òàêæå âçÿòü ôðàãìåíò òêàíè äëÿ äàëüíåéøèõ èññëåäîâàíèé, ÷òîáû óòî÷íèòü äèàãíîç. Åùå ìîæíî ïðîâåñòè ðåíòãåíîãðàôèþ ñ áàðèåì: ñ åå ïîìîùüþ âîçìîæíî îïðåäåëèòü àíàòîìè÷åñêèå àíîìàëèè, êîòîðûå ëèáî áûëè âûçâàíû ÃÝÐÁ, ëèáî êîòîðûå ïðåäøåñòâîâàëè åé.
Òàêæå ìîæíî ïðîâåñòè ðàçëè÷íûå òåñòû íà íàëè÷èå áàêòåðèè H.pylori, íàëè÷èå êîòîðîé ñêîðåå âñåãî ãîâîðèò î õðîíè÷åñêîì ãàñòðèòå, òî åñòü î íàðóøåíèè êèñëîòíîñòè æåëóäêà, òî åñòü î âîçìîæíîé ïðè÷èíå ÃÝÐÁ.
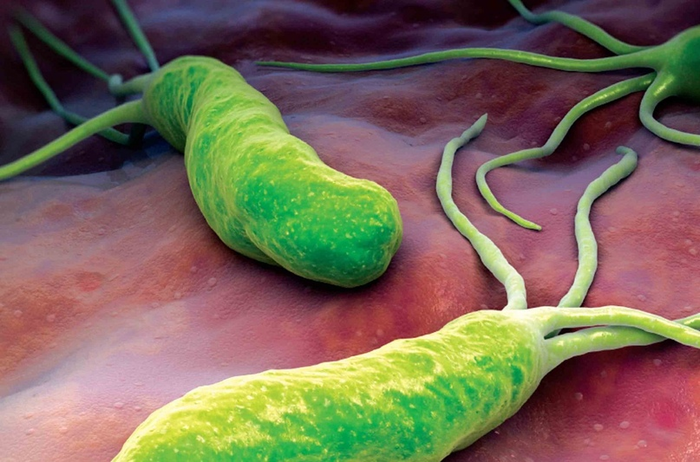
Âîîáùå, ÔÃÄÑ, ðåíòãåíîãðàôèÿ ñ áàðèåì è òåñò íà H.pylori èìåþò áîëüøåå çíà÷åíèå äëÿ äèàãíîñòèêè õðîíè÷åñêîãî ãàñòðèòà è ÿçâû æåëóäêà è 12-ïåðñòíîé êèøêè. Ñåé÷àñ ìû ãîâîðèì î äðóãîì çàáîëåâàíèè, íî åñëè âàì õî÷åòñÿ, ÷òîáû ÿ ðàññêàçàë î ãàñòðèòå è ÿçâå, íàïèøèòå îá ýòîì â êîììåíòàðèÿõ.
Ëå÷åíèå
Êàæäûé ðàç, êîãäà ìû ãîâîðèì î ëå÷åíèè ðàçëè÷íûõ çàáîëåâàíèé, è ÃÝÐÁ íå èñêëþ÷åíèå, â ïåðâóþ î÷åðåäü, ìû èìååì ââèäó ñìåíó îáðàçà æèçíè. Íàø îðãàíèçì ýòî ìàøèíà äëÿ âûæèâàíèÿ. Ó íåãî ïîëíî íåäîñòàòêîâ, íî îí óìååò âûæèâàòü è ïîìîãàòü ñåáå ñàì. Äàéòå åìó øàíñ ñåáÿ ïðîÿâèòü!
Âî-ïåðâûõ, íà÷èíàþò ñ ôîðìèðîâàíèÿ êóëüòóðû ïèòàíèÿ. Åñòü òàêîå ñëîâî: «äèåòà», è â 2ê19 ìíîãèå äóìàþò, ÷òî «äèåòà» — ýòî îáÿçàòåëüíî «ãîëîäàòü, ÷òîáû ïîõóäåòü». Íî íà ñàìîì äåëå ýòî ïðîñòî ñìåíà ðàöèîíà. Ëàäíî, ñ îïðåäåëåííûìè îãðàíè÷åíèÿìè, íî òâîå óâëå÷åíèå êðûëûøêàìè èç KFC òåáÿ äî äîáðà íå äîâåäåò!
×òî íåëüçÿ åñòü? À âîò òî, ÷òî ïîêàçûâàþò â ðåêëàìå ïðåïàðàòîâ îò èçæîãè, òî è íåëüçÿ: ñëàäêîå, æèðíîå, îñòðîå ýòî îáÿçàòåëüíî. Åùå ÷àñòî ãîâîðÿò î ñâÿçè èçæîãè ñ êîôå, îäíàêî ïðàâèëüíåå áóäåò ñêàçàòü, ÷òî åñòü ñâÿçü ñ êîôåèíîì, à íå òîëüêî ñ êîôå. Íåáîëüøîé îáëîì äëÿ ëþáèòåëåé ÷àÿ. Ïðî ãàçèðîâàííûå íàïèòêè ÿ âîîáùå ìîë÷ó åæó ïîíÿòíî, ÷òî íåëüçÿ. À âîò íåêðåïêèé àëêîãîëü íó ÷óòü-÷óòü ìîæíî. Íî íå ïèâî: ýòî æå ãàçèðîâàííûé íàïèòîê.

Íå ñëåäóåò çàáûâàòü, ÷òî ïîñïàòü ñðàçó ïîñëå îáåäà è, òåì áîëåå, ñðàçó ïîñëå óæèíà ïëîõàÿ èäåÿ. Ïîäîæäèòå õîòÿ áû ïàðó ÷àñîâ, à ëó÷øå 3-4.
Ýòè ìåòîäû ÿâëÿþòñÿ ïåðâè÷íûìè, íî îíè íå ñïàñàþò îò èçæîãè ïðÿìî çäåñü è ñåé÷àñ. Äëÿ ýòîãî ñóùåñòâóþò òå ñàìûå áåçðåöåïòóðíûå ïðåïàðàòû: àíòàöèäû èëè àëüãèíàò-àíòàöèäû.

Êòî-òî ýêîíîìèò è òóïî ïüåò ðàñòâîð ñîäû. Ýòî ïðèíîñèò îáëåã÷åíèå, íî ïî ôàêòó âû ýòèì âû òîëüêî äåëàåòå ñåáå õóæå: ïðè ïîïàäàíèè â æåëóäîê òàêîãî ðàñòâîðà, íà÷èíàåòñÿ õèìè÷åñêàÿ ðåàêöèÿ ñ âûäåëåíèåì ãàçà, êîòîðûé ðàñòÿãèâàåò ñòåíêè æåëóäêà, ÷òî ïðèâîäèò ê óñèëåíèþ ñåêðåöèè êèñëîòû, ÷òî ïðèâîäèò ê óñèëåíèþ èçæîãè.
Ñîäó ïðè èçæîãå êàòåãîðè÷åñêè íåëüçÿ!!!
 ñëó÷àå, åñëè èçìåíåíèå îáðàçà æèçíè íå ïîìîãàåò ïàöèåíòó è îí çàäîëáàëñÿ ïèòü êàêîé-íèáóäü ôîñôàëþãåëü, íåîáõîäèìî ñíèçèòü êèñëîòíîñòü æåëóäêà. Âñåìèðíàÿ Ãàñòðîýíòåðîëîãè÷åñêàÿ Àññîöèàöèÿ ðåêîìåíäóåò íà÷àòü ñ ïðèåìà àíòàãîíèñòîâ Í2-ãèñòàìèíîâûõ ðåöåïòîðîâ. Îíè øèðîêî äîñòóïíû â áåçðåöåïòóðíîé ôîðìå, à äëèòåëüíîñòü èõ äåéñòâèÿ êóäà áîëüøå, ÷åì ó àíòàöèäîâ. ÍÎ! Åñòü ñóùåñòâåííûé íåäîñòàòîê: ïðè äëèòåëüíîì ïðèåìå íà÷èíàåòñÿ òàê íàçûâàåìàÿ òàõèôèëàêñèÿ: îðãàíèçì ïåðåñòàåò ðåàãèðîâàòü íà ïðèåì äàííîãî ïðåïàðàòà. Ïîýòîìó àíòàãîíèñòû Í2-ãèñòàìèíîâûõ ðåöåïòîðîâ ãîäÿòñÿ òîëüêî äëÿ êîðîòêî- è ñðåäíåäëèòåëüíîãî ëå÷åíèÿ.
 îñòàëüíûõ ñëó÷àÿõ ïðèáåãàþò ê èíãèáèòîðàì ïðîòîííîé ïîìïû ãðóïïà ïðåïàðàòîâ, ñíèæàþùèõ êîëè÷åñòâî âûäåëÿåìîé ñîëÿíîé êèñëîòû, ìíîãèå èç êîòîðûõ òîæå ìîæíî êóïèòü áåç ðåöåïòà.

Òî åñòü âû ìîæåòå êóïèòü èõ ñàìîñòîÿòåëüíî, íå äîæèäàÿñü íàçíà÷åíèÿ âðà÷à. Ïî ñóòè, èçæîãó ìîæíî ëå÷èòü ñàìîìó, íî åñòü íåêîòîðûå ñèòóàöèè, êîãäà íóæíî ïåðåñòàòü çàíèìàòüñÿ ñàìîëå÷åíèåì è ïîéòè íàêîíåö ê êîìïåòåíòíîìó ñïåöèàëèñòó: â ñìûñëå, ê âðà÷ó, à íå ê ôàðìàöåâòó â àïòåêå.
Êîíå÷íî æå, â ïåðâóþ î÷åðåäü ìû ãîâîðèì îá îòñóòñòâèè óëó÷øåíèÿ íà ôîíå ïðèåìà ëåêàðñòâ, âîçíèêíîâåíèè äèñôàãèè è îäèíîôàãèè, âïåðâûå âîçíèêøàÿ èçæîãà â âîçðàñòå 45-55 ëåò, ðâîòà ñ êðîâüþ è, êàê âñåãäà, áåðåìåííûå è êîðìÿùèå ìàòåðè è äåòè äî 12 ëåò.
Ïðîôèëàêòèêà
Ïðîôèëàêòèêà èçæîãè âåùü íåáëàãîäàðíàÿ. Äåëî â òîì, ÷òî íàø ìîçã óñòðîåí òàêèì îáðàçîì, ÷òî ìû ëþáèì âêóñíî è ìíîãî ïîåñòü. Â íàøåé êóëüòóðå ïðèíÿòî, ÷òî ïî ïîâîäó ïðàçäíèêà, ïî ïîâîäó äîëãîæäàííûõ ãîñòåé èëè ïî ïîâîäó ïÿòíèöû íóæíî îáÿçàòåëüíî íàæðàòüñÿ, è ÿ ãîâîðþ íå òîëüêî î åäå. Ïîýòîìó òîëüêî äèñöèïëèíà, òîëüêî íîðìàëüíàÿ êóëüòóðà ïèòàíèÿ ïîìîæåò âàì èçáåæàòü ðàçâèòèÿ ýòîãî ïóñêàé íå ñàìîãî ñòðàøíîãî, íî âåñüìà íåïðèÿòíîãî çàáîëåâàíèÿ.
Âñÿ èíôîðìàöèÿ â ïîñòå — ýòî ðåêîìåíäàöèè Âñåìèðíîé Ãàñòðîýíòåðîëîãè÷åñêîé Îðãàíèçàöèè ïî ëå÷åíèþ ÃÝÐÁ (ðåäàêöèÿ 2015 ãîäà)
Источник

