Что происходит с прямой кишкой при запоре
Запором считается отсутствие дефекации 2 и более дней. Некоторые гастроэнтерологи настаивают на индивидуальном физиологическом режиме опорожнения кишечника, считают, что для некоторых людей освобождение от каловых масс раз в 4–6 дней может быть нормой. При этом важно, чтобы человек не испытывал дискомфорта.
По жалобам подсчитано, что запоры наблюдаются у 40% населения. К ним более склонны женщины и лица пожилого возраста. К какому бы врачу ни обратился пациент, ему назначат обследование. Чтобы рекомендовать лечение, необходимо выявить причины запоров. О симптомах сбоя дефекации нужно рассказывать не стесняясь, ведь запор вызывают разные заболевания. Это поможет доктору предположить связь с рационом питания или патологией организма.
Признаки
При нерегулярном опорожнении кишечника человек ощущает:
- постоянное вздутие живота (метеоризм);
- отрыжку;
- тяжесть в зоне эпигастрия и вокруг пупка;
- привкус горечи во рту;
- боли в анальном отверстии появляются в связи с трещинами и геморроем;
- отсутствие аппетита;
- болезненную дефекацию.
Длительное течение заболевания приводит к явлениям каловой интоксикации — головной боли, бессоннице, повышенной раздражительности, слезливости, депрессии. Близкие люди замечают, что настроение пациента зависит от того, насколько успешно он сходил в туалет.

Более раздувается левая половина живота
В зависимости от механизма дисфункции мышц кишечника клиницисты различают спастические и атонические запоры. Спазм вызывает кратковременные боли по ходу кишечника по типу колик, задержку газов. Атония — механизм проявления тяжелых сильных запоров у пожилых людей. В данном случае отсутствует реакция со стороны кишечной стенки на сигналы из центра. Толстый кишечник расширяется, скапливает достаточно шлаковых веществ, создает условия для усиленного брожения и газообразования.
У пациентов постоянно раздут живот, выходят газы с очень неприятным запахом.
По характеру нарушений запор возможен острый или хронический. Внезапная длительная задержка стула часто возникает у взрослого человека в ответ на непривычное питание, ограничительную диету, введение прикорма для грудного ребенка, при недостатке жидкости в жару. Опорожнение кишечника задерживается на несколько дней.
Если не разобраться в причине проблемы или игнорировать симптомы запора, он становится хроническим. При частом натуживании образуются геморрой, выпадение прямой кишки, кровотечение из геморроидальных вен. Болезненным становится сам акт дефекации. Когда грудничка мучают запоры, ребенок постоянно кричит, тужится, отказывается от еды. Задержка стула на 36 часов у ребенка до года уже считается опасным состоянием. Подробнее о запорах у малышей читайте в этой статье.
Как формируются и продвигаются каловые массы по кишечнику?
Чтобы разобраться в причинах возникновения задержки опорожнения, нужно вспомнить о тех факторах, которые влияют на продвижение содержимого по тонкой и толстой кишке. Каловые массы представляют собой отработанные продукты биохимических реакций организма.
Некоторые из них ядовиты в больших концентрациях (индол, скатол). В результате пищеварения из кишечника всасываются все полезные ингредиенты, соли, биологически активные вещества, вода. Огромную помощь в переваривании оказывает кишечная флора. Благодаря полезным бифидо-, лакто и другим бактериям образуются витамины. В остаток переходит клетчатка, излишки веществ.
Сколько дней нужно здоровому пищеварительному тракту для полной обработки съеденных продуктов зависит от состава. Дольше всех «обрабатывается» животная пища, состоящая из жирного мяса, рыбы. Процесс длится в кишечнике 2–3 дня. Более легкие продукты трансформируются в кал в течение 12 часов.

Волны перистальтики образуются даже в пустом кишечнике
Передвижение по кишечнику к выходу обеспечивают сокращения циркулярных и продольных мышц. За нормальные передвижения по кишечнику отвечают:
- импульсы из головного и спинного мозга;
- наличие в стенке кишечника «подготовленных площадок» для восприятия сигнала;
- местное раздражающее действие содержимого;
- достаточная выработка слизи;
- баланс микроорганизмов;
- необходимое поступление воды для формирования консистенции кала.
Диагностика запора должна установить на каком этапе произошел срыв, что мешает перистальтике. Необходимо ответить на вопрос, почему плохо работает кишечник?
Причины и виды
Запоры у взрослых и детей отличаются по происхождению. Наиболее часто люди сами создают условия для задержки стула путем:
- «сидячего» образа жизни — при ходьбе мышцы брюшного пресса естественным образом массажируют кишечник;
- нарушений качества и режима питания — еда всухомятку, отсутствие регулярного графика приема пищи, переедание и периоды голода;
- использования несбалансированных диет для похудения;
- нервных перегрузок на работе, неумения отдыхать.
К объективным факторам следует отнести любые заболевания желудочно-кишечного тракта, влияющие на транспортную функцию кишечника, патологию и последствия травм спинного мозга, нарушения мозгового кровообращения. Виды запоров различают по отдельным характеристикам. По частоте возникновения: временный и постоянный.

Образование каловых камней типично для хронического запора
В зависимости от консистенции каловых масс:
- констипация — обычно задержка дефекации не дольше двух суток, кал неоднородной консистенции, возможно при акте опорожнения неполное удаление;
- обстипация — более сложная форма, кал принимает камнеподобную твердость, самостоятельно не способен покинуть толстый кишечник или вызывает трещины, кровотечение. Такая форма требует специального выбора методов лечения запора.
По продолжительности симптомов на основании жалоб взрослых людей выделяют формы:
- острая — возникает редко, связана с измененным питанием (в путешествии), внезапной стрессовой ситуацией, пропускная способность толстого кишечника нарушается временно и самостоятельно восстанавливается при нормализации привычных условий жизни;
- хроническая — срыв опорожнения беспокоит в течение трех и более месяцев, частота дефекации — раз в 3 дня после клизм, приема слабительных препаратов.

В соответствии с преобладающей причиной запор бывает:
- ситуационным — вызван перенесенным стрессом;
- гипокинетическим — связан с малой физической активностью;
- алиментарным — из-за отсутствия в еде овощей и фруктов (растительная клетчатка) для стимуляции перистальтики, достаточного объема питьевой воды (разжижение каловых масс);
- механическим — образуется за счет препятствий в кишечнике (опухоли, полипы, спайки, рубцы);
- рефлекторным — возможен при различной патологии желудка и кишечника;
- эндокринным — сопровождает гормональные изменения, чаще возникает у подростков при снижении функции щитовидной железы или яичников, у взрослых — при сахарном диабете, климаксе;
- токсическим — образуется в связи с центральным и местным действием токсических веществ, ядов (соли ртути и свинца), некоторых лекарственных препаратов, никотина;
- неврогенным — заболевания головного и спинного мозга (травмы) разрывают существующие связи, сигналы в кишечник блокируются;
- психогенным — возможно связан с вынужденным сдерживанием дефекации, неудобным или отсутствием туалета, стеснением, процесс выглядит обратным по отношению к поносу при волнениях («медвежья» болезнь), диагностируется после исключения других причин;
- проктогенным — выделяется проктологами как симптом дисфункции мышц тазового дна, опущения промежности, перенесенных тяжелых родов.
Причины функционального запора при синдроме раздраженного кишечника пока не выяснены. Чаще наблюдается после нервной перегрузки, стресса. Но неврологические заболевания отсутствуют. Запоры при беременности, особенно на ранних сроках можно по механизму отнести к смешанным. В данном случае существенна роль повышенной концентрации прогестерона, снижения привычной двигательной активности женщины, изменения характера питания.
Отдельно учитывают запоры при болезнях органов пищеварения:
- после перенесенной холецистэктомии;
- при спаечной болезни кишечника;
- при новообразованиях;
- глистной инвазии в детском возрасте;
- при аномалиях развития кишечника (долихосигма, мегаколон).

Определить тип и характер патологического процесса может только квалифицированный специалист
Как делят запоры по стадиям?
Терапия запоров предусматривает несколько вариантов подхода в лечении. В зависимости от результатов можно судить о стадии течения заболевания.
- I (компенсированная) — хороший эффект достигается диетическим питанием, соблюдением режима, лечебной физкультурой. Постоянный контроль за продуктами, физическая нагрузка позволяют избавиться от запоров раз и навсегда.
- II (стадия субкомпенсации) — диетического питания недостаточно, необходим подбор медикаментов, лечение основного заболевания.
- III (стадия декомпенсации) — сильный запор вызывает кровотечения, выпадение прямой кишки, ущемление геморроидальных узлов. Его невозможно преодолеть без клизм, лекарственных средств, воздействующих на моторную функцию кишечника.
Какое обследование нужно пройти?
В диагностике важен опрос пациента, выяснение его пищевых привычек, кратности питания, двигательного режима, связи задержки стула с волнениями. С проявлениями необходимо обращаться к педиатру с детьми, к терапевту — взрослым. Возможно потребуется консультация невролога, гастроэнтеролога.
В минимум обследования входят анализы крови, мочи, копрограмма (позволит оценить элементы констипации каловых масс, наличие кишечного кровотечения, степень нарушения переваривания пищи). Метод ирригоскопии — основан на введении с клизмой контрастного вещества с последующей серией рентгеновских снимков. Показывает проходимость толстого кишечника, наличие опухолеподобных образований, аномалий сигмовидной кишки.
Колоноскопия — относится к эндоскопическим исследованиям. Через прямую кишку пациенту под наркозом вводится тонкая трубка с камерой на конце. Она позволяет осмотреть просвет кишки, слизистую, взять из подозрительных участков материал на биопсию. Для выяснения полноценности работы сфинктерного аппарата врач может назначить сфинктерометрию и аноректометрию.
Эти исследования позволяют выяснить возможности сокращения мышечного аппарата кишечника.

Сравнительный вид незаполненного и контрастированного кишечника
Негативные последствия
Запоры включаются в группу факторов риска по многим заболеваниям:
- высокая концентрация шлаков вызывает аллергические реакции и аутоаллергические последствия по выработке антител к собственным клеткам;
- кожный зуд, крапивница;
- злокачественные опухоли кишечника, желудка, яичников у женщин, мочевого пузыря и простаты мужчин, поджелудочной железы;
- анемия железодефицитного и В12-дефицитного происхождения;
- кровотечения из геморроидальных вен;
- нарушение функций половых желез из-за авитаминоза;
- склонность к частым инфекциям в связи со снижением иммунитета.
О возможностях терапии в домашних условиях рекомендуем прочитать в этой статье.
Лечение
Независимо от причины, лечение запора начинают с диеты.
Лечебное питание
В терапии запора обязательно предусматривается диетическое питание. В него должны быть включены продукты, обладающие раздражающим действием на кишечную стенку (клетчатка и пищевые волокна). Клетчатка и отруби увеличивают объем стула, улучшают структуру. Необходим отказ от рафинированной и высококалорийной еды, поскольку она совершенно не нагружает кишечник. Рекомендации касаются лиц без энтероколитов и другой патологии.
Наиболее полезными считаются:
- хлеб с отрубями, ржаной;
- свекла и тыква;
- зелень;
- салат из свежей моркови и яблок, винегрет;
- кабачки и баклажаны;
- чернослив;
- апельсины;
- абрикосы;
- персики;
- сливы.
В любое время года можно пить отвар из кураги, инжира, есть салат из морской капусты. Очень полезны пациентам с запорами кисломолочные напитки с бифидобактериями. Исключаются фрукты и соки, обладающие вяжущим действием (черника, груши, кизил, гранаты, черемуха), алкоголь, сладости.
Из рациона следует убрать овощи с чрезмерным раздражением кишечника, трудноперевариваемые продукты, способствующие повышению газообразования (капусту, бобовые, лук, чеснок, редиску, грибы). Запрещены все жирные, острые и жареные блюда, соленья. Необходимо пить не менее 1,5 л воды. Лучше натощак.

От алкоголя нужно отказаться полностью
Как изменить режим?
Необходимую физическую нагрузку можно получить при ходьбе пешком, включении в комплекс утренней гимнастики упражнений для брюшного пресса. Следует меньше пользоваться транспортом и сидеть у телевизора.
Слабительные средства
Препараты рекомендуются при отсутствии эффекта от диеты. Принимать их необходимо на ночь. Эффект наступает спустя 10–12 часов. В аптечной сети можно выбрать и чередовать:
- Изафенин,
- Регулакс,
- Слабилен,
- Бисакодил,
- Лизалак,
- Слабикап,
- Гутталакс,
- Фитолакс.
Касторовое масло — старинное народное средство. Его нужно выпивать вечером, разбавляя кефиром.

Рефлекторную дефекацию помогают вызвать ректальные свечи с глицерином
Стимуляторы перистальтики применяют очень осторожно. Они действуют на ритм сердца, имеют противопоказания для лиц пожилого возраста. К антихолестеразному ряду относятся:
- Итомед,
- Монтана,
- Координакс,
- Перистил,
- Калимин 60 Н,
- Мотилиум.
Из препаратов с лактулозой наиболее популярны Дюфалак, Лактитол, Экспортал. Они рекомендуются при задержке стула у беременных женщин, восстанавливают кишечную флору у детей. При спастическом запоре болевой синдром снимают умеренной дозировкой спазмолитиков. Остальные рекомендации не изменяются. Особое внимание следует уделить занятиям физкультурой.
Клизмы
Вода для клизм должна быть чуть ниже температуры тела. Если причина запора неясна, то использование клизм противопоказано. Вода объемом до 2 л должна входить свободно. Нельзя прилагать усилий. При болевой реакции процедура прекращается. После введения пациент должен немного полежать на спине и потерпеть. Затем последует опорожнение. Для пожилых удобны готовые микроклизмы.
Что делать для профилактики?
О предупреждении хронических запоров следует особенно позаботиться людям, работающим целый день за компьютером, водителям транспорта. Отсутствие напряжения брюшного пресса провоцирует «ленивую» моторику кишечника. Необходимо устраивать перерывы с ходьбой по лестнице, приседанием, отжиманиями от стола.
Опасность подстерегает нас в праздничные дни. Переполнение кишечника вкусными блюдами становится тяжелой обузой на несколько дней. Поэтому диетологи рекомендуют готовить для праздничного стола больше легких салатов. Стыдясь обратиться за помощью при запорах, некоторые пациенты доводят себя до тяжелых осложнений. Необходимо вовремя помочь организму справиться с физиологическими проблемами.
Отзывы
Вероника, 20 лет, студентка:
Сидеть приходится на лекциях, занятиях. Мне мама заваривает на ночь курагу в термосе, а утром я ее съедаю и запиваю отваром. Помогает.
Антон, 40 лет, водитель:
Лучше бы на конечных остановках маршруток сделали туалеты, нам ведь терпеть приходится. А что будет дальше?
Ксения Федоровна:
Ухаживаю за бабушкой 90 лет, она спасается только касторовым маслом, недавно прочитала, что можно его разводить пивом. Нужно попробовать.
Источник
Терминологическое определение запора говорит о том, что это слишком низкая частота дефекации (менее 2 раз в неделю) или наличие жестких испражнений, требующих усилий, в совокупности с чувством неполного опорожнения кишечника.
В соответствии с критериями, диагноз запор требует наличия в течение 3 месяцев в течение последних 12 месяцев, по крайней мере, 2 из следующих симптомов: чрезмерное давление на стул, «жесткий стул», ощущение неполного опорожнения кишечника, ощущение препятствия в прямой кишке и анальном отверстии, необходимость ручных процедур для эвакуации каловых масс, меньше 3 дефекаций в неделю.
Виды кишечных запоров
Можно говорить о следующих видах запоров:
- случайный запор – возникают из-за разных жизненных ситуаций, например, изменения стиля питания, лихорадочной болезни;
- кратковременный запор – как правило, чередуется с периодами нормальной дефекации. Если не такое состояние не прекращается, следует обследовать желудочно-кишечный тракт;
- хронический запор (постоянный, атонический).
Наиболее распространенным типом запоров являются идиопатический запор связанный с функциональными нарушениями желудочно-кишечного тракта. Не связанный с возникновением какого-либо органического заболевания. Имеет отношение к 90% больных. Появляется из-за неправильной, жесткой диеты, недостаточного количества употребляемой воды и малой физической активности.
Причины кишечных запоров
Кроме идиопатических запоров в медицинской практике существует множество других заболеваний, которые могут проявляться запорами.
Среди них можно выделить следующие:
- болезни кишечника: синдром раздраженного кишечника, дивертикулярная болезнь, рак и другие опухоли толстой кишки, сужение просвета в ходе воспалительных заболеваний (болезнь Крона, воспаление, связанное с ишимией или туберкулезом), грыжа, зоворот кишечника;
- болезни заднего прохода и прямой кишки: сужение просвета, рак ануса, геморрой, дивертикулы прямой кишки;
- тазовые болезни: рак яичников, матки, эндометриоз;
- заболевания периферической нервной системы: болезнь Гиршпрунга, болезнь Шагаса, диабетическая нейропатия;
- болезни центральной нервной системы: рассеянный склероз, болезнь Паркинсона, заболевания сосудов головного мозга, посттравматические повреждения головного или спинного мозга, опухоли спинного мозга;
- болезни эндокринной системы: сахарный диабет, гипофункция щитовидной железы, гипофункция гипофиза, феохромоцитома;
- болезни обмена веществ: порфирия, уремия, гиперкальциемия, гипокалиемия;
- заболевания соединительной ткани: склеродермия, дерматомиозит.
Большую группу запоров составляют расстройства пищеварения, вызванные приемом лекарств. Следует тщательно проверить, не является ли причиной запоров применение обезболивающих, антихолинергических средств, антидепрессантов, противосудорожных лекарств, препаратов, содержащих кальций, алюминий или железо, сильных препаратов-анестетиков (опиоиды), препаратов для лечения гипертонии, лекарственных средств контрацепции.
Симптомы кишечного запора
Первым симптомом запор является очень жесткий стул, выделение которого связаны с болью и большим усилием. Другими симптомами являются тошнота, потеря аппетита, головокружение, отрыжка, а также вздутие живота. Такое состояние связано с ядами, которые не выводятся из организма. Сопутствующие признаки запора могут быть очень разные и зависят от характера заболевания, которое стало их причиной.
Дополнительным симптом может быть ощущение полноты или вздутия, которые обусловлены накоплением образующегося в кишечнике газа, который не может быть эффективно выведен из-за препятствий в кишечнике. Иногда, особенно при стойких запорах, можно наблюдать в стуле примеси слизи, которая возникает в результате раздражения слизистой оболочки кишечника.
Симптомами тревоги, увеличивающими вероятность органического заболевания, являются: лихорадка, потеря веса без применения диеты, кровь в стуле (видно невооруженным глазом), анемия, боли в животе, беспокоящие пациента ночью, семейная история возникновения рака толстой кишки или воспалительных заболеваний кишечника.
Диагностика кишечных запоров
С каждым пациентом врач проводит интервью. Диагноз запора может быть поставлен по ответам на следующие вопросы:
- Запоры носят кратковременный или хронический характер?
- Как часто пациент опорожняет кишечник?
- Какая плотность и внешний вид стула?
- Имеет ли пациент проблемы с дефекацией?
- Чередуются ли запоры с диареей?
- Какие симптомы сопровождают запор?
- Какие лекарства принимает пациент?
Из дополнительных исследований могут помочь:
- лабораторные исследования крови: скорость оседания, CRP, общий анализ крови, ионограмма, уровень глюкозы, креатинина, мочевины и ТТГ;
- исследование кала на скрытую кровь;
- эндоскопическое и радиологическое исследование желудочно-кишечного тракта;
- манометрия прямой кишки и ануса – позволяет оценить работу мышц, ответственных за дефекацию;
- биопсия прямой кишки, при подозрении на болезнь Гиршпрунга.
Необходима также биопсия кишечника, что позволяет обнаружить около 2/3 случаев рака прямой кишки.
Профилактика и лечение запоров
Перед соответствующими исследованиями необходимо исключить парентеральные причины запоров. После исключения серьезных заболеваний организма и кишечника, можно приступить к лечению симптомов запор.
Целью является ускорение транспорта каловых масс через толстый кишечник. Сделать это позволяет, как правило, лечение диетой, применение лекарственных растительных веществ и фармацевтических препаратов.
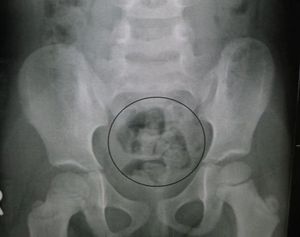
Рентгеновское изображение…
Диета при запорах заключается в питье большого количества негазированной воды и употреблении продуктов, содержащих клетчатку.
Рекомендуется:
- потребление не менее 2 литров негазированной воды в день;
- потребление 1 стакана кипяченой теплой воды перед едой;
- частое принятие пищи, но в небольших по объему количествах;
- потребление фруктов на второй завтрак и полдник;
- употребление в пищу примерно 30 г овощей в день, например, брокколи, моркови, а также большого количества круп и сыпучих материалов,
- употребление 2 столовых ложек отрубей в день;
- ограничение потребления картофеля, риса, хлеба;
- потребление сушеных фруктов.
Улучшение может также принести метод аутотренинга. Необходимо повысить физическую активность и уделять должное внимание позывам к дефекации. Пациент не должен приостанавливать дефекации. Следует также, по возможности, отказаться от приема лекарств, вызывающих запор. Слабительные средства необходимо применять очень осторожно и только тогда, когда неэффективными оказываются стандартные средства стимуляции опорожнения.
В первую очередь, необходимо избегать лекарств, ослабляющих всасывание или повышающих секрецию кишечных соков (антрахиноновые лекарства, желчные кислоты, касторовое масло), применение которых ведет к хронической потере воды и калия.
При запорах используются осмотические агенты, такие как лактулоза, макроголы, глицерин, которые подаются с большим количеством воды и снижают концентрацию стула. Лактулоза является одним из наиболее часто назначаемых врачами препаратов. Это дисахарид в проксимальном отделе толстой кишке, под действием кишечных бактерий, раскладывается с выработкой молочной кислоты и активных осмотических молекул.
Популярно использование против запоров лекарственных трав, таких как: семена подорожника, сенны, алоэ, крушина, ревень и др. Можно также применять смазывающие средства, такие как, например, парафиновое масло, лекарства, восстанавливающие каловые массы (докузат натрия) или средства, стимулирующие работу кишечника.
К последним относят антраноиды или бисакодил, которые приводят к увеличению секреции воды и электролитов в желудочно-кишечном тракте и стимулируют перистальтические движения. При их применении могут возникать приступы скачкообразной боли в животе и электролитные нарушения. Еще одна опасность их применения заключается в привыкании толстой кишки при длительном лечении. Поэтому эти препараты можно принимать только в течение короткого времени.
В случае постоянных запоров, необходимо улучшить рефлекс опорожнения и научиться расслаблять сфинктер прямой кишки во время позывов на стул. В связи с этим необходимо изменить привычки во время дефекации. При наличии запоров, вызванных нарушением работы мышц, лучше всего помогают осмотические лекарства или периодическая клизма для очистки прямой кишки от залежавшегося кала.
Препараты, увеличивающие объем стула только усиливают симптомы. У больных раком также не следует применять препараты, увеличивающие объем стула. При лечении длительных и устойчивых запоров или нетерпимости к слабительным средствам применяется ректальная клизма (фосфатная). Не следует пользоваться водой или водой с мылом. Возможно также ручное удаление каловых камней, которые не будут выведены с течением времени.
Кишечные запоры у детей
Запор – одна из частых причин визитов к педиатру. Неприятный недуг, связанный с редким опорожнением кишечника, вызывает у детей беспокойство, снижение настроения, отсутствие аппетита, боль.
Обеспокоенные родители, приходя в кабинет медицинского освидетельствования, могут узнать о том, что наиболее распространенной причиной запоров у детей являются диетические факторы, и, следовательно, недостаточное количество жидкости, недостаточное поступление клетчатки или углеводов. Важен и образ жизни ребенка, а также условия жизни.
Также влияние на перистальтику кишечника имеет начало занятий в школе или в детском саду, длительная иммобилизация, путешествия, спешка во время опорожнения или другие стрессовые ситуации.
Запоры у детей могут возникать в ходе следующих заболеваний:
- болезни нервной системы: мозговое поражение, заболевания периферических нервов, невропатия, повреждения спинного мозга, рассеянный склероз, болезнь Паркинсона, опухоли головного мозга;
- заболевания эндокринной системы: гипотиреоз, гипофункция надпочечников, болезни гипофиза;
- болезни обмена веществ: сахарный диабет, амилоидоз, уремия, порфирия;
- психических заболеваний: психическая анорексия, депрессия, шизофрения.
Изучая ребенка, у которого возникают запоры, всегда следует обратить особое внимание на окрестности ануса, чтобы выявить аномалии развития этой области. Здесь может быть: АНО-ректальное кольцо, сужение прямой кишки, стеноз ануса, выпячивание слизистой прямой кишки или внутренний сфинктер ануса. Также болезнь Гиршпрунга или спастические спазмы мышц тазового дна, могут быть причиной запоров.
Наиболее распространенными симптомами запора у детей являются увеличенные интервалы между опорожнениями. Запоры могут быть причиной загрязнения белья. У детей наблюдаются признаки страха перед дефекацией. У большинства детей появляются боли в животе, а у половины примеси крови в кале. Кроме того, бывают воспалительные изменения кожи в области заднего прохода.
При диагностике запоров у детей проводят релевантные исследования через прямую кишку, что позволяет оценить сокращение сфинктера заднего прохода, определить наличие сужения в этом месте, а также дает возможность установить наличие и характер каловых масс.
Лечение состоит, в первую очередь, в удалении скопления каловых масс с помощью лекарственных средств или прямого очищения прямой кишки (клизма). В долгосрочной перспективе очень важна соответствующая диета, богатая овощами, фруктами, соками, продуктами из муки крупного помола или ржаного хлеба, и физическая активность.
Важно удалить стрессовые факторы, действующих на ребенка в период опорожнения, а также регулировать ритм испражнений. Можно, конечно, применять лекарства, как и при терапии взрослых, однако, следует соблюдать особую осторожность и искать причины запоров, вместо того, чтобы давать ребенку очередную таблетку слабительного.
На рынке фармацевтических препаратов доступны:
- смазывающие вещества, такие как парафин, льняное семя, докузат натрия;
- раздражители, такие как бисакодил, касторовое масло, сеннозиды А и В;
- наполнители, такие как метилцеллюлоза, семя льна, подорожника;
- осмотически активные агенты, такие как лактулоза, макрогол, сульфат магния, сульфат натрия;
- желчные кислоты, дегидрохолевая кислота;
- суппозитории или удерживающие клизмы, суппозитории глицерина, бисакодила.
Источник


