Анализы при запорах у взрослых
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Запоры — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Запором называют нарушение регулярного опорожнения кишечника. Врачи считают, что диагноз «хронический запор» можно поставить, если опорожнение кишечника происходит менее трех раз в неделю или же количество каловых масс при дефекации крайне мало.
Хроническому запору подвержены не только взрослые, но и дети.
Разновидности запоров
Если запор проходит при смене режима питания или диеты, его называют компенсированным. Если необходимо дополнительное медикаментозное лечение, запор классифицируют как субкомпенсированный. При необходимости применения очистительных клизм запор считают декомпенсированным. В зависимости от причины различают запор:
- алиментарный (связанный с неправильным питанием и малым потреблением воды);
- неврогенный (вследствие нарушения нервных механизмов регуляции моторики кишечника);
- привычный (вследствие регулярного подавления позывов к дефекации);
- рефлекторный (вследствие заболеваний желудочно-кишечного тракта);
- инфекционный (после кишечных инфекций);
- психогенный (из-за длительного стресса или психических заболеваний);
- механический (обусловленный нарушением проходимости кишечника);
- токсический (при различных отравлениях);
- медикаментозный (при длительном употреблении гипотензивных средств и транквилизаторов).
Причины возникновения запоров
Причиной запоров могут быть функциональные и органические заболевания желудочно-кишечного тракта.
Функциональные запоры обычно обусловлены медленным продвижением каловых масс по толстой кишке. Самая распространенная причина алиментарного запора заключается в неправильном питании: низкое содержание в пище растительной клетчатки, переизбыток легкоусвояемых углеводов и недостаточное потребление воды. Другой фактор – недостаточная физическая активность, приводящая к общей мышечной атонии.
Моторика кишечника зависит от многих факторов, причем к запорам может приводить не только пониженная, но и повышенная активность. Например, при воспалительных заболеваниях кишечника (неспецифический язвенный колит), синдроме раздраженного кишечника из-за спастических явлений может развиться запор.
Поскольку продвижение каловых масс по кишечнику зависит от его мышечной активности, нарушение функции мышц тазового дна
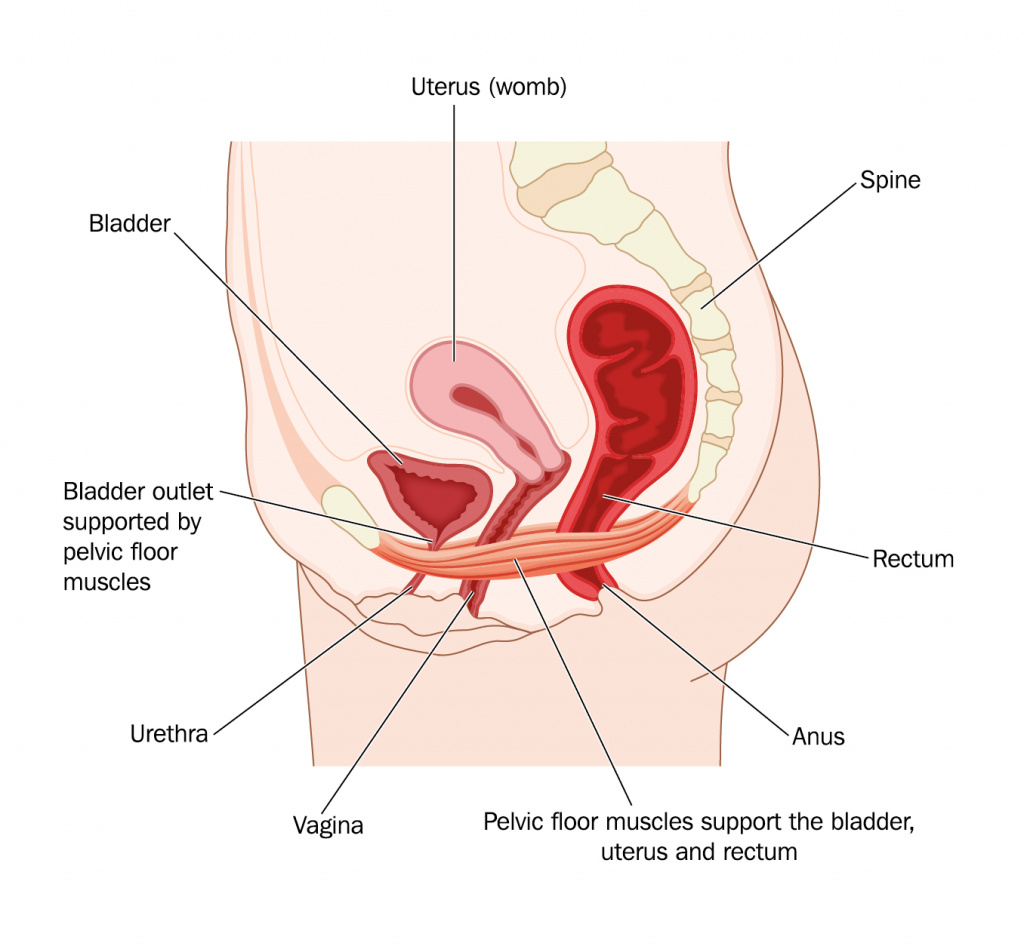
и сфинктера прямой кишки приводит к застою содержимого кишки либо сопровождается ощущением неполного опорожнения. К снижению тонуса анального сфинктера может приводить нарушение режима опорожнения кишечника. Такое явление происходит, когда не выработана привычка опорожнения кишечника в определенное время суток (чаще утром), поэтому при возникновении позыва в неудобное время он подавляется. Это ведет к тому, что рецепторы прямой кишки перестают реагировать на давление каловых масс.
Нарушение моторики желудочно-кишечного тракта характерно для пациентов с эндокринными патологиями (сахарным диабетом, гипотиреозом, гипо- и гиперкалиемией, феохромоцитомой). Изменение гормонального фона (повышенный синтез прогестерона) у беременных приводит к запорам в первом триместре, тогда как на последних сроках беременности запоры обусловлены гиподинамией и давлением матки на сигмовидную кишку. При эндометриозе запоры коррелируют с менструальным циклом.
Важная составляющая функционирования кишечника – его нервная регуляция.
Любые заболевания центральной и периферической нервной системы неизбежно отражаются на моторной деятельности желудочно-кишечного тракта. Психогенные причины запоров (депрессивные состояния, шизофрения, нервная анорексия) обусловливают либо спастическое, либо атоническое состояние кишечника. Иная природа запоров у лиц с ипохондрическим синдромом, поскольку первопричиной в этом случае служит неправильное восприятие пациентом функционирования своего кишечника. Беспокойство по поводу регулярности и полноты дефекации часто приводит к злоупотреблению слабительными, клизмами, из-за чего кишечник перестает работать самостоятельно (синдром ленивого кишечника).
К органическим причинам запоров относят опухоли, инвагинацию и заворот кишок, грыжи, хронический амебиаз, стриктуры после облучения и хирургических вмешательств.
Причинами запора у детей первых месяцев жизни могут служить недокорм, упорные срыгивания и рвота.
Затруднения с актом дефекации часто возникают при переводе с грудного на искусственное вскармливание, а также при введении прикорма. При избыточном поступлении солей кальция с пищей, например, с творогом, а также витамина D повышается плотность кала, что провоцирует запоры. У детей с пищевой аллергией, в частности, на белки коровьего молока, также наблюдаются запоры.
Диагностика и обследование
При диагностике запоров в первую очередь необходимо определить вид запора.
Выявление признаков механического запора требует скорейшего разрешения ситуации из-за возможного развития непроходимости кишечника. К тревожным симптомам относят: внезапное развитие заболевания, быструю потерю массы тела, периодическое повышение температуры тела. При таких симптомах врач назначает тест на скрытую кровь в кале и клинический анализ крови.
При положительном результате теста на скрытую кровь и выявлении анемии, лейкоцитоза и роста СОЭ требуются дополнительные обследования желудочно-кишечного тракта, включая колоноскопию и ректороманоскопию.
При исключении механического запора врач оценивает жалобы пациента, выясняет его привычки в отношении питания и режима опорожнения кишечника, приема медикаментозных препаратов, наличие сопутствующих эндокринных заболеваний. При подозрении на эндокринную природу запоров необходимо сдать анализы на глюкозу в крови, тиреотропные гормоны и катехоламины.
Если жалобы указывают на анатомические дефекты толстой кишки (аномалии положения, болезнь Гиршпрунга (врожденная аномалия развития толстой кишки), дивертикулез, спаечная болезнь), необходимы рентгенологическое исследование кишечника и колоноскопия.
Если запор ассоциируется с признаками колита (чередование поносов и запоров, боль в области живота, преимущественно в левой нижней трети, ложные позывы к дефекации), необходимо полное обследование желудочно-кишечного тракта (обзорная рентгенография, колоноскопия, биопсия слизистой оболочки толстой кишки, УЗИ органов брюшной полости и малого таза, лабораторные исследования кала, мочи, крови).
У женщин при подозрении на вторичную природу запоров вследствие эндометриоза необходимо провести ультразвуковое сканирование.
У детей запор может быть вызван глистной инвазией.
Поэтому необходимо сдать анализы на яйца гельминтов.
При идиопатической (то есть невыясненной) природе запора приходится часто использовать специальные методы исследования, позволяющие оценить моторно-эвакуаторную функцию толстой кишки, состояние сфинктера прямой кишки: электромиографию, изотопное исследование, анальную манометрию, исследование микрофлоры, электролитного баланса.
Что делать при появлении запоров
Если трудности с опорожнением кишечника появились в возрасте 45-50 лет и усугубляются, необходима консультация врача для предупреждения кишечной непроходимости из-за развития патологических процессов в кишечнике. При привычных алиментарных запорах рекомендуется пересмотреть режим питания, увеличить долю продуктов, богатых растительной клетчаткой, употреблять больше воды, приучить кишечник к регулярному опорожнению. Рекомендуется физическая активность, даже для пациентов, соблюдающих длительное время постельный режим.
К каким врачам обращаться
Лечением взрослых пациентов с функциональными запорами занимается либо терапевт, либо гастроэнтеролог. При органических поражениях кишечника необходимо подключение хирургов-гастроэнтерологов или онкологов. Если запоры отмечаются у ребенка, необходима консультация педиатра, причем откладывать ее не стоит.
Лечение
Терапия при функциональном запоре должна подбираться с учетом его причин.
Если запор обусловлен алиментарными факторами, лечение должно заключаться в рационализации питания, соблюдении диеты, нормализующей моторику кишечника. При замедленной перистальтике толстой кишки пища должна содержать достаточное количество клетчатки (свежие овощи и фрукты, орехи и сухофрукты, цельнозерновые продукты и т. д.). Если причиной запоров служит слабая физическая активность, целесообразно рекомендовать лечебную гимнастику, самомассаж брюшной стенки.

При сниженной перистальтике возможно также назначение прокинетиков, иногда в сочетании с желчегонными средствами и эубиотиками, а при повышенной моторике кишечника – спазмолитических средств. При запорах спастической природы эффективны теплые масляные клизмы.
При назначении слабительных средств также необходимо учитывать природу запоров.
Слабительные, содержащие пищевые волокна, способствуют размягчению каловых масс; осмотические средства увеличивают частоту дефекаций и улучшают консистенцию кала.
Стимулирующие слабительные наиболее эффективно нормализуют работу кишечника, однако при их назначении следует учитывать возможность привыкания.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник
Энциклопедия / Заболевания / Желудочно-кишечный тракт / Запоры у взрослых
По статистике каждый второй человек хоть раз в жизни испытал на себе такую неприятность как запор. Чтобы разобраться с понятием «запор», необходимо знать, как функционирует толстый кишечник в норме.
Большинство людей (примерно две трети) опорожняются ежедневно. Пятая часть всего населения Земли посещает туалет «для серьезных дел» дважды в сутки, ну а оставшиеся люди – около трех раз в день. Так что же считается нормой?
Если дефекация происходит от трех раз в сутки до трех раз в семь дней – это нормальное явление. О запоре следует говорить, когда стул задерживается более, чем на 48 часов, сама дефекация болезненная, объем каловых масс не превышает 100 грамм, и они очень плотные.
Запоры делятся на функциональные и органические. Кроме того, это заболевание может быть острым и хроническим.
При повышенном тонусе кишечника, когда отдельные его участки спазмируются, каловые массы вынужденно «застревают» в них и не могут попасть в прямую кишку. В таком случае говорят о спастическом запоре. Если же перистальтика кишечника ослаблена, то пищевой комок (химус) практически не продвигается по нему, что свидетельствует об атоническом запоре.
В зависимости от причины, которая вызвала данное состояние, известны следующие виды запоров:
- алиментарный (погрешности в питании);
- гипокинетический (малоподвижный образ жизни);
- рефлекторный (заболевания желудочно-кишечного тракта: панкреатит, гастрит и прочие);
- токсический (постоянное отравление организма различными токсическими веществами, в том числе и медикаментозными препаратами);
- эндокринный (заболевания эндокринной системы);
- механический (препятствие в толстой кишке: опухоли, рубцы и другое);
- нейрогенный или психогенный (патология нервной системы или психологические проблемы).
В первую очередь, причиной запоров является неправильное питание:
- постоянные перекусы всухомятку;
- несоблюдение режима;
- нехватка жидкости в рационе;
- пренебрежение растительной клетчаткой;
- недостаточное количество кисломолочных продуктов в ежедневном меню.
Также на работу кишечника оказывает влияние образ жизни: гиподинамия, связанная с особенностями профессии, или вынужденная неподвижность у длительно лежачих больных способствуют запорам.
Не стоит забывать и о хронических заболеваниях пищеварительного тракта, наличии образований в кишечнике, рубцов и эндокринных заболеваниях (патология щитовидной железы, сахарный диабет и прочие), которые могут препятствовать нормальному опорожнению.
Курение, наркотическая зависимость или вредные производственные факторы также выступают причинами развития заболевания. Возможно развитие запоров на фоне злоупотребления лекарственных препаратов (спазмолитиков, успокоительных).
Отдельно следует выделить причины психогенного запора. Человек способен постоянно подавлять дефекацию в силу объективных причин:
- нельзя отлучиться с места работы, учебы;
- невозможность пользования общественным туалетом;
- запор путешественника, когда люди не могут опорожнить кишечник в походных условиях;
- и других.
Психическая травма также является фактором, способным спровоцировать запор.
Клиническая картина атонического и спастического запора различается.
Признаки атонического запора
При атоническом запоре больного беспокоит:
- ощущение переполнения желудка;
- чувство распирания в животе;
- боли ноющего характера.
Каловые массы при дефекации сначала плотные и обильные, имеют определенную форму, а в конце процесса становятся полуоформленными. Пациент испытывает боль во время дефекации, ему требуется большие усилия, чтобы опорожниться. Сильное натуживание приводит к повреждению слизистой прямой кишки, что приводит к образованию трещин. В связи с этим на туалетной бумаге и даже на поверхности кала можно увидеть кровь.
Признаки спастического запора
При спастическом запоре больной жалуется на:
- боли в животе по типу колик;
- метеоризм.
Каловые массы незначительные и выглядят как овечьи экскременты. Во время дефекации человек не испытывает неудобств, нет и признаков крови в кале или на туалетной бумаге.
Длительный запор приводит к интоксикации организма за счет всасывания токсических веществ, которые образовались в процессе обмена веществ. Больной становится вялым, быстро утомляется, у него нарушается сон и эмоциональное состояние. Для интоксикации такого рода характерны раздражительность и нервозность пациента.
Запор во время беременности – не редкость, ими страдают до 70% будущих мам. Причины заболевания сводятся к изменениям, происходящим в организме:
- в период вынашивания плода меняется гормональный фон;
- повышается выработка прогестерона, который не только расслабляет маточные мышцы, но и ослабляет перистальтику кишечника;
- на возникновение проблем с опорожнением влияет растущая матка: чем больше срок беременности, тем сильнее она сдавливает кишечник.
Малоподвижный образ жизни, обусловленный физическим состоянием беременных, также способствует запорам.
Будущим мамам следует следить за работой кишечника и бороться с проблемой. Длительный запор – фактор риска преждевременных родов, он провоцирует возникновение геморроя и гнойно-септических осложнений в послеродовом периоде.
Подробнее о лечении запоров во время беременности.
Для диагностики запора врач собирает жалобы больного, проводит его осмотр и назначает лабораторные методы исследования: общие анализы крови и мочи.
Кроме этого, показано проведение ирригоскопии (рентгенологическое исследование кишечника) и колоноскопии (осмотр кишечника эндоскопом). Ирригоскопия и колоноскопия позволяют установить, как функционирует кишечник, нет ли в нем опухолей, рубцов, имеются ли участки воспаления или изъязвления.
В некоторых случаях показаны консультации невролога и эндокринолога.
За основу разделов по диагностике и лечению запоров взяты Федеральные клинические рекомендации за 2013г.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением запоров занимается врач-проктолог совместно с гастроэнтерологом.
Прежде всего, для полного выздоровления следует изменить характер питания. Назначается специальная диета, которая включает в себя употребление:
- большого количества клетчатки (свежих овощей и фруктов, отрубей, гречневой крупы и т.д.);
- кисломолочных продуктов;
- жидкости не менее 1,5-2 литров в сутки.
Также необходимо пересмотреть образ жизни и расширить двигательную активность за счет занятий физкультурой и выполнения спортивных упражнений.
Если следствием запора явилась какая-либо патология желудочно-кишечного тракта или эндокринной системы, лечение направлено на основное заболевание.
Лечение атонического запора
При атонических запорах (ослабленная перистальтика) назначают препараты, которые раздражают стенки кишечника, тем самым стимулируя перистальтику. Обычно это средства, в состав которых входит сенна (регулакс, сенаде, кафиол) и бисакодил (гутталакс, пирилакс, бисадил). Курс терапии данными лекарствами короткий: не более 10 дней, чтобы не вызвать привыкания.
Пробиотики на основе лактулозы (макрогол) более безопасны, они оказывают стимулирующее действие на кишечную флору, ускоряют ее рост и повышают объем каловых масс. Это может быть Дюфалак, Гудлак или Послабин.
Лечение спастического запора
Спастический запор лечат не слабительными, а спазмолитиками (но-шпа, папаверин). Помимо этого, показан прием теплых ванн, массаж живота, легкие седативные препараты. Назначаются также ферментативные средства (панзинорм, фестал).
В случае возникновения острого запора можно применять очистительные клизмы, но не часто.
Прогноз при запорах, как правило, благоприятный. Однако данное состояние может осложниться образованием каловых камней, кишечной непроходимостью и каловым перитонитом. Особенно это касается людей пожилого возраста и парализованных больных.
*Разделы по лечению и диагностике запоров у взрослых опираются на данные Федеральных клинических рекомендаций от 2013г.
Источник: diagnos.ru
Источник
Запоры являются достаточно распространенным явлением, спровоцированным разными причинами. Его характерными признаками можно назвать:
При приобретении проблем с опорожнением кишечника постоянного характера, когда запор становится хроническим необходимо обратиться к врачу для установления причин задержки со стулом.
Какие анализы сдавать при запоре определяет врач, исходя из жалоб пациента, его физического состояния и возраста. Это объясняется тем, что у взрослого и ребенка основные причины задержки стула отличаются по своей этиологии, а для пожилых людей необходимо увеличить объем исследований, чтобы исключить злокачественные образования. В определении всех видов нарушений дефекации невозможно обойтись без анализа кала при запоре. Он нужен для того чтобы:
Кроме того, дополнительно рекомендуется сделать общий и биохимический анализы крови, а также на сахар, чтобы исключить сахарный диабет.
Для установления или исключения наличия дисбактериоза проводят исследования стула двумя методами:
Чтобы получить достоверный результат, отражающий реальную картину, рекомендуется следующие правила, как сдать кал при запоре:
В качестве альтернативы такому анализу можно исследовать мазок из заднего прохода. Какие анализы сдают при запоре у взрослых — кал или мазок определяется срочностью установления причин, вызвавших продолжительную задержку стула. Например, у беременных женщин мазок берут перед родами, чтобы заранее выяснить заболевания, которые могут представлять опасность благополучного исхода родов. Мазок предпочтительней брать, если выделение фекалий естественным путем затруднено или по разным причинам невозможно. Мазок берут одноразовой ватной палочкой, вводя ее в задний проход в глубину на несколько сантиметров. Чтобы не исказить результаты анализа при запоре, до начала процедуры в течение нескольких часов не нужно мыться, и не использовать средства интимной гигиены.
Копрограмма может определить наличие сбоев в работе поджелудочной железы, патологические изменения в желчном пузыре и печени. Если есть заболевания толстой или тонкой кишки, то это тоже можно выделить с помощью копрологического исследования. Такой анализ кала необходим, даже если человек чувствует себя удовлетворительно, чтобы выяснить наличие паразитов и для профилактики нарушений в функционировании внутренних органов.
Какие анализы нужно сдавать в больнице при запоре определяется исходя из основного заболевания, по причине которого человек находится на излечении. В целом, какой анализ сдать при запоре решает врач. И в любом случае бороться с запорами самостоятельно без врачебного обследования, не рекомендуется. Несвоевременная диагностика и неправильное лечение может привести к очень негативным последствиям для здоровья человека.
Для визуальной оценки состояния слизистой оболочки кишечника используют колоноскопию и процедуру.
Человеку часто приходится сталкиваться с нарушением дефекации. Одним из основных нарушений является.
Когда у взрослого человека неожиданно возникает такая деликатная проблема как запор — длительная.
ВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО
Запор — понятие объединяющие многие из форм нарушенного опорожнения кишечника.
Классическое определение понятия запор — уменьшение частоты дефекаций менее 3 за неделю. Опорожнение становится болезненным, что, в свою очередь, приводит к его рефлекторной дальнейшей задержке в связи с боязнью новых неприятных ощущений.
Запор — это не заболевание, а симптом, проявление патологии, ее визитная карточка.
- дневное количество кала 60-220 грамм
- частота — очень индивидуальна от 1 за сутки, до 1 за 2-3 дня
- оформленный
- цвет кала — от светло до темно коричневого
- консистенция — умеренно мягкая
- без патологических примесей (кровь, слизь)
- процесс безболезненный, приносит чувство облегчения
Дефекация = опорожнение прямой кишки — рефлекторный акт, регулируемый сознанием.
Первый отдел толстого кишечника начинается за илеоцекальным клапаном, это слепая кишка с аппендикулярным отростком. Затем следуют ободочная (восходящая, поперечная, нисходящая, сигмовидная) и прямая кишка. В прямой кишке выделяют широкую часть — ампулу в которой накопляется кал и заднепроходной канал, заканчивающийся анусом — задним проходом.
За сутки в толстый кишечник поступает около 1,5 литров жидкости в составе химуса — смеси из переваренной пищи, слущенных эпителиальных клеток, ферментов, бактерий. Чем медленнее продвигается химус и формируемый кал по кишечнику — тем он становится плотнее. Если среднее время пассажа по тонкому кишечнику — 7-9 часов, то по толстому — 30 часов (от 20 до 70).
Виды перистальтических движений в кишечнике
- 90% направлены на перемешивание
- а только 10% на продвижение, появляются в утренние часы, могут быть вызваны пищей и питьем (гастроколический рефлекс)
В кишечнике живут около 400 видов бактерий, которые принимают участие в формировании иммунитета, ограничивают рост патогенной флоры и вырабатывают витамин К и витамин В12. Переработка органических веществ из пищевой массы ведет к появлению газов — метана и оксида углерода, придающих калу характерный запах.
Путь дефекационного рефлекса
- повышение давления на стенки прямой кишки до 40-50 торр содержимым в прямой кишке
- импульс передается по нервным волокнам в центр дефекации расположеный в крестцовом отделе спинного мозга
- сигнал возвращается к прямой кишке, что приводит к расслаблению внутреннего анального сфинктера
- частично сигнал направляется в кору головного мозга (осознание желания дефекации), откуда при подходящих условиях (наличие унитаза) выходит сигнал о расслаблении внешнего сфинктера
- активация процесса перистальтики кишечника и продвижения каловых масс
- сокращение мышц брюшной стенки и диафрагмы
Сознательное удержание кала приводит к повышению порога возбудимости, поэтому для появления желания покакать нужно большее наполнение прямой кишки
- пол — запоры встречаются у женщин в 2-3 раза чаще из-за нарушения иннервации мышц и органов малого таза после родов, влияния половых гормонов (эстрогенов и прогестерона при беременности) и большей частотой обращения за врачебной помощью
- возраст — максимум в возрасте 70 лет в результате снижения мышечного тонуса брюшных мышц и мышц тазового дна, увеличения количества принимаемых лекарств, одинаково часто у мужчин и женщин
- характер питания — все очень индивидуально
- объем и характер выпитой жидкости — чем меньше пить, тем реже будет и дефекация
- физическая активность
- психическое состояние — чувство стыда, неблагоприятные условия
- тренированность дефекационного рефлекса
- принимаемые препараты (читайте далее)
- уровень образования и финансовой прибыли — как ни парадоксально
Острый запор длится до 1-го месяца, возникает на фоне полного физического здоровья.
- перекрытие просвета кишечника — например, опухолью или заворотом кишечника, в таком случае требуется немедленное хирургическое лечение, а применение слабительных только ухудшит состояние
- неспособность полноценной дефекации по причине боли в области прямой кишки — при анальной трещине или абсцессе, неспособность расслабить сфинктер, лечение также должно быть достаточно быстрым и радикальным
- изменение дефекационного стереотипа (“условий каканья”) — например, во время отпуска, когда вокруг нет привычной обстановки, очень характерно для детей, которые не ходят по большому в школьных туалетах
В норме частота дефекаций очень индивидуальна и ответить на вопрос — что же норма а что нет — сложно. Поэтому были разработаны договорные(!) критерии, подле которых и судят о наличии хронического запора. Хронический запор длится более 1-го месяца.
В 1965 году в Великобритании был проведен опрос здорового населения о частоте дефекаций за неделю. Ответы варьировали от 3-х раз в сутки до 3 раз в неделю.
В большинстве случаев запор не является жизнеугрожающим состоянием, что в свою очередь ведет к тому, что страдающие им пациенты очень долго не обращаются к врачу со своими жалобами.
Частота хронического запора в европейской популяции колеблется от 6 до 23%! Только четверть лиц с хроническим запором приходят к врачу со своими жалобами.
Последствия
- снижение качества жизни
- прогрессирование заболевания, вызвавшего запор (например, дальнейший рост опухоли кишечника)
- появление последствий запоров — появление геморроя, кишечное кровотечение
Римские критерии хронического запора
Первые симптомы длятся более 6 месяцев а два из нижеприведенных — не менее 3-х месяцев:
— в 25% актов дефекаций (каждый четвертый поход в туалет)
- необходимо сильное давление для опорожнения кишечник
- комковатый и/или твердый стул (овечий кал)
- чувство неполного освобождения кишечника
- чувство аноректальной закупорки (“не идет”)
- нужно ручное освобождение ампулы прямой кишки (эвакуация пальцем или поддержание тазового дна)
- менее 3-х дефекаций за неделю
— кал без применения слабительных не мягкий
— критерии синдрома раздраженного кишечника не достигнуты
В то же время данные критерии хронического запора нельзя применять для детей, у которых частота стула может быть абсолютно различной — от нескольких за сутки до одного за неделю — и оба варианта будут нормой.
Виды хронического запора
- первичный — функциональный, временный и вторичный — результат заболеваний или принимаемых лекарств
- простой запор — при угнетении дефекационного рефлекса при сниженном объеме самого кала при недостатке волокон или жидкости в рационе, недостатке физической активности и/или угнетении спонтанного желания какать в спешке, при неподходящих гигиенических условиях или чувстве стыда
- спастический запор — форма синдрома раздраженного кишечника, запор сопровождается спастической болью перед дефекацией, реже — после нее, чувство недостаточного испражнения
- инертныйкишечник — запор появляется в результате сниженной моторики кишечника, синдром ленивого кишечника — у молодых женщин, причина — не известна, запор развивается медленно и не реагирует на лечение
- конституциональныйзапор — если запор есть у представителей всей семьи уже с детства
- запор в результате нарушенной эвакуации в ректоанальной области (аутлет — на выходе) — пролапс прямой кишки, ректокела, нарушения иннервации нервами тазового дна
Лекарственные препараты приводящие к хроническому запору
- опиаты — морфий
- антациды — маалокс, альмагель, гастал
- антиэпилептики — карбамазепин, фенитоин, фенобарбитал
- препараты железа — глюконат железа (II) (ферронал, тотема)
- антидиарейные — лоперамид (суперилоп, энтеробене)
- антигистаминные — дифенгидрамин (аллергин, димедрол, псило-бальзам)
- антихолинергики — ипратропия бромид (атровент, иправент)
- антипаркинсоники — амантадин (мидантан, неомидантан)
- блокаторы кальциевых каналов
- диуретики — фуросемид (лазикс, фурон)
- нестероидные противовоспалительные — ибупрофен
- симпатомиметики — тербуталин (айронил, бриканил)
- трициклические антидепресанты — амитриптилин (амизол, саротен)
- нейролептики — хлорпромазин (аминазин)
- антигипертензивные — клонидин, верапамил
1. нарушение баланса натрия-калия в организме (и других минералов)
- обезвоживание
- гиперкальциемия — повышенный уровень кальция в крови при заболеваниях прищитовидных желез и опухолях
- гикокалиемия — сниженный уровень калия в крови при болезни Конна или болезни Кушинга
- гипомагниемия — снижение магния в крови менее 0,6 ммоль/л, например, при синдроме мальабсорбции или хронической почечной недостаточности
2. заболевания желез внутренней секреции
- гипотиреоз — сниженная функция щитовидной железы
- сахарный диабет — постоянно повышенный уровень глюкозы в крови приводит к нарушению функции нервов кишечника
- гиперпаратиреоз — повышенная функция прищитовидных желез
- хроническая почечная недостаточность и ее крайняя форма — уремия
- склеродермия
- амилоидоз
3. заболевания нервной системы
4. психиатрические заболевания
5. заболевания желудочно-кишечного тракта
- опухоль кишечника
- сдавление кишечника опухолями из соседних органов (рак яичника, рак почки)
- синдром раздраженного кишечника
- анальная трещина
- псевдообструкция кишечника
- послеоперационные сращения кишечника
- мегаколон — порок развития толстой кишки
6. другие причины хронических запоров
- отравление тяжелыми металлами
- дегенеративные заболевания суставов
- длительная обездвиженность — после операций, переломов, в результате старости
- когда появился запор?
- как долго длится запор?
- что улучшает процесс дефекации?
- условия, сопровождающие запор (стресс, экзамены, семейные неурядицы)?
- принимаемые лекарства
- характер и частота питания
- все симптомы — вздутие живота, боль или урчание в кишечнике, отрыжка (кислым, воздухом), боль в области прямой кишки
- изменение характера кала, чередование запора и поноса
- положительный результат анализа кала на скрытую кровь
- в общем анализе крови снижен уровень гемоглобина и/или эритроцитов — анемия
- примесь в кале крови (алой или темно-красной)
- признаки кишечной непроходимости — нет ни кала, ни отхождения газов, рвота
- выпадение прямой кишки
- снижение веса (более 5 кг за последние 6 месяцев)
- неэффективность применяемых препаратов
если у Вас есть один или несколько из описанных выше симптомов — немедленно обратитесь к врачу!
- пальцевое исследование прямой кишки
- у женщин — гинекологический осмотр
- ректоскопия — осмотр прямой кишки
- колоноскопия — осмотр толстой кишки
- УЗИ органов брюшной полости и малого таза
- анализы — общий анализ крови, СОЭ, биохимический анализ крови (печеночные пробы, почечные пробы — креатинин, мочевина, мочевая кислота), С-реактивный белок, ионограмма (натрий, калий, кальций, фосфор, магний), глюкоза, кетоновые тела, гормоны щитовидной железы, кальцитонин, паратгормон, кортизол, альдостерон, онкомаркеры — СА 19-9, СА 125, HE-4, раково-эмбриональный антиген, антитела к трансглутаминазе и эндомиозину, хлориды в поту, эластаза в кале
- дефекография — рентгенологическое исследование процесса пассажа по кишечнике рентген-контрастного вещества
- ректоанальная манометрия — оценка давления, создаваемого мышцами малого таза
- эндосонография
- КТ и МРТ органов брюшной полости и таза
Запор — это всегда симптом, а лечить только симптом, без вызвавшей его причины — бесперспективно.
Общие правила лечения
- кушать не менее 30 грамм растительных волокон в пище в сутки — отруби (40% растительных волокон), гречка (22%), фасоль (15%), хлеб грубого помола (


